Актуальность изучения факторов риска ХОБЛ
Распространенность ХОБЛ среди взрослого населения старше 40 лет достигает 10–15%. Одной из актуальных проблем ХОБЛ является ранняя диагностика, которая, безусловно, повышает эффективность лечения и профилактики обострений. Воздействие табачного дыма и профессиональных вредностей – доказанный фактор риска возникновения и развития ХОБЛ [1], но не единственный.Факторы риска ХОБЛ
За последние годы проведено множество исследований, которые заставляют задуматься о влиянии других факторов риска развития ХОБЛ, кроме табачного дыма и профессиональных вредностей. ХОБЛ характеризуется персистирующим ограничением скорости воздушного потока, которое обычно прогрессирует и связано с выраженным хроническим воспалительным ответом дыхательных путей на действие патогенных частиц или газов. В таблице 1 приведена классификация факторов риска ХОБЛ по их значимости [2].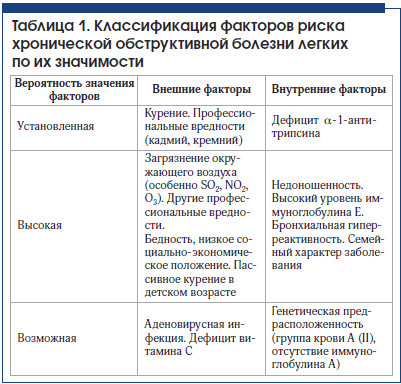
Эпидемиологические исследования показали, что воздействие аэрополлютантов влияет на рост сердечно-сосудистых и легочных заболеваний и повышает смертность [3]. Токсическое воздействие аэрополлютантов на организм человека характеризуется развитием оксидативного стресса, поскольку происходят активация воспалительного ответа и образование цитокинов [4, 5].
Токсичность частиц повышается при дисбалансе биологических прооксидантных и антиоксидантных процессов [6], которые либо усиливают воздействие оксидантов, либо повышают эффективность антиоксидантной защиты [7]. Наиболее важным источником антиоксидантов для человека являются продукты питания, но пока недостаточно исследований, свидетельствующих, что определенная диета может усилить антиоксидантную защиту от воздействия аэрополлютантов. Однако короткие рандомизированные исследования все же показывают, что антиоксидантные витамины и w-3 полиненасыщенные жирные кислоты могут защитить от острого развития оксидативного стресса при воздействии аэрополлютантов [8].
Роль нутритивного статуса в системном воспалении
Известно, что дисбаланс между оксидантами и антиоксидантами играет существенную роль в патогенезе ХОБЛ, а сигаретный дым содержит оксиданты, которые, способствуя образованию свободных радикалов кислорода, повреждают клеточные липиды, протеины и нуклеиновые кислоты [9]. Свободные радикалы участвуют в патогенезе ХОБЛ благодаря своей способности индуцировать оксидативную инактивацию антипротеиназ, повреждать ткань, разрушать нейтрофилы и запускать синтез медиаторов воспаления. Установлено, что 15–20% курящих болеют ХОБЛ, и только разница в количестве употребляемых сигарет не может объяснить наблюдаемые международные различия в смертности от ХОБЛ [10]. В то время как индивидуальная восприимчивость у курильщиков почти наверняка имеет генетический компонент, недавние исследования установили защитные эффекты некоторых пищевых антиоксидантных витаминов и сопутствующих факторов.В 2015 г. китайские ученые провели метаанализ эпидемиологических исследований, посвященных распространенности ХОБЛ (размещенных в электронных базах MEDLINE и EBSCO с января 1990 г. по июнь 2015 г.). В метаанализе акцент сделан на такие ключевые слова, как диета, диетический паттерн, диетические привычки, пищевой паттерн, ХОБЛ. Авторы проанализировали 427 исследований, из них 13 соответствовали критериям включения в метаанализ, т. е. содержали данные о взаимосвязи диетических паттернов питания и риска развития ХОБЛ. Показана взаимосвязь между особенностями питания и риском развития ХОБЛ. Анализ исследований свидетельствует, что здоровая диета, включающая большое количество овощей, фруктов, диетических волокон, рыбы, способна снижать риск развития ХОБЛ, а употребление копченого и красного мяса, десертов, очищенного зерна является потенциальным риском развития этого заболевания [11].
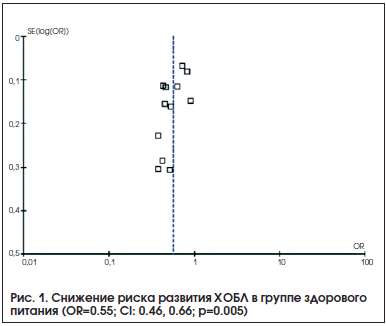
Взаимосвязь между паттерном здоровой диеты и риском развития ХОБЛ, отражающая результаты метаанализа с использованием модели случайной статистической выборки, представлена на рисунке 1. Получены достоверные данные о снижении риска ХОБЛ при высокой приверженности к здоровой пище в сравнении с рационом, включающим здоровую пищу в минимальном объеме.
«Нездоровая» (западная) модель питания характеризуется высоким потреблением всех видов красного и переработанного мяса, очищенного зерна, сладостей, десертов и картофеля фри. На рисунке 2 показана взаимосвязь между западной диетой и риском развития ХОБЛ. Риск развития ХОБЛ выше при использовании западной модели питания.

Результаты метаанализа свидетельствуют, что диетический паттерн является важным фактором профилактики развития ХОБЛ. Потенциальный защитный эффект овощей и фруктов, возможно, связан с высокой концентрацией антиоксидантов (например, витаминов С, Е и других каротиноидов), а также витамина А. [12]. В других исследованиях авторы предполагают, что витамин Е не только защищает полиненасыщенные жирные кислоты в клеточных мембранах от оксидативного повреждения, но и представляет основную антиоксидантную защиту мембран [13]. При детальной оценке было показано, что повышенное употребление диетических волокон ассоциируется со снижением риска ХОБЛ [14].
Хотя механизм взаимосвязи между типом питания и риском ХОБЛ неясен, можно предположить, что значение пищевых волокон связано с их противовоспалительным и антиоксидантным действием [15]. Более ранние исследования показывали, что употребление диетических волокон снижает уровень С-реактивного протеина (СРП) [16]. Кроме того, диетические волокна могут модулировать воспаление путем замедления всасывания глюкозы, снижая окисление липидов, или повышая продукцию противовоспалительных цитокинов и оказывая влияние на формирование кишечной флоры [17]. Более того, некоторые исследования показали, что пищевые волокна, особенно водорастворимые (получаемые преимущественно из фруктов и овощей), также могут замедлить абсорбцию крахмала, при этом снижая сахарную нагрузку и, следовательно, предотвращая гиперинсулинемию [18], которая, в свою очередь, повышает риск развития ХОБЛ [19]. «Нездоровая» западная диета способствует повышению риска развития ХОБЛ. Это заключение соответствует более ранним данным, которые свидетельствуют, что употребление красного переработанного мяса связано с повышенным риском ХОБЛ [20]. Этому есть несколько возможных объяснений. Во-первых, копченое или жареное мясо часто содержит большое количество нитратов, нитритов и нитрозаминов. Нитриты образуют реактивные нитрогенные соединения, которые могут усиливать воспалительный процесс в дыхательных путях и легочной паренхиме, вызывая повреждение ДНК, ингибируя митохондриальное дыхание, вызывая выработку нитротирозина и NO-зависимого оксидативного стресса, прогрессирование повреждения легочной функции [21]. Во-вторых, некоторые продукты (определенные зерновые, десерты) имеют высокий гликемический индекс. Предыдущие исследования показали, что гипергликемия связана с нарушением легочной функции, которая является основным критерием ХОБЛ [22]. Результаты исследований подчеркивают важность изменения диеты для первичной профилактики ХОБЛ. Сегодня быстро меняются привычки в питании во всем мире, при этом распространенность неинфекционных заболеваний, включая гипертоническую болезнь, сахарный диабет – болезней, которые связаны с питанием, быстро растет. Это диктует необходимость дальнейших исследований зависимости неинфекционных заболеваний от различных паттернов питания.
Фенотипы ХОБЛ и биомаркеры воспаления
В классификации G.F. Filley et al. (1968) больные с тяжелыми проявлениями ХОБЛ делятся на «розовых пыхтельщиков» (эмфизематозный фенотип) и «синюшных отечников» (бронхитический фенотип). В 2014 г. A.M. Schols et al. (публикация в журнале Европейского респираторного общества) дополнили классификацию характеристикой сопутствующих патологий и описанием системных проявлений ХОБЛ [23]. Выделены 3 метаболических фенотипа ХОБЛ, при которых (эпи)генетические, легочные факторы и образ жизни отражаются на структуре мышечной, костной и жировой ткани пациента с ХОБЛ. Эти фенотипы предполагают оценку функциональных возможностей и кардиоваскулярного риска, а также дифференцированный, персонализированной подход к выбору терапии. Фенотип с кахексией часто связан с эмфиземой, гиперинфляцией, потерей скелетной мышечной массы, изменением структуры мышц, остеопорозом и уменьшением жировой массы. Фенотип с ожирением связан с хроническим бронхитом, увеличением подкожного и висцерального жира, ригидностью артерий и повышением кардиоваскулярного риска. Фенотип с саркопенией и скрытым ожирением характеризуется уменьшением мышечной массы, изменением структуры мышечной ткани, функциональными нарушениями, увеличением жировой ткани, ригидностью сосудов и повышенным кардиоваскулярным риском [24].В 2015 г. по результатам известного 3-летнего обсервационного исследования The Evaluation of COPD Longitudinally to Identify Predictive Surrogate End-points (ECLIPSE) был сделан кластерный анализ с целью определения фенотипов ХОБЛ (2164 пациента с объемом форсированного выдоха за 1-ю секунду (ОФВ1) < 80% от должного значения). Деление на кластеры осуществлялось с использованием таких показателей, как ОФВ1, индекс массы тела (ИМТ), уровень одышки, число лейкоцитов в периферической крови, уровень фибриногена. В результате выделено 5 подгрупп пациентов с ХОБЛ с различными клиническими проявлениями и прогнозом заболевания:
• кластер A («среднетяжелые относительно стабильные») – больные с наилучшими показателями функции внешнего дыхания (ФВД) (среднее значение ОФВ1 55%) и наименьшим числом обострений за 3 года;
• кластер B («функциональная эмфизема») – пациенты с промежуточными значениями ОФВ1, умеренной эмфиземой и низким уровнем биомаркеров. В этой группе наблюдалось наиболее выраженное прогрессирование эмфиземы, но наилучшая выживаемость в сравнении с другими подгруппами, кроме кластера А;
• кластер С («системное воспаление с сопутствующей патологией») – пациенты с множественными сопутствующими заболеваниями, выраженным системным воспалением и худшим прогнозом по выживаемости среди всех фенотипов;
• кластер D («эмфизема с частыми обострениями») – пациенты с низкими показателями ФВД (среднее значение ОФВ1 38%), выраженной эмфиземой и частыми обострениями;
• кластер E («смешанный») – наиболее гетерогенная группа, самая большая по численности (n=1117) [25].
ХОБЛ характеризуется как гетерогенное заболевание с различными проявлениями, которые включают системное воспаление, мышечную дисфункцию и кардиоваскулярные заболевания [26]. Основой для постановки диагноза ХОБЛ являются спирометрические показатели, в частности модифицированный индекс Тиффно менее 70% от должного значения и ОФВ1, который используется для определения степени тяжести ХОБЛ. Как обструктивные нарушения, так и другие проявления ХОБЛ являются результатом системного воспалительного процесса, поэтому особое значение имеет изучение биомаркеров, которые отражают патогенетические процессы, лежащие в основе формирования разных фенотипов ХОБЛ, и, возможно, ответ на терапию [27].
Для выявления значения различных продуктов обмена в развитии болезни необходимо изучать метаболом больных ХОБЛ. Метаболом представляет собой совокупность всех низкомолекулярных метаболитов с массой <1500 Da, являющихся конечным продуктом обмена веществ в клетке, ткани, органе или организме в целом [28]. В 2012 г. опубликованы результаты изучения метаболома в рамках исследования ECLIPSE. У пациентов с ХОБЛ и соответствующих им по полу, возрасту и статусу курения лиц контрольной группы (всего n=244) проводился анализ сыворотки крови с помощью протонного ядерно-магнитного резонанса. Для подтверждения полученных результатов использовалась жидкая хроматография и тандемная масс-спектрометрия. Контрольная группа составила 66 человек, группа с ХОБЛ II стадии – 70 человек, III стадии – 64 человека и IV стадии – 44 человека.
Особое внимание было направлено на определение изменений состава аминокислот в сыворотке крови у пациентов с ХОБЛ, причем исследовалась сыворотка только у бывших курильщиков, чтобы исключить влияние активного табакокурения на метаболом. Метаболические показатели пациентов с ХОБЛ сравнивались с данными курильщиков, бывших курильщиков и никогда не куривших здоровых лиц. У пациентов с ХОБЛ в данной группе, кроме диагноза ХОБЛ, учитывалось наличие и отсутствие эмфиземы. Метаболический профиль всех пациентов с ХОБЛ в сравнении с контрольной группой свидетельствовал о недостаточном поступлении с пищей определенных компонентов. Результаты исследования показали снижение липопротеинов очень низкой плотности, липопротеинов низкой плотности (ЛПНП) и хиломикрон в сыворотке крови, повышенное содержание кетонов как альтернативного источника энергии (3-гидроксибутират) и снижение ацетилированных гликопротеинов, которые являются продуктами белкового синтеза.
У всех больных с ХОБЛ был повышен уровень сывороточного метилгистидина – аминокислоты, которая образуется при построении мышечного белка, это предполагает повышенную деградацию мышечного актина и миозина [29] даже у больных без клинических признаков кахексии. У больных с ХОБЛ крайне тяжелой степени (IV стадии по GOLD) значительно повышается деградация мышечных протеинов (3-метилгистидина) и утилизация аминокислот с разветвленными боковыми цепями (branched-chain amino acids, BCAA) как альтернативный источник энергии для мышц и жировой ткани. Также у этих пациентов в сравнении с контрольной группой снижалось содержание 3-гидроксиизобутирата, изобутирата ЛПВП. У больных с эмфиземой выявлялось нарушение синтеза креатинина и деградация глицина. У пациентов с высоким уровнем СРП, т. е. явлениями системного воспаления, также была повышена деградация мышечного протеина (3-метилгистидина) и утилизация BCAA (рис. 3, табл. 2).


Скелетная мускулатура непрерывно обеспечивается BCAA из сыворотки крови, тем самым происходит регуляция обмена протеинов и уровня глюкозы в организме. Она продуцирует 90% общего глютамина [30], который, в свою очередь, является источником для пролиферации иммунореактивных клеток [31]. В период голодания мышечный протеолиз и переаминирование BCAA обеспечивают поступление молекул углерода для глюконеогенеза. У пациентов с кахексией повышен уровень глюконеогенеза, который не блокируется поступлением глюкозы [32]. В исследовании ECLIPSE получена корреляция между уровнем BCAA и ИМТ. Таким образом, изменение уровня BCAA может быть проявлением физиологического ответа на снижение массы тела.
Приблизительно 25% пациентов с ХОБЛ страдают кахексией, что ассоциируется с неблагоприятным прогнозом [33]. Кахексия характеризуется снижением уровня BCAA в организме вследствие часто возникающей анорексии у больных с ХОБЛ и недостаточного употребления белковой пищи, что сопровождается повышенным окислением BCAA и глюконеогенезом. Происходит деградация белка для повышения уровня BCAA в сыворотке, при этом образуются глюкогенные аминокислоты, которые участвуют в глюконеогенезе. В исследовании ECLIPSE метаболиты, которые имели сильную корреляцию с маркерами кахексии, также коррелировали с маркерами системного воспаления. В исследованиях показано, что при недостаточном употреблении пищи, при голодании повышается катаболизм белков с кратковременным повышением BCAA в сыворотке [34]. Через несколько недель уровень деградации мышечного белка снижается, а следовательно, снижается уровень BCAA в сыворотке, при этом повышается продукция кетоновых тел. Изучение метаболома больных с ХОБЛ демонстрирует повышение кетоновых тел и снижение BCAA, а у пациентов с эмфиземой также снижалось содержание креатинина сыворотки, глицина, гуанидина ацетата и диметилглицина (рис. 4).

Согласно полученным данным высказывается предположение, что у больных с ХОБЛ снижается функциональная активность митохондрий скелетных мышц. Это соответствует результатам других исследований, которые свидетельствуют, что уже на ранних стадиях ХОБЛ нарушается цепь переноса электронов в митохондриях скелетных мышц и происходит избыточное образование активных форм кислорода [35].
В исследовании показано, что изучение метаболома у пациентов с ХОБЛ дает дополнительную информацию о фенотипах ХОБЛ, поскольку метаболические факторы влияют как на функцию легких, так и на системные проявления заболевания. Наиболее значимым у всех больных с ХОБЛ является активное использование белка в метаболических процессах, при этом у пациентов с эмфиземой и кахексией усиливается деградация белковых структур мышечной ткани. Сниженный ИМТ у больных коррелирует с недостаточным питанием, при этом в митохондриях происходит нарушение окислительных процессов, что подтверждается корреляцией повышенного образования кетоновых тел и клинических параметров. Комбинации таких метаболитов, как BCAA, метилгистидин, фенилаланин, ацетилированный гликопротеин, 3-гидроксипируват и т. д., в дальнейшем могут дать возможность стратифицировать больных с ХОБЛ по уровню белкового обмена, функционального состояния митохондрий и статусу питания [27].
Таким образом, современные данные свидетельствуют о необходимости дальнейшего изучения особенностей метаболических процессов, оказывающих влияние на формирование фенотипов болезни у больных ХОБЛ. Метаболиты могут являться дополнительными маркерами развития ХОБЛ, его различных клинических проявлений, которые необходимо учитывать при выборе базисной терапии.








.gif)



