1. –°–љ–Є–ґ–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А—Г—О—Й–µ–є –њ–∞—А–µ–љ—Е–Є–Љ—Л.
2. –Э–∞—А—Г—И–µ–љ–Є–µ –Њ—В—В–Њ–Ї–∞ —Б–µ–Ї—А–µ—В–∞ –њ—А–Є —Б–Њ—Е—А–∞–љ–µ–љ–љ–Њ–є –њ–∞—А–µ–љ—Е–Є–Љ–µ.
3. –Ф–Є—Б—Б–Є–љ—Е—А–Њ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞.
–Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–∞—П —Д–µ—А–Љ–µ–љ—В–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М —В–∞–Ї–ґ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ —Д–µ—А–Љ–µ–љ—В–∞—Е, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –њ—А–Є –њ–Є—Й–µ–≤—Л—Е –њ–Њ–≥—А–µ—И–љ–Њ—Б—В—П—Е.
–£ –≤–Ј—А–Њ—Б–ї—Л—Е –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є —А–∞–Ј–≤–Є—В–Є—П –Т–°–Э —П–≤–ї—П—О—В—Б—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В, –Њ—Б—В—А—Л–є –љ–µ–Ї—А–Њ—В–Є–Ј–Є—А—Г—О—Й–Є–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В (–Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –њ–µ—А–≤—Л–µ 12–24 –Љ–µ—Б. –њ–Њ—Б–ї–µ –∞—В–∞–Ї–Є), —А–∞–Ї –Є —А–µ–Ј–µ–Ї—Ж–Є—П –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л; —Г –і–µ—В–µ–є – –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј. –°–Њ–њ–Њ—Б—В–∞–≤–Є—В—М —Н—В–Є–Њ–ї–Њ–≥–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ –Є —З–∞—Б—В–Њ—В—Г —А–∞–Ј–≤–Є—В–Є—П –Т–°–Э –Ј–∞—В—А—Г–і–љ–Є—В–µ–ї—М–љ–Њ, —В–∞–Ї –Ї–∞–Ї –≤ —А–∞–Ј–≤–Є—В–Є–Є –±–Њ–ї–µ–Ј–љ–Є –Љ–Њ–≥—Г—В –Є–≥—А–∞—В—М —А–Њ–ї—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Д–∞–Ї—В–Њ—А–Њ–≤ (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —В—А—Г–і–љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Г—О –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –Є –≤–Ї–ї–∞–і –Ї—Г—А–µ–љ–Є—П –≤ –Ї–∞–ґ–і–Њ–Љ —Б–ї—Г—З–∞–µ) [26].
–Т—А–µ–Љ—П –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –Т–°–Э –њ—А–Њ–≥–љ–Њ–Ј–Є—А–Њ–≤–∞—В—М —В—А—Г–і–љ–Њ. –Я–Њ –і–∞–љ–љ—Л–Љ Ammann R.W. –Є —Б–Њ–∞–≤—В., –±–Њ–ї–µ–µ —З–µ–Љ —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –±–Њ–ї—М–љ—Л—Е —Б –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ –њ—А–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є 10 –ї–µ—В –Њ—В–Љ–µ—З–∞—О—В—Б—П –њ—А–Є–Ј–љ–∞–Ї–Є –Т–°–Э, –∞ –њ–Њ –Є—Б—В–µ—З–µ–љ–Є–Є 20 –ї–µ—В –Њ–љ–Є –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П –њ–Њ—З—В–Є —Г –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є [6]. –Я—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ –і—А—Г–≥–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Т–°–Э –љ–Є–ґ–µ [19]. –Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Љ–µ—В–Њ–і–Њ–≤ –≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є–Є —В–µ—Б–љ–Њ–є –Ї–Њ—А—А–µ–ї—П—Ж–Є–Є –Љ–µ–ґ–і—Г —Б—В—А—Г–Ї—В—Г—А–љ—Л–Љ–Є –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –љ–µ –≤—Л—П–≤–ї—П–µ—В—Б—П [7], –Њ–і–љ–∞–Ї–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –і–µ—Б—В—А—Г–Ї—Ж–Є–Є –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М –љ–∞–ї–Є—З–Є–µ —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є.
–Я—А–Є—З–Є–љ–Њ–є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –Т–°–Э –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М –Є —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В (–°–Ф): –њ—А–Є–Ј–љ–∞–Ї–Є –Т–°–Э –њ—А–Є –°–Ф 1––≥–Њ —В–Є–њ–∞ –≤—Л—П–≤–ї—П—О—В—Б—П —Б —З–∞—Б—В–Њ—В–Њ–є –і–Њ 50%, –њ—А–Є –°–Ф 2––≥–Њ —В–Є–њ–∞ – –і–Њ 35% [29]. –Ф–µ—Д–Є—Ж–Є—В —В—А–Њ—Д–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ (–Є–љ—Б—Г–ї–Є–љ–∞ –Є –Є–љ—Б—Г–ї–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤), –љ–µ–є—А–Њ–њ–∞—В–Є—П –Є –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –∞–љ—В–Є—В–µ–ї –Ї —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ—Л–Љ –Ї–ї–µ—В–Ї–∞–Љ –њ—А–Є –°–Ф —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В –∞—В—А–Њ—Д–Є–Є –∞—Ж–Є–љ—Г—Б–Њ–≤.
–Ф–Њ 9% –≤—Б–µ—Е —Б–ї—Г—З–∞–µ–≤ –°–Ф, –њ–Њ –Љ–љ–µ–љ–Є—О –љ–µ–Ї–Њ—В–Њ—А—Л—Е –∞–≤—В–Њ—А–Њ–≤, –Є–Љ–µ—О—В –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ–Њ–µ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є–µ –Є –Њ—И–Є–±–Њ—З–љ–Њ —А–∞—Б—Ж–µ–љ–Є–≤–∞—О—В—Б—П –Ї–∞–Ї 1––є –Є–ї–Є 2––є —В–Є–њ –±–Њ–ї–µ–Ј–љ–Є [16].
–Я—А–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –Ї–Є—И–µ—З–љ–Є–Ї–∞ (–≥–ї—О—В–µ–љ–—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є —Н–љ—В–µ—А–Њ–њ–∞—В–Є–Є, –±–Њ–ї–µ–Ј–љ–Є –Ъ—А–Њ–љ–∞ —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —В–µ—А–Љ–Є–љ–∞–ї—М–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–і–≤–Ј–і–Њ—И–љ–Њ–є –Ї–Є—И–Ї–Є, —Б–Є–љ–і—А–Њ–Љ–µ –Ї–Њ—А–Њ—В–Ї–Њ–≥–Њ –Ї–Є—И–µ—З–љ–Є–Ї–∞, –Т–Ш–І––Є–љ—Д–µ–Ї—Ж–Є–Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ – —Б–Є–љ–і—А–Њ–Љ–µ —А–∞–Ј–і—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –Ї–Є—И–µ—З–љ–Є–Ї–∞ (–°–†–Ъ)) –Є –њ–Њ—Б–ї–µ —А–µ–Ј–µ–Ї—Ж–Є–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –љ–∞—А—Г—И–∞–µ—В—Б—П –≤—Л—А–∞–±–Њ—В–Ї–∞ –≥–Њ—А–Љ–Њ–љ–Њ–≤–—Б—В–Є–Љ—Г–ї—П—В–Њ—А–Њ–≤ —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–∞). –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П «—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –Т–°–Э». –Я—А–Є—З–Є–љ–Њ–є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ–≥–Њ –і–µ—Д–Є—Ж–Є—В–∞ —Д–µ—А–Љ–µ–љ—В–Њ–≤ —Б–ї—Г–ґ–Є—В —В–∞–Ї–ґ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —А–Э –≤ –њ—А–Њ—Б–≤–µ—В–µ 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є (–љ–∞–њ—А–Є–Љ–µ—А, –њ—А–Є —Б–Є–љ–і—А–Њ–Љ–µ –Ч–Њ–ї–ї–Є–љ–≥–µ—А–∞––≠–ї–ї–Є—Б–Њ–љ–∞). –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–Њ–ї–Є —Б–Є–љ–і—А–Њ–Љ–∞ –Є–Ј–±—Л—В–Њ—З–љ–Њ–≥–Њ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ —А–Њ—Б—В–∞ –≤ —В–Њ–љ–Ї–Њ–є –Ї–Є—И–Ї–µ –≤ —А–∞–Ј–≤–Є—В–Є–Є –Т–°–Э —Б—Г—Й–µ—Б—В–≤—Г—О—В —А–∞–Ј–љ—Л–µ –Љ–љ–µ–љ–Є—П [12,32].
–Т–°–Э –љ–µ—А–µ–і–Ї–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є —Ж–Є—А—А–Њ–Ј–µ –њ–µ—З–µ–љ–Є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [27].
–Ф–Є—Б—Б–Є–љ—Е—А–Њ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ —Б–≤—П–Ј–∞–љ–∞ —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —Б–Њ–≥–ї–∞—Б–Њ–≤–∞–љ–љ–Њ–є —Н–≤–∞–Ї—Г–∞—Ж–Є–Є —Б–Њ–і–µ—А–ґ–Є–Љ–Њ–≥–Њ –ґ–µ–ї—Г–і–Ї–∞ –Є –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ–Ї–∞ –≤ –њ—А–Њ—Б–≤–µ—В 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є. –Э–∞–Є–±–Њ–ї–µ–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–µ —Г—Б–ї–Њ–≤–Є—П –і–ї—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П —Б–Њ–Ј–і–∞—О—В—Б—П, –Ї–Њ–≥–і–∞ –њ–Є–Ї –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є —Б–Њ–≤–њ–∞–і–∞–µ—В —Б –љ–∞—З–∞–ї–Њ–Љ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –ґ–µ–ї—Г–і–Њ—З–љ–Њ–≥–Њ —Е–Є–Љ—Г—Б–∞ —З–µ—А–µ–Ј –њ—А–Є–≤—А–∞—В–љ–Є–Ї [28].
–Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –љ–∞ –ґ–µ–ї—Г–і–Ї–µ –Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П –Ї–∞–Ї –њ—А–Њ—Ж–µ—Б—Б —Н–≤–∞–Ї—Г–∞—Ж–Є–Є –њ–Є—Й–Є, —В–∞–Ї –Є —Г—А–Њ–≤–µ–љ—М —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–∞ –Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є [18]. –Я–Њ—Б–ї–µ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –≤–∞–≥–Њ—В–Њ–Љ–Є–Є —Б–µ–Ї—А–µ—Ж–Є—П –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –Њ—Б—В–∞–µ—В—Б—П —Б—В–∞–±–Є–ї—М–љ–Њ–є, –њ–Њ—Б–ї–µ —Б—В–≤–Њ–ї–Њ–≤–Њ–є –≤–∞–≥–Њ—В–Њ–Љ–Є–Є —Б –њ–Є–ї–Њ—А–Њ–њ–ї–∞—Б—В–Є–Ї–Њ–є –Њ–љ–∞ —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П –љ–∞ 30–50%, –∞ –њ–Њ—Б–ї–µ —Б—В–≤–Њ–ї–Њ–≤–Њ–є –≤–∞–≥–Њ—В–Њ–Љ–Є–Є —Б –∞–љ—В—А—Г–Љ—Н–Ї—В–Њ–Љ–Є–µ–є – –љ–∞ 50–70%. –Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –≥–∞—Б—В—А—Н–Ї—В–Њ–Љ–Є–Є –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П –њ–µ—А–≤–Є—З–љ–∞—П –Т–°–Э, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–∞—П—Б—П —Г–≥–љ–µ—В–µ–љ–Є–µ–Љ –≤—Л—А–∞–±–Њ—В–Ї–Є —В—А–Є–њ—Б–Є–љ–∞, —Е–Є–Љ–Њ—В—А–Є–њ—Б–Є–љ–∞ –Є –∞–Љ–Є–ї–∞–Ј—Л (–њ–Њ –і–∞–љ–љ—Л–Љ —В–µ—Б—В–∞ —Б —Б–µ–Ї—А–µ—В–Є–љ–Њ–Љ) –Є –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ. –£ —В–∞–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Г—А–Њ–≤–µ–љ—М –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–Є–њ–µ–њ—В–Є–і–∞ –Є –≥–∞—Б—В—А–Є–љ–∞ –љ–∞—В–Њ—Й–∞–Ї –Є –њ–Њ—Б–ї–µ –µ–і—Л —Б–љ–Є–ґ–µ–љ, –∞ —Б–µ–Ї—А–µ—Ж–Є—П –•–¶–Ъ –≤ –Њ—В–≤–µ—В –љ–∞ –њ—А–Є–µ–Љ –њ–Є—Й–Є –њ–Њ–≤—Л—И–µ–љ–∞ [28].
–Я–Њ—Б–ї–µ —А–µ–Ј–µ–Ї—Ж–Є–Є –ґ–µ–ї—Г–і–Ї–∞ –њ–Њ –С–Є–ї—М—А–Њ—В II –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є–є —Б–µ–Ї—А–µ—В –њ–Њ—Б—В—Г–њ–∞–µ—В –≤ –њ—А–Є–≤–Њ–і—П—Й—Г—О –њ–µ—В–ї—О –Є —Б–Љ–µ—И–Є–≤–∞–µ—В—Б—П —Б –њ–Є—Й–µ–є –≤ –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–µ–є —Д–∞–Ј–µ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П. –Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ –С–Є–ї—М—А–Њ—В I –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є—П –ґ–Є—А–Њ–≤ – –≤–µ—А–Њ—П—В–љ–Њ, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –њ–Є–Ї–Њ–≤–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є –≤ —А–∞–љ–љ–µ–є —Б—В–∞–і–Є–Є –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л –і–ї—П —Г–Љ–µ–љ—М—И–µ–љ–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –і–Є—Б—Б–Є–љ—Е—А–Њ–љ–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В —Г–њ–Њ—В—А–µ–±–ї—П—В—М –љ–µ–±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Љ–∞—Б–ї–∞ –Ј–∞ 1 —З –і–Њ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є, —З—В–Њ–±—Л —Г—Б–Є–ї–Є—В—М —Б–µ–Ї—А–µ—Ж–Є—О –Є –Ј–∞–њ–Њ–ї–љ–Є—В—М –њ—А–Є–≤–Њ–і—П—Й—Г—О –њ–µ—В–ї—О.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –Т–°–Э –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б–њ–µ—Ж–Є—Д–Є—З–љ—Л. –Ъ –Њ—Б–љ–Њ–≤–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ –Т–°–Э –Њ—В–љ–Њ—Б—П—В —Б—В–µ–∞—В–Њ—А–µ—О, –њ–Њ—Е—Г–і–∞–љ–Є–µ, –і–µ—Д–Є—Ж–Є—В –ґ–Є—А–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ—Л—Е –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –Є —Н—Б—Б–µ–љ—Ж–Є–∞–ї—М–љ—Л—Е –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В; –Љ–Њ–≥—Г—В –Њ—В–Љ–µ—З–∞—В—М—Б—П –Ї—А–µ–∞—В–Њ—А–µ—П –Є –≥–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–µ–Љ–Є—П. –Я–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–∞—П —Б—В–µ–∞—В–Њ—А–µ—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –Њ–±—К–µ–Љ–љ—Л–Љ —Б—В—Г–ї–Њ–Љ –ґ–µ–ї—В–Њ–≤–∞—В–Њ–≥–Њ —Ж–≤–µ—В–∞, —Б –љ–µ–њ—А–Є—П—В–љ—Л–Љ –Ј–∞–њ–∞—Е–Њ–Љ, –Љ–∞—Б—Б–Њ–є >200 –≥/—Б—Г—В., —Н–Ї—Б–Ї—А–µ—Ж–Є—П –ґ–Є—А–∞ –њ—А–µ–≤—Л—И–∞–µ—В 7 –≥/—Б—Г—В. [11]. –Ґ—П–ґ–µ–ї—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –Є –±–µ–ї–Ї–Њ–≤ –љ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П, —В–∞–Ї –Ї–∞–Ї –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ —З–∞—Б—В–Є—З–љ–Њ –≤–Њ–Ј–Љ–µ—Й–∞–µ—В—Б—П –∞–Љ–Є–ї–∞–Ј–Њ–є —Б–ї—О–љ—Л, –њ–µ–њ—Б–Є–љ–Њ–Љ –ґ–µ–ї—Г–і–Ї–∞, –њ–µ–њ—В–Є–і–∞–Ј–∞–Љ–Є –Є —Б–∞—Е–∞—А–Є–і–∞–Ј–∞–Љ–Є —В–Њ–љ–Ї–Њ–є –Ї–Є—И–Ї–Є. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –≤ –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є–Є —Г–≥–ї–µ–≤–Њ–і–Њ–≤ —Г—З–∞—Б—В–≤—Г–µ—В –Љ–Є–Ї—А–Њ—Д–ї–Њ—А–∞ —В–Њ–ї—Б—В–Њ–є –Ї–Є—И–Ї–Є. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Њ–і–љ–∞–Ї–Њ, —З—В–Њ –Є–Ј–±—Л—В–Њ—З–љ–Њ–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –≥–∞–Ј–∞ –Є –Ї–Њ—А–Њ—В–Ї–Њ—Ж–µ–њ–Њ—З–µ—З–љ—Л—Е –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В –Є–Ј —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –≤ —В–Њ–ї—Б—В–Њ–є –Ї–Є—И–Ї–µ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Г—Б—Г–≥—Г–±–ї–µ–љ–Є—О –±–Њ–ї–Є, –≤–Ј–і—Г—В–Є—П –Є –і–Є–∞—А–µ–Є.
–Я—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П —Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Т–°–Э (—А–Є—Б. 1) [20]. «–°–Љ–µ—Й–µ–љ–Є–µ» –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є—П –Є –≤—Б–∞—Б—Л–≤–∞–љ–Є—П –≤ –і–Є—Б—В–∞–ї—М–љ–Њ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–∞—А—Г—И–µ–љ–Є—О –≤—Л—А–∞–±–Њ—В–Ї–Є –≥–Њ—А–Љ–Њ–љ–Њ–≤–—А–µ–≥—Г–ї—П—В–Њ—А–Њ–≤ –Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ –Љ–Њ—В–Њ—А–Є–Ї–Є.
–Ю–±—К–µ–Ї—В–Є–≤–љ–Њ –њ–Њ–і—В–≤–µ—А–і–Є—В—М –љ–∞–ї–Є—З–Є–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –Т–°–Э –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е —Б–ї–Њ–ґ–љ–Њ (—Н—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –Ї–∞–Ї –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —В–∞–Ї –Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤). –Ь–µ–ґ–і—Г —В–µ–Љ —А–∞—Б–њ–Њ–Ј–љ–∞–≤–∞–љ–Є–µ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є–є –≤–∞–ґ–љ–Њ –і–ї—П —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —Д–µ—А–Љ–µ–љ—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–С–Њ–ї–µ–µ —З–µ–Љ —В—А–Є –і–µ—Б—П—В–Є–ї–µ—В–Є—П –љ–∞–Ј–∞–і –Ї–∞–Ї –Ї—А–Є—В–µ—А–Є–є –Т–°–Э —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –і–Њ —Г—А–Њ–≤–љ—П <10% –Њ—В –љ–Њ—А–Љ—Л [11]. –С–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Є–≤–µ–ї–Є –Ї –≤—Л–≤–Њ–і—Г, —З—В–Њ –љ–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≤ –њ—А–Њ—П–≤–ї–µ–љ–Є—П—Е –Т–°–Э –Є–Љ–µ–µ—В —Б–љ–Є–ґ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–Є–њ–∞–Ј—Л.
–Э–∞–Є–±–Њ–ї–µ–µ —В–Њ—З–љ—Л–є –Љ–µ—В–Њ–і –≤—Л—П–≤–ї–µ–љ–Є—П –Т–°–Э («–Ј–Њ–ї–Њ—В–Њ–є —Б—В–∞–љ–і–∞—А—В») – —Б–µ–Ї—А–µ—В–Є–љ–—Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–Њ–≤—Л–є —В–µ—Б—В. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –њ—А–Њ—Е–Њ–і–Є—В –њ—А–Њ–≤–µ—А–Ї—Г –Љ–µ—В–Њ–і–Є–Ї–∞ —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—Б—В–∞ —Б —Б–µ–Ї—А–µ—В–Є–љ–Њ–Љ [25]. –Ф—А—Г–≥–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —В–µ—Б—В—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –і—Л—Е–∞—В–µ–ї—М–љ—Л–є —В–µ—Б—В —Б —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–∞–Љ–Є, –Љ–µ—З–µ–љ–љ—Л–Љ–Є 13C, –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –Т–°–Э —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є–µ–є.
–Э–µ–Є–љ–≤–∞–Ј–Є–≤–љ—Л–є –Є –љ–µ–і–Њ—А–Њ–≥–Њ–є —В–µ—Б—В – –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ–Ї–∞–ї—М–љ–Њ–є —Н–ї–∞—Б—В–∞–Ј—Л – –њ—А–Њ—В–µ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞, –Ї–Њ—В–Њ—А—Л–є –≤—Л—А–∞–±–∞—В—Л–≤–∞–µ—В –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–∞—П –ґ–µ–ї–µ–Ј–∞. –Ы–Њ–ґ–љ–Њ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л —Н–ї–∞—Б—В–∞–Ј–љ–Њ–≥–Њ —В–µ—Б—В–∞ –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –њ—А–Є –і–Є–∞—А–µ–µ —А–∞–Ј–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П (—Б–љ–Є–ґ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–∞, –≤–µ—А–Њ—П—В–љ–Њ, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —А–∞–Ј–≤–µ–і–µ–љ–Є—П). –Э–Є–Ј–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Д–µ–Ї–∞–ї—М–љ–Њ–є —Н–ї–∞—Б—В–∞–Ј—Л —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–є –Љ–∞—А–Ї–µ—А —Г–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Є —В—П–ґ–µ–ї–Њ–є –Т–°–Э [34].
–Я—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–µ—В –≤—Л—П–≤–ї–µ–љ–Є–µ —Б—В–µ–∞—В–Њ—А–µ–Є –Ј–∞ —Б—З–µ—В –љ–µ–є—В—А–∞–ї—М–љ–Њ–≥–Њ –ґ–Є—А–∞. –Э–∞–Є–±–Њ–ї–µ–µ —В–Њ—З–љ—Л–є –Љ–µ—В–Њ–і –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П –љ–∞–ї–Є—З–Є—П —Б—В–µ–∞—В–Њ—А–µ–Є –њ–Њ–і—А–∞–Ј—Г–Љ–µ–≤–∞–µ—В –Њ—Ж–µ–љ–Ї—Г —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –Ї–∞–ї–Њ–≤—Л—Е –Љ–∞—Б—Б–∞—Е, —Б–Њ–±—А–∞–љ–љ—Л—Е –≤ —В–µ—З–µ–љ–Є–µ 3 —Б—Г—В. –љ–∞ —Д–Њ–љ–µ —Б—В–∞–љ–і–∞—А—В–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–є –і–Є–µ—В—Л [11].
–Я—А–Є–љ—Ж–Є–њ—Л –≤–µ–і–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –Т–°–Э –≤–Ї–ї—О—З–∞—О—В —Б–Њ–±–ї—О–і–µ–љ–Є–µ –і–Є–µ—В—Л —Б –њ–Њ–љ–Є–ґ–µ–љ–љ—Л–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –ґ–Є—А–∞, –Њ–±–Њ–≥–∞—Й–µ–љ–љ–Њ–є —Н—Б—Б–µ–љ—Ж–Є–∞–ї—М–љ—Л–Љ–Є –Љ–Є–љ–µ—А–∞–ї–∞–Љ–Є –Є –≤–Є—В–∞–Љ–Є–љ–∞–Љ–Є, –Є –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ—Г—О —Д–µ—А–Љ–µ–љ—В–љ—Г—О —В–µ—А–∞–њ–Є—О. –Я—А–Є–µ–Љ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г–≤–µ–ї–Є—З–Є—В—М —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –ґ–Є—А–∞ –≤ –њ–Є—Й–µ.
–Я—А–µ–њ–∞—А–∞—В—Л –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –і–ї—П –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Т–°–Э, –∞ —В–∞–Ї–ґ–µ –і–ї—П —Г–Љ–µ–љ—М—И–µ–љ–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞. –Я—А–Є –Т–°–Э —Д–µ—А–Љ–µ–љ—В—Л –њ–Њ–Ј–≤–Њ–ї—П—О—В —Г–Љ–µ–љ—М—И–Є—В—М –Є–ї–Є —Г—Б—В—А–∞–љ–Є—В—М –њ—А–Њ—П–≤–ї–µ–љ–Є—П –љ–∞—А—Г—И–µ–љ–љ–Њ–≥–Њ –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є—П –Є –≤—Б–∞—Б—Л–≤–∞–љ–Є—П, –і–µ—Д–Є—Ж–Є—В –≤–Є—В–∞–Љ–Є–љ–Њ–≤, —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –±–µ–ї–Ї–Њ–≤–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –Є –≤ —З–∞—Б—В–Є —Б–ї—Г—З–∞–µ–≤ – –±–Њ–ї—М. –†–∞–љ–љ–µ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Д–µ—А–Љ–µ–љ—В–Њ–≤ —Г–ї—Г—З—И–∞–µ—В –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є —В–∞–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е. –Э–∞–Є–±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Є –ї—Г—З—И–µ –≤—Б–µ–≥–Њ –Є–Ј—Г—З–µ–љ—Л –њ—А–µ–њ–∞—А–∞—В—Л –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞, –њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й–Є–µ —Б–Њ–±–Њ–є —Н–Ї—Б—В—А–∞–Ї—В –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л —Б–≤–Є–љ–µ–є –Є —А–Њ–≥–∞—В–Њ–≥–Њ —Б–Ї–Њ—В–∞ –Є —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ —Б–Љ–µ—Б—М –Њ—Б–љ–Њ–≤–љ—Л—Е –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤. –§–µ—А–Љ–µ–љ—В—Л –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –≥–Є–і—А–Њ–ї–Є–Ј —Г–≥–ї–µ–≤–Њ–і–Њ–≤, –±–µ–ї–Ї–Њ–≤ –Є –ґ–Є—А–Њ–≤ (—В–∞–±–ї. 1) [33]. –Ш—Е –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–Ј–Љ–µ—А—П–µ—В—Б—П –≤ –µ–і–Є–љ–Є—Ж–∞—Е —Б–Њ–≥–ї–∞—Б–љ–Њ –§–∞—А–Љ–∞–Ї–Њ–њ–µ–µ.
–§–µ—А–Љ–µ–љ—В—Л –ґ–Є–≤–Њ—В–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П —В–µ—А—П—О—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –љ–Є–Ј–Ї–Є—Е –Ј–љ–∞—З–µ–љ–Є—П—Е —А–Э. –Ґ–∞–Ї, –њ—А–Є —А–Э<4,0 –љ–∞—Б—В—Г–њ–∞–µ—В –љ–µ–Њ–±—А–∞—В–Є–Љ–∞—П –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є—П –ї–Є–њ–∞–Ј—Л. –Я—А–µ—Ж–Є–њ–Є—В–∞—Ж–Є—П –ґ–µ–ї—З–љ—Л—Е —Б–Њ–ї–µ–є –≤ –Ї–Є—Б–ї–Њ–є —Б—А–µ–і–µ —Г—Б—Г–≥—Г–±–ї—П–µ—В –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є—О –ґ–Є—А–∞. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —Д–µ—А–Љ–µ–љ—В—Л –њ–Њ–і–≤–µ—А–≥–∞—О—В—Б—П –њ—А–Њ—В–µ–Њ–ї–Є–Ј—Г [15].
–§–µ—А–Љ–µ–љ—В—Л –Љ–Є–Ї—А–Њ–±–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П (–ї–Є–њ–∞–Ј—Г, –∞–Љ–Є–ї–∞–Ј—Г, –њ—А–Њ—В–µ–∞–Ј—Л, —Ж–µ–ї–ї—О–ї–∞–Ј—Г –Є –ї–∞–Ї—В–∞–Ј—Г) –њ–Њ–ї—Г—З–∞—О—В –Є–Ј –Ї—Г–ї—М—В—Г—А—Л –≥—А–Є–±–Ї–Њ–≤ Aspergillus oryzae, Kluyveromyces lactis, Rhizopus arrhizus. –Т –∞–Ј–Є–∞—В—Б–Ї–Є—Е —Б—В—А–∞–љ–∞—Е –≤ —В–µ—З–µ–љ–Є–µ –Љ–љ–Њ–≥–Є—Е –≤–µ–Ї–Њ–≤ –Њ–љ–Є –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –і–ї—П —Г–ї—Г—З—И–µ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П. –Ы–Є–њ–∞–Ј–∞ –Є –∞–Љ–Є–ї–∞–Ј–∞ –Љ–Є–Ї—А–Њ–±–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П —Г—Б—В–Њ–є—З–Є–≤—Л –≤ –±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ–Љ –і–Є–∞–њ–∞–Ј–Њ–љ–µ pH, –Є –њ—А–µ–њ–∞—А–∞—В—Л –љ–∞ –Є—Е –Њ—Б–љ–Њ–≤–µ –љ–µ –љ—Г–ґ–і–∞—О—В—Б—П –≤ –Ї–Є—Б–ї–Њ—В–Њ—Г—Б—В–Њ–є—З–Є–≤–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ. –Р–Љ–Є–ї–∞–Ј–∞ –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О –Ї –≥–Є–і—А–Њ–ї–Є–Ј—Г –Ї—А–∞—Е–Љ–∞–ї–∞. –Ш–Љ–µ—О—В—Б—П –і–∞–љ–љ—Л–µ, —З—В–Њ –ї–Є–њ–∞–Ј–∞ –Љ–Є–Ї—А–Њ–±–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –Љ–µ–љ–µ–µ –∞–Ї—В–Є–≤–љ–∞, —З–µ–Љ –ї–Є–њ–∞–Ј–∞ –ґ–Є–≤–Њ—В–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П [36]. –Р–њ—А–Њ–±–∞—Ж–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Љ–Є–Ї—А–Њ–±–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В—Б—П, –Њ–љ–Є –њ–Њ–Ї–∞ –љ–µ –≤–Њ—И–ї–Є –≤ —И–Є—А–Њ–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г.
–Ъ —Д–µ—А–Љ–µ–љ—В–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ —А–∞—Б—В–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –Њ—В–љ–Њ—Б—П—В—Б—П –±—А–Њ–Љ–µ–ї–∞–є–љ –Є –њ–∞–њ–∞–Є–љ. –С—А–Њ–Љ–µ–ї–∞–є–љ – —Б–µ–Љ–µ–є—Б—В–≤–Њ –њ—А–Њ—В–µ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞–µ–Љ—Л—Е –Є–Ј –∞–љ–∞–љ–∞—Б–∞; –≤ –љ–µ–≥–Њ —В–∞–Ї–ґ–µ –≤—Е–Њ–і—П—В –њ–µ—А–Њ–Ї—Б–Є–і–∞–Ј–∞, –Ї–Є—Б–ї–∞—П —Д–Њ—Б—Д–∞—В–∞–Ј–∞, –љ–µ–Ї–Њ—В–Њ—А—Л–µ –Є–љ–≥–Є–±–Є—В–Њ—А—Л –њ—А–Њ—В–µ–∞–Ј. –С—А–Њ–Љ–µ–ї–∞–є–љ —Б–Њ—Е—А–∞–љ—П–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є —И–Є—А–Њ–Ї–Њ–Љ —Б–њ–µ–Ї—В—А–µ —А–Э (4,5–9,8). –Ю—Б–љ–Њ–≤–љ–∞—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–∞—П –љ–Є—И–∞ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –±—А–Њ–Љ–µ–ї–∞–є–љ–∞ – –Ї–Њ—А—А–µ–Ї—Ж–Є—П –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є—П –±–µ–ї–Ї–∞; –Є–Љ–µ–µ—В—Б—П –Њ–њ—Л—В –µ–≥–Њ –Љ–µ—Б—В–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П – –і–ї—П —Г–ї—Г—З—И–µ–љ–Є—П –Њ—З–Є—Й–µ–љ–Є—П —А–∞–љ –Є –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞ –њ—А–Є —В—А–∞–≤–Љ–∞—Е. –Я–∞–њ–∞–Є–љ – –Ї–Њ–Љ–њ–ї–µ–Ї—Б —Д–µ—А–Љ–µ–љ—В–Њ–≤ —Б –њ—А–Њ—В–µ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–є, –∞–Љ–Є–ї–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–є –Є —Б–ї–∞–±–Њ–є –ї–Є–њ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, –Є–Ј–≤–ї–µ–Ї–∞–µ–Љ—Л–є –Є–Ј –љ–µ–Ј—А–µ–ї—Л—Е –њ–ї–Њ–і–Њ–≤ –њ–∞–њ–∞–є–Є –Є –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л–є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –њ—А–Є –љ–∞—А—Г—И–µ–љ–Є—П—Е –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є—П –±–µ–ї–Ї–∞, –∞ —В–∞–Ї–ґ–µ –Љ–µ—Б—В–љ–Њ. –Я–∞–њ–∞–Є–љ —Б–њ–Њ—Б–Њ–±–µ–љ –Ї —А–∞—Б—Й–µ–њ–ї–µ–љ–Є—О –±–µ–ї–Ї–∞ –њ—А–Є —А–Э 5,0–8,0, –њ–µ–њ—Б–Є–љ –ґ–µ —В–µ—А—П–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є —А–Э>4,5.
–Т –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ—А–Є–Љ–µ–љ—П—О—В –њ—А–µ–њ–∞—А–∞—В—Л —Б–≤–Є–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞ [22]. –Р–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–Љ–Є–ї–∞–Ј—Л –Є –ї–Є–њ–∞–Ј—Л —Б–≤–Є–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞ –љ–∞ 30–50% –≤—Л—И–µ. –°—В–∞–љ–і–∞—А—В–Є–Ј–∞—Ж–Є—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞ –њ—А–Њ–Є–Ј–≤–Њ–і–Є—В—Б—П –Ј–∞ —Б—З–µ—В –µ–≥–Њ «—А–∞–Ј–±–∞–≤–ї–µ–љ–Є—П» –ї–∞–Ї—В–Њ–Ј–Њ–є.
–Т—Л–±–Њ—А –і–Њ–Ј—Л —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Т–°–Э –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П, –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –ї–Є–њ–∞–Ј—Л, —В–∞–Ї –Ї–∞–Ї –Ј–љ–∞—З–Є–Љ—Л—Е –≤–љ–µ–њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤ –ї–Є–њ–∞–Ј—Л –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –љ–µ—В. –Я—А–Є –Т–°–Э –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–≥–Њ –њ–Њ–≤—Л—И–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ї–Є–њ–∞–Ј—Л. –Т —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є –≤ 12––њ–µ—А—Б—В–љ—Г—О –Ї–Є—И–Ї—Г –њ–Њ—Б—В—Г–њ–∞–µ—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ 140 000 –Х–Ф/—З –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –ї–Є–њ–∞–Ј—Л. –Я—А–Є–љ–Є–Љ–∞—П –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л–є —Д–∞–Ї—В, —З—В–Њ –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є—П –љ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П, –µ—Б–ї–Є —Б–µ–Ї—А–µ—Ж–Є—П –ї–Є–њ–∞–Ј—Л —Б–Њ—Б—В–∞–≤–ї—П–µ—В –љ–µ –Љ–µ–љ–µ–µ 5% –Њ—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–Њ–і—Г–Ї—Ж–Є–Є, –Љ–Њ–ґ–љ–Њ –Ј–∞–Ї–ї—О—З–Є—В—М, —З—В–Њ –і–ї—П –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —Б—В–µ–∞—В–Њ—А–µ–Є —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –Њ–Ї–Њ–ї–Њ 28 000 –Х–Ф –ї–Є–њ–∞–Ј—Л –љ–∞ –њ—А–Є–µ–Љ –њ–Є—Й–Є. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞, –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ–љ—Л–µ –і–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Т–°–Э, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б–Њ–і–µ—А–ґ–∞—В 10 000 – 20 000 –ї–Є–њ–∞–Ј–љ—Л—Е –µ–і–Є–љ–Є—Ж (–Я–∞–љ–Ј–Є–љ–Њ—А–Љ 10 000 –Є –Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ 20 000) –Є –Є–Љ–µ—О—В –Ї–Є—Б–ї–Њ—В–Њ—Г—Б—В–Њ–є—З–Є–≤–Њ–µ (—Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ–Њ–µ) –њ–Њ–Ї—А—Л—В–Є–µ, –Ј–∞—Й–Є—Й–∞—О—Й–µ–µ —Д–µ—А–Љ–µ–љ—В—Л –Њ—В –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є–Є –≤ –Ї–Є—Б–ї–Њ–є —Б—А–µ–і–µ –ґ–µ–ї—Г–і–Ї–∞, –њ—А–Є —А–Э<5,5. –§–µ—А–Љ–µ–љ—В—Л, –≤—Е–Њ–і—П—Й–Є–µ –≤ —Б–Њ—Б—В–∞–≤ –Љ–Є–љ–Є–—В–∞–±–ї–µ—В–Њ–Ї, –Љ–Є–љ–Є––Љ–Є–Ї—А–Њ—Б—Д–µ—А, –≥—А–∞–љ—Г–ї, –њ–µ–ї–ї–µ—В, –њ–Њ–Ї—А—Л–≤–∞—О—В—Б—П –ґ–µ–ї–∞—В–Є–љ–Њ–≤–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є –і–ї—П –і–Њ—Б—В–∞–≤–Ї–Є –≤ –ґ–µ–ї—Г–і–Њ–Ї.
–Ъ–ї—О—З–µ–≤–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П —Б–Ї–Њ—А–Њ—Б—В–Є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є—П —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Є–Ј —Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ–Њ–≥–Њ –њ–Њ–Ї—А—Л—В–Є—П –Є–Љ–µ–µ—В –≤–µ–ї–Є—З–Є–љ–∞ pH –≤ –њ—А–Њ—Б–≤–µ—В–µ 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є. –Т –љ–Њ—А–Љ–µ –њ–Њ—Б–ї–µ –µ–і—Л pH —Б–љ–Є–ґ–∞–µ—В—Б—П –і–Њ 5,0, –∞ –Љ–µ–ґ–і—Г –њ—А–Є–µ–Љ–∞–Љ–Є –њ–Є—Й–Є –њ–Њ–≤—Л—И–∞–µ—В—Б—П –і–Њ 6,0–6,5. –Т —Н—В–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е —А–∞—Б—В–≤–Њ—А–µ–љ–Є–µ —Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤ —В–µ—З–µ–љ–Є–µ 15 –Љ–Є–љ. – 2 —З –њ–Њ—Б–ї–µ –Њ–њ–Њ—А–Њ–ґ–љ–µ–љ–Є—П –ґ–µ–ї—Г–і–Ї–∞ [5]. –Я—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є —Б–µ–Ї—А–µ—Ж–Є–Є –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –Є –≥–Є–њ–µ—А–≥–∞—Б—В—А–Є–љ–µ–Љ–Є–Є pH –≤ 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–µ –њ–Њ—Б–ї–µ –µ–і—Л –Њ–±—Л—З–љ–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Б–љ–Є–ґ–µ–љ (–і–Њ 2,0–3,0) –≤—Б–ї–µ–і—Б—В–≤–Є–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є –≤—Л—А–∞–±–Њ—В–Ї–Є –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј–Њ–є –Є –њ–Њ–≤—Л—И–µ–љ–Є—П —Б–µ–Ї—А–µ—Ж–Є–Є —Б–Њ–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л, –Є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Є–Ј –њ–Њ–Ї—А—Л—В–Є—П –Ј–∞–і–µ—А–ґ–Є–≤–∞–µ—В—Б—П. –Ю–љ–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤ –±–Њ–ї–µ–µ –і–Є—Б—В–∞–ї—М–љ—Л—Е –Њ—В–і–µ–ї–∞—Е –Ї–Є—И–µ—З–љ–Є–Ї–∞, —З—В–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –≤—А–µ–Љ—П –Ї–Њ–љ—В–∞–Ї—В–∞ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Є —Е–Є–Љ—Г—Б–∞ [10,21]. –Т —Н—В–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –ґ–µ–ї—Г–і–Њ—З–љ–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є –Є –∞–љ—В–∞—Ж–Є–і–Њ–≤ –њ–Њ–≤—Л—И–∞–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞ [17]. –Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –Љ–Њ–ґ–µ—В –±—Л—В—М –і–Њ—Б—В–Є–≥–љ—Г—В –Є –Ј–∞ —Б—З–µ—В –њ–Њ–≤—Л—И–µ–љ–Є—П –і–Њ–Ј—Л —Д–µ—А–Љ–µ–љ—В–Њ–≤.
–Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞—О—В —Д–µ—А–Љ–µ–љ—В–∞–Љ –≤ —Д–Њ—А–Љ–µ –Љ–Є–љ–Є–—В–∞–±–ї–µ—В–Њ–Ї, –Љ–Є–љ–Є––Љ–Є–Ї—А–Њ—Б—Д–µ—А, –њ–µ–ї–ї–µ—В —А–∞–Ј–Љ–µ—А–Њ–Љ –і–Њ 2 –Љ–Љ, —В–∞–Ї –Ї–∞–Ї –Њ–љ–Є —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–Љ–µ—И–Є–≤–∞—О—В—Б—П —Б –њ–Є—Й–µ–є –Є –њ–Њ—Б—В—Г–њ–∞—О—В –≤ 12––њ–µ—А—Б—В–љ—Г—О –Ї–Є—И–Ї—Г –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б —Е–Є–Љ—Г—Б–Њ–Љ.
–Ф–ї—П –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є –њ—А–µ–њ–∞—А–∞—В—Л –љ–µ –і–Њ–ї–ґ–љ—Л —Б–Њ–і–µ—А–ґ–∞—В—М –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л –ґ–µ–ї—З–Є.
–Я–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–Љ –і–∞–љ–љ—Л–Љ, —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –≤ –≤–Є–і–µ —В–∞–±–ї–µ—В–Њ–Ї —Б —Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є –њ–Њ–Ї–Є–і–∞—О—В –ґ–µ–ї—Г–і–Њ–Ї –≤ –њ–Њ–Ј–і–љ–µ–є —Д–∞–Ј–µ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П, —В–∞–Ї –Ї–∞–Ї –±–Њ–ї—М—И–Њ–є —А–∞–Ј–Љ–µ—А –љ–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є–Љ –њ—А–Њ–є—В–Є –њ—А–Є–≤—А–∞—В–љ–Є–Ї –≤–Љ–µ—Б—В–µ —Б —Е–Є–Љ—Г—Б–Њ–Љ. –Ю–і–љ–∞–Ї–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В, –љ–∞–±–ї—О–і–∞–µ–Љ—Л–є –њ—А–Є –ї–µ—З–µ–љ–Є–Є —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Д–µ—А–Љ–µ–љ—В–∞–Љ–Є, –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ —Д–µ—А–Љ–µ–љ—В—Л –Љ–Њ–≥—Г—В –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—В—М—Б—П –Є–Ј —В–∞–±–ї–µ—В–Ї–Є –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–Љ —А–Э –≤ –∞–љ—В—А–∞–ї—М–љ–Њ–Љ –Њ—В–і–µ–ї–µ –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –њ–µ—А–µ–Љ–µ—И–Є–≤–∞—В—М—Б—П —Б –њ–Є—Й–µ–є [4].
–Т —Б—В–∞—В—М–µ –Р.–Т. –Ю—Е–ї–Њ–±—Л—Б—В–Є–љ–∞ –Є –≠.–†. –С—Г–Ї–ї–Є—Б (2001) –≤ –≤–Є–і–µ —Б–≤–Њ–і–љ–Њ–є —В–∞–±–ї–Є—Ж—Л –њ—А–Є–≤–Њ–і—П—В—Б—П –њ–Њ–Ї–∞–Ј–∞–љ–Є—П –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (—В–∞–±–ї. 2) [4].
–§–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —Б–ї–µ–і—Г–µ—В –њ—А–Є–љ–Є–Љ–∞—В—М –≤–Њ –≤—А–µ–Љ—П –µ–і—Л –Є–ї–Є –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ –њ–Њ—Б–ї–µ –љ–µ–µ [13]. –Я–∞–љ–Ї—А–µ–∞—В–Є–љ —В–∞–Ї–ґ–µ —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –њ—А–Є —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–Є –њ–Њ–ї–Є–Љ–µ—А–љ—Л—Е —Б–Љ–µ—Б–µ–є –і–ї—П —Н–љ—В–µ—А–∞–ї—М–љ–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П –≤ —Б–ї—Г—З–∞—П—Е —В—П–ґ–µ–ї–Њ–є –Т–°–Э [9].
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б–ї—Г–ґ–∞—В –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–µ –і–Є–∞—А–µ–Є, –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ —Б—В–µ–∞—В–Њ—А–µ–Є, –њ—А–Є–±–∞–≤–Ї–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞. –Я—А–Є –і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є –Т–°–Э –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–∞—П —Д–µ—А–Љ–µ–љ—В–љ–∞—П —В–µ—А–∞–њ–Є—П –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –њ–Њ–ґ–Є–Ј–љ–µ–љ–љ–Њ–є. –Я—А–Є –њ–Њ–≥—А–∞–љ–Є—З–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є—П—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –Ї–Њ–≥–і–∞ –љ–∞–ї–Є—З–Є–µ –Т–°–Э –≤–µ—А–Њ—П—В–љ–Њ, —Д–µ—А–Љ–µ–љ—В—Л –Љ–Њ–ґ–љ–Њ –љ–∞–Ј–љ–∞—З–Є—В—М –Ї—Г—А—Б–Њ–Љ –љ–∞ 14 –і–љ–µ–є; –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є —Г–ї—Г—З—И–µ–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ—Л, –≤–µ—А–Њ—П—В–љ–µ–µ –≤—Б–µ–≥–Њ, –љ–µ —Б–≤—П–Ј–∞–љ—Л —Б –Т–°–Э [26].
–Я–Њ–Ї–∞–Ј–∞–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞–љ–Ї—А–µ–∞–ї–Є–њ–∞–Ј—Л –њ—А–Є C–†–Ъ —Б –њ–Њ—Б—В–њ—А–∞–љ–і–Є–∞–ї—М–љ–Њ–є –і–Є–∞—А–µ–µ–є: —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б—Е–≤–∞—В–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –±–Њ–ї–Є, –≤–Ј–і—Г—В–Є—П, —Г—А—З–∞–љ–Є—П, —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–Њ–љ—Б–Є—Б—В–µ–љ—Ж–Є–Є —Б—В—Г–ї–∞ (–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Ј–∞ —Б—З–µ—В —Г–ї—Г—З—И–µ–љ–Є—П –∞–±—Б–Њ—А–±—Ж–Є–Є –ґ–µ–ї—З–љ—Л—Е –Ї–Є—Б–ї–Њ—В) [24].
–С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–Њ–Љ –Є –Т–°–Э –њ—А–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–Љ –ї–µ—З–µ–љ–Є–Є —Д–µ—А–Љ–µ–љ—В–∞–Љ–Є —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–љ–Њ—Б—П—В –њ–Є—Й—Г, –±–Њ–≥–∞—В—Г—О –ґ–Є—А–∞–Љ–Є, —З—В–Њ –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –Љ–Њ–ґ–µ—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М –њ–µ—А–µ—Е–Њ–і—Г –љ–∞ –њ–Є—В–∞–љ–Є–µ —Б –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –ґ–Є—А–∞ [31].
–Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —Д–µ—А–Љ–µ–љ—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б C–Ф 1––≥–Њ —В–Є–њ–∞ –Є –љ–Є–Ј–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ —Д–µ–Ї–∞–ї—М–љ–Њ–є —Н–ї–∞—Б—В–∞–Ј—Л –Њ—В–Љ–µ—З–µ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л —Н–њ–Є–Ј–Њ–і–Њ–≤ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є –њ–ї–∞—Ж–µ–±–Њ [14]. –Т –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є—Е –љ–Є—И—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Д–µ—А–Љ–µ–љ—В–Њ–≤ –њ—А–Є –°–Ф, —Д–µ—А–Љ–µ–љ—В—Л –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –њ–Њ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ.
–Ъ—А—Г–њ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –≤ –Ї–Њ—В–Њ—А—Л—Е –±—Л –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В–Є, –љ–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М.
–Я—А–Њ—В–µ–∞–Ј—Л –≤ —Б–Њ—Б—В–∞–≤–µ —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —Г–Љ–µ–љ—М—И–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–Є –њ—А–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ. –Т 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–µ –њ—А–Њ—В–µ–∞–Ј—Л –њ—А–Є–≤–Њ–і—П—В –Ї —А–∞–Ј—А—Г—И–µ–љ–Є—О —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–—А–Є–ї–Є–Ј–Є–љ–≥––њ–µ–њ—В–Є–і–∞, –Ї–Њ—В–Њ—А—Л–є —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–∞ –Є —Б–µ–Ї—А–µ—Ж–Є—О –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–њ–∞—А–∞—В—Л —Б –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є –њ—А–Њ—В–µ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Њ–±–ї–∞–і–∞—О—В –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ –Њ—Ж–µ–љ–Ї–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї–Є –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л, —З—В–Њ, –≤–µ—А–Њ—П—В–љ–Њ, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –њ–Њ–і–±–Њ—А–Њ–Љ –љ–µ–Њ–і–љ–Њ—А–Њ–і–љ—Л—Е –≥—А—Г–њ–њ –±–Њ–ї—М–љ—Л—Е –Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±–Њ–ї—М—И–Є–Љ–Є —А–∞–Ј–Љ–µ—А–∞–Љ–Є –≤—Л–±–Њ—А–Њ–Ї [8,30].
–Я—А–µ–њ–∞—А–∞—В —Б–≤–Є–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ 10 000 –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ –≤–Є–і–µ –Ї–∞–њ—Б—Г–ї, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –њ–µ–ї–ї–µ—В—Л —Б –∞–Ї—В–Є–≤–љ—Л–Љ–Є —Д–µ—А–Љ–µ–љ—В–∞–Љ–Є, –Є —В–∞–±–ї–µ—В–Њ–Ї –Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ 20 000. –Ъ–∞–њ—Б—Г–ї–∞ –Ј–∞—Й–Є—Й–∞–µ—В –њ–µ–ї–ї–µ—В—Л –Њ—В –і–µ–≥—А–∞–і–∞—Ж–Є–Є –≤ –Ї–Є—Б–ї–Њ–є —Б—А–µ–і–µ –ґ–µ–ї—Г–і–Ї–∞; —Д–µ—А–Љ–µ–љ—В—Л –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—О—В—Б—П –≤ —В–Њ–љ–Ї–Њ–є –Ї–Є—И–Ї–µ. –Ф–Њ–Ј–Є—А–Њ–≤–Ї–∞ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ (–≤ –ї–Є–њ–∞–Ј–љ—Л—Е –µ–і–Є–љ–Є—Ж–∞—Е) —Б–Њ—Б—В–∞–≤–ї—П–µ—В 10 000, –∞ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ – 20 000.
–Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ 20 000 —Б–Њ–і–µ—А–ґ–Є—В –њ–Њ–≤—Л—И–µ–љ–љ—Г—О –і–Њ–Ј—Г –њ—А–Њ—В–µ–∞–Ј –Є –ї–Є—И–µ–љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤ –ґ–µ–ї—З–Є. –Т—Л—Б–Њ–Ї–∞—П –њ—А–Њ—В–µ–∞–Ј–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–є –њ–Њ—В–µ–љ—Ж–Є–∞–ї –њ—А–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ [4]. –Ю—В—Б—Г—В—Б—В–≤–Є–µ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤ –ґ–µ–ї—З–Є –Є—Б–Ї–ї—О—З–∞–µ—В –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ–Њ–µ —Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–µ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ —Б–µ–Ї—А–µ—Ж–Є—О –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л. –Ф–Њ–Ј–Є—А–Њ–≤–Ї—Г –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ 20 000 –њ–Њ–і–±–Є—А–∞—О—В –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–∞—А—Г—И–µ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П –Є –Т–°–Э.
–Ф–µ–є—Б—В–≤–Є–µ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ–H* –њ—А–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ –њ–Њ–і—А–Њ–±–љ–Њ –Є–Ј—Г—З–µ–љ–Њ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ –Ш–љ—Б—В–Є—В—Г—В–µ —В–µ—А–∞–њ–Є–Є –Є–Љ. –Ы.–Ґ. –Ь–∞–ї–Њ–є –Р–Ь–Э –£–Ї—А–∞–Є–љ—Л, –≤ –Ї–Њ—В–Њ—А–Њ–µ –≤–Ї–ї—О—З–µ–љ—Л 50 –±–Њ–ї—М–љ—Л—Е 35–60 –ї–µ—В, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–Љ, –±–Є–ї–Є–∞—А–љ—Л–Љ –Є –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Є–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ [1]. –£ 80% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ –і–∞–љ–љ—Л–Љ —Н–ї–∞—Б—В–∞–Ј–љ–Њ–≥–Њ —В–µ—Б—В–∞, –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –њ—А–Є–Ј–љ–∞–Ї–Є —Г–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Є —В—П–ґ–µ–ї–Њ–є –Т–°–Э. –Я—А–µ–њ–∞—А–∞—В –љ–∞–Ј–љ–∞—З–∞–ї–Є –≤ –і–Њ–Ј–µ 80 000/—Б—Г—В. (–≤ 4 –њ—А–Є–µ–Љ–∞). –І–µ—А–µ–Ј 10 –Є 21 –і–µ–љ—М –ї–µ—З–µ–љ–Є—П –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Њ—Б–љ–Њ–≤–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П – –±–Њ–ї–Є, –і–Є–∞—А–µ–Є, –≤–Ј–і—Г—В–Є—П. –Я—А–µ–њ–∞—А–∞—В –Њ–Ї–∞–Ј—Л–≤–∞–ї –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л – —Н–ї–∞—Б—В–∞–Ј—Г –Ї–∞–ї–∞, –∞–Љ–Є–ї–∞–Ј—Г –Ї—А–Њ–≤–Є –Є –Љ–Њ—З–Є, –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–Њ–њ—А–Њ–≥—А–∞–Љ–Љ—Л. –Э–∞ —Д–Њ–љ–µ —В–µ—А–∞–њ–Є–Є –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–Њ–Љ –§–Њ—А—В–µ–H –Њ—В–Љ–µ—З–µ–љ–Њ —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–њ–Њ —И–Ї–∞–ї–µ MOS SF–36) [1].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ –Ъ–ї–Є–љ–Є–Ї–µ –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є –Є –≥–µ–њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є–Љ. –Т.–•. –Т–∞—Б–Є–ї–µ–љ–Ї–Њ –Ь–Њ—Б–Ї–Њ–≤—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –∞–Ї–∞–і–µ–Љ–Є–Є –Є–Љ–µ–љ–Є –Ш.–Ь. –°–µ—З–µ–љ–Њ–≤–∞, –Є–Ј—Г—З–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ–H –љ–∞ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї—Г —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞. –Ю–±—Й–µ–µ —З–Є—Б–ї–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ—Б—В–∞–≤–Є–ї–Њ 50, –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є – –Њ—В 2 –і–Њ 30 –ї–µ—В, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ї –Љ–Њ–Љ–µ–љ—В—Г –Њ–±—А–∞—Й–µ–љ–Є—П – –Њ—В 3 –і–Њ 12 –Љ–µ—Б. –І–µ—А–µ–Ј 10 –і–љ–µ–є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ–H –Њ—В–Љ–µ—З–µ–љ–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–Є —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —З–µ—А–µ–Ј 21 –і–µ–љ—М –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П –±–Њ–ї—М –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –Љ–µ–љ–µ–µ —З–µ–Љ —Г 1/3 –±–Њ–ї—М–љ—Л—Е. –°—Е–Њ–і–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–∞ –Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —В–Њ—И–љ–Њ—В—Л, –Љ–µ—В–µ–Њ—А–Є–Ј–Љ–∞, –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В–Є –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є –ґ–Є–≤–Њ—В–∞ [2]. –Я–Њ–Ї–∞–Ј–∞–љ–Њ –Њ—В—З–µ—В–ї–Є–≤–Њ–µ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ–∞ –§–Њ—А—В–µ–H –љ–∞ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В —Г–Ї–∞–Ј—Л–≤–∞—В—М –љ–∞ —Д–µ—А–Љ–µ–љ—В–љ—Г—О –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –њ—А–Є —Ж–Є—А—А–Њ–Ј–µ –њ–µ—З–µ–љ–Є [3].
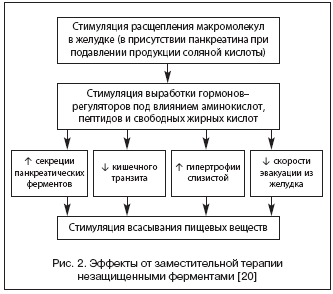
–Я—А–Є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ–є —Д–µ—А–Љ–µ–љ—В–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –њ—А–Є –≥–ї—О—В–µ–љ–—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є —Н–љ—В–µ—А–Њ–њ–∞—В–Є–Є, —Б–Є–љ–і—А–Њ–Љ–µ –Ї–Њ—А–Њ—В–Ї–Њ–≥–Њ –Ї–Є—И–µ—З–љ–Є–Ї–∞) —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М—Б—П —Д–µ—А–Љ–µ–љ—В—Л, –љ–µ –њ–Њ–Ї—А—Л—В—Л–µ –Ї–Є—Б–ї–Њ—В–Њ–Ј–∞—Й–Є—В–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є, —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –њ—А–Њ—В–µ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О [4,23]. –У–ї–∞–≤–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±–µ–Ј–Њ–±–Њ–ї–Њ—З–µ—З–љ—Л–Љ–Є —Д–µ—А–Љ–µ–љ—В–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–∞ —А–Є—Б—Г–љ–Ї–µ 2 [20].
–Э–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —П–≤–ї–µ–љ–Є—П –њ—А–Є –ї–µ—З–µ–љ–Є–Є —Д–µ—А–Љ–µ–љ—В–∞–Љ–Є –љ–∞–±–ї—О–і–∞—О—В—Б—П —А–µ–і–Ї–Њ –Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –≤—Л—Б–Њ–Ї–Є—Е –і–Њ–Ј –Є–ї–Є –≥–Є–њ–µ—А—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞–Љ —Б–≤–Є–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є–љ–∞, Aspergillus –Є–ї–Є –∞–љ–∞–љ–∞—Б–∞. –°–µ—А—М–µ–Ј–љ—Л—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є –≤ —А–∞–±–Њ—В–∞—Е –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В –љ–µ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–Њ.
–Я—А–Є –ї–µ—З–µ–љ–Є–Є –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–Є–Љ–Є –і–Њ–Ј–∞–Љ–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –≥–Є–њ–µ—А—Г—А–Є–Ї–µ–Љ–Є—П –Є –≥–Є–њ–µ—А—Г—А–Є–Ї–Њ–Ј—Г—А–Є—П. –Я—А–Є –ї–µ—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–Њ–Љ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ—Л —Б–ї—Г—З–∞–Є —Д–Є–±—А–Њ–Ј–Є—А—Г—О—Й–µ–є –Ї–Њ–ї–Њ–љ–Њ–њ–∞—В–Є–Є. –Т —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–µ Cystic Fibrosis Foundation —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—В—М –і–Њ–Ј—Г –ї–Є–њ–∞–Ј—Л 500–2500 –Ы–Х/–Ї–≥ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –љ–∞ –њ—А–Є–µ–Љ –њ–Є—Й–Є, <10 000 –Ы–Х/–Ї–≥ –Љ–∞—Б—Б—Л —В–µ–ї–∞/—Б—Г—В. –Є–ї–Є <4000 –Ы–Х/–≥ –њ–Њ—В—А–µ–±–ї—П–µ–Љ–Њ–≥–Њ –ґ–Є—А–∞ [35]. –Я–∞—В–Њ–≥–µ–љ–µ–Ј —Д–Є–±—А–Њ–Ј–Є—А—Г—О—Й–µ–є –Ї–Њ–ї–Њ–љ–Њ–њ–∞—В–Є–Є –Њ—Б—В–∞–µ—В—Б—П –љ–µ—П—Б–љ—Л–Љ, –Њ–і–љ–∞–Ї–Њ —А–Є—Б–Ї –µ–µ —А–∞–Ј–≤–Є—В–Є—П –Ї–Њ—А—А–µ–ї–Є—А—Г–µ—В —Б –і–Њ–Ј–Њ–є —Д–µ—А–Љ–µ–љ—В–Њ–≤; –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–µ –Є–Љ–µ–µ—В —Б—Е–Њ–і—Б—В–≤–Њ —Б –±–Њ–ї–µ–Ј–љ—М—О –Ъ—А–Њ–љ–∞ –Є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–Љ –Ї–Њ–ї–Є—В–Њ–Љ. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Д–Є–±—А–Њ–Ј –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤ –Ї–Є—И–µ—З–љ–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є, –∞ —В–∞–Ї–ґ–µ –њ—А–Њ—В–µ–∞–Ј –Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є.
*–Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ––Э –∞–љ–∞–ї–Њ–≥–Є—З–µ–љ –њ–Њ —Б–Њ—Б—В–∞–≤—Г –Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А- —В–µ 20 000. –†–µ–≥. —Г–і. –Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ 20 000 – –Я вДЦ014602/01 –Њ—В 07.08.2008
![–†–Є—Б. 1. –Э–∞—А—Г—И–µ–љ–Є—П —Б–µ–Ї—А–µ—Ж–Є–Є –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ—Л—Е –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –Є –Љ–Њ—В–Њ—А–Є–Ї–Є –њ—А–Є —Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є (–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–є вАУ –њ–Њ –і–∞–љ–љ—Л–Љ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П) —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [20]](/data/articles/Image/t20/n35/1705-1.gif)
![–Ґ–∞–±–ї–Є—Ж–∞ 1. –Я–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є–µ —Д–µ—А–Љ–µ–љ—В—Л –Є –Є—Е —А–Њ–ї—М –≤ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є–Є [33]](/data/articles/Image/t20/n35/1705-2.gif)
![–Ґ–∞–±–ї–Є—Ж–∞ 2. –Я–Њ–Ї–∞–Ј–∞–љ–Є—П –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ [4]](/data/articles/Image/t20/n35/1705-3.gif)
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –С–∞–±–∞–Ї –Ю.–ѓ., –Ъ–Њ–ї–µ—Б–љ–Є–Ї–Њ–≤ –Х.–Т. –Ю–њ—Л—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –Я–∞–љ–Ј–Є–љ–Њ—А–Љ –§–Њ—А—В–µ–H —Г –±–Њ–ї—М–љ—Л—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ —Б —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л // –Ь–µ–і–Є—Ж–Є–љ–∞ —Б–µ–≥–Њ–і–љ—П. 2007. вДЦ 16.
2. –С—Г–Ї–ї–Є—Б –≠.–†., –Ш–≤–∞—И–Ї–Є–љ –Т.–Ґ. –•—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В: —Н—В–Є–Њ–ї–Њ–≥–Є—П, –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—П –Є –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П // –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є, –≥–µ–њ–∞—В–Њ–ї–Њ–≥–Є–Є, –Ї–Њ–ї–Њ–њ—А–Њ–Ї—В–Њ–ї–Њ–≥–Є–Є. 2006. –Ґ. XVI, вДЦ 6.
3. –С—Г–Ї–ї–Є—Б –≠.–†., –Ь–∞–µ–≤—Б–Ї–∞—П –Ь.–Т., –Ш–≤–∞—И–Ї–Є–љ –Т.–Ґ. –¶–Є—А—А–Њ–Ј –њ–µ—З–µ–љ–Є: –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є –Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П, –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–∞—П —Д–µ—А–Љ–µ–љ—В–љ–∞—П —В–µ—А–∞–њ–Є—П // –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є, –≥–µ–њ–∞—В–Њ–ї–Њ–≥–Є–Є. 2007. вДЦ 3.
4. –Ю—Е–ї–Њ–±—Л—Б—В–Є–љ –Р.–Т., –С—Г–Ї–ї–Є—Б –≠.–†. –Я–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ—Л–µ —Д–µ—А–Љ–µ–љ—В—Л –≤ –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є // Consilium Provisorum. 2001. –Ґ. 1. вДЦ 6.
5. Alpsten M., Bogentoft C., Ekenved G., Solvell L. Gastric emptying and absorption of acetylsalicylic acid administered as enteric–coated micro–granules // Eur J Clin Pharmacol. 1982. Vol. 22. –†. 57–61.
6. Ammann R.W., Muellhaupt B., Meyenberger C., Heitz P.U. Alcoholic nonprogressive chronic pancreatitis: prospective long–term study of a large cohort with alcoholic acute pancreatitis (1976–1992) // Pancreas. 1994. Vol. 9. –†. 365–373.
7. Bozkurt T., Braun U., Leferink S., Gilly G., Lux G. Comparison of pancreatic morphology and exocrine functional impairment in patients with chronic pancreatitis // Gut. 1994. Vol. 35. –†. 1132–1136.
8. Brown A., Hughes M., Tenner S., Banks P.A. Does pancreatic enzyme supplementation reduce pain in patients with chronic pancreatitis: A meta–analysis // Am J Gastroenterol. 1997. Vol. 92. –†. 2032–2035.
9. Caliari S., Benini L., Bonfante F., Brentegani M.T., Fioretta A., Vantini I. Pancreatic extracts are necessary for the absorption of elemental and polymeric enteral diets in severe pancreatic insufficiency // Scand J Gastroenterol. 1993. Vol. 28. –†. 749–752.
10. Carriere F., Grandval P., Renou C. et al. Quantitative study of digestive enzyme secretion and gastrointestinal lipolysis in chronic pancreatitis // Clin Gastroenterol Hepatol. 2005. Vol. 3. –†. 28–38.
11. DiMagno E.P., Go V.L., Summerskill W.H. Relations between pancreatic enzyme outputs and malabsorption in severe pancreatic insufficiency // N Engl J Med. 1973. Vol. 288. –†. 813–815.
12. Dominguez–Munoz J.E. Pancreatic enzyme replacement therapy for pancreatic exocrine insufficiency: when is it indicated, what is the goal and how to do it? // Adv Med Sci. 2011. Vol. 56 (1). –†. 1–5.
13. Dominguez–Munoz J.E., Iglesias–Garcia J., Iglesias–Rey M., Figueiras A., Vilarino–Insua M. Effect of the administration schedule on the therapeutic efficacy of oral pancreatic enzyme supplements in patients with exocrine pancreatic insufficiency: a randomized, three–way crossover study // Aliment Pharmacol Ther. 2005. Vol. 21. –†. 993–1000.
14. Ewald N., Bretzel R.G., Fantus I.G et al. Pancreatin therapy in patients with insulin–treated diabetes mellitus and exocrine pancreatic insufficiency according to low fecal elastase 1 concentrations. Results of a prospective multi–centre trial // Diabetes Metab Res Rev. 2007. Vol. 23 (5). –†. 386–391.
15. Guarner L., Guarner F., Malagelada J.–R. Fate of oral enzymes in pancreatic insufficiency // Gut. 1993. Vol. 34. –†. 708–712.
16. Hardt P.D., Brendel M.D., Kloer H.U., Bretzel R.G. Is pancreatic diabetes (type 3c diabetes) underdiagnosed and misdiagnosed? // Diabetes Care. 2008. Vol. 31 (Suppl 2). –†. 165–169.
17. Heijerman H.G., Lamers C.B., Bakker W. Omeprazole enhances the efficacy of pancreatin (pancrease) in cystic fibrosis // Ann Intern Med. 1991. Vol. 114. –†. 200–201.
18. Keim V., Klar E., Poll M., Schoenberg M.H. Postoperative care following pancreatic surgery: surveillance and treatment // Dtsch Arztebl Int. 2009. Vol. 106. –†. 789–794.
19. Keim V., Witt H., Bauer N., Bodeker H., Rosendahl J., Teich N., Mossner J. The course of genetically determined chronic pancreatitis // JOP. 2003. Vol. 4. –†. 146–154.
20. Keller J., Layer P. Human pancreatic exocrine response to nutrients in health and disease // Gut. 2005. Vol. 54 (Suppl VI). –†. 1–28.
21. Kopelman H., Corey M., Gaskin K., Durie P., Weizman Z., Forstner G. Impaired chloride secretion, as well as bicarbonate secretion, underlies the fluid secretory defect in the cystic fibrosis pancreas // Gastroenterology. 1988. Vol. 95. –†. 349–55.
22. Lohr J.M., Hummel F.M., Pirilis K.T., Steinkamp G., Korner A., Henniges F. Properties of different pancreatin preparations used in pancreatic exocrine insufficiency // Eur J Gastroenterol Hepatol. 2009. Vol. 21. –†. 1024–1031.
23. Messer M., Baume P.E. Oral papain in gluten intolerance // Lancet. 1976. Vol. 2. –†. 1022.
24. Money M.E., Walkowiak J., Virgilio C., Talley N.J. Pilot study: a randomised, double blind, placebo controlled trial of pancrealipase for the treatment of postprandial irritable bowel syndrome–diarrhoea // Frontline Gastroenterol. 2011 Jan. Vol. 2 (1). –†. 48–56.
25. Moolsintong P., Burton F.R. Pancreatic function testing is best determined by the extended endoscopic collection technique // Pancreas. 2008. Vol. 37. –†. 418–421.
26. Mossner J., Keim V. Pancreatic Enzyme Therapy // Dtsch Arztebl Int. 2011 August. Vol. 108 (34–35). –†. 578–582.
27. Nakajima K., Toshitaka H. Kakei M., Kakei M. Pancrelipase: an evidence–based review of its use for treating pancreatic exocrine insufficiency // Core Evid. 2012. Vol. 7. –†. 77–91.
28. Nightingale J. ed. Intestinal Failure. London: Greenwich Medical Media, 2001. P. 565.
29. Nunes A.C., Pontes J.M., Rosa A., Gomes L., Carvalheiro M., Freitas D. Screening for pancreatic exocrine insufficiency in patients with diabetes mellitus // Am J Gastroenterol. 2003. Vol. 98 (12). –†. 2672–2675.
30. Nusrat S., Surinder R., Deepak B. et al. Pancreatic enzymes for chronic pancreatitis. http://Cochran library.com. 2009
31. Olveira G., Olveira C. Nutrition, cystic fibrosis and the digestive tract // Nutr Hosp. 2008. Vol. 23(Suppl 2). –†. 71–86.
32. Pezzilli R. Chronic pancreatitis: maldigestion, intestinal ecology and intestinal inflammation // World J Gastroenterol. 2009. Vol. 15. –†. 1673–1676.
33. Roxas M. The Role of Enzyme Supplementation in Digestive DisordersAlternative // Medicine Review. 2008. Vol. 13. N 4. P. 307–314.
34. Siegmund E., Lohr J.M., Schuff–Werner P. The diagnostic validity of non–invasive pancreatic function tests—a meta–analysis // Z Gastroenterol. 2004. Vol. 42. –†. 1117–1128.
35. Stallings V.A., Stark L.J., Robinson K.A. et al. Evidence–based practice recommendations for nutrition–related management of children and adults with cystic fibrosis and pancreatic insufficiency: results of a systematic review // J Am Diet Assoc. 2008. Vol. 108 (5). –†. 832–839.
36. Suzuki A., Mizumoto A., Rerknimitr R. et al. Effect of bacterial o rporcine lipase with low–orhigh–fat diets on nutrient absorption in pancreatic–insufficient dogs. Gastroenterology 1999. Vol. 116. –†. 431–437.












