В патогенезе МС и инсулинорезистентности у пациенток с СПЯ играют роль ряд взаимосвязанных факторов: генетический, нарушения внутриутробного развития, гормональные расстройства, внешние воздействия. То есть патогенез МС и инсулинорезистентности у женщин с СПЯ носит гетерогенный характер. Необходимо отметить, что ожирение как ассоциированная с МС патология часто предшествует манифестации СПЯ. При этом ожирение в сочетании с СПЯ часто сопровождается дислипидемией различной степени и повышением уровня тестостерона и лютеинизирующего гормона [5, 6].
При клиническом обследовании пациенток следует учитывать, что в формировании СПЯ принимает участие вся эндокринная система: происходящие в ней патологические процессы приводят к нарушению механизмов регуляции роста и созревания фолликулов и структурным изменениям в яичниках.
S. Cook et al. (2003) и J. Dekker et al. (2005) в опубликованных собственных исследованиях установили, что у женщин репродуктивного возраста частота проявления различных симптомов МС составляет от 6 до 35% [5–7].
M.R. Palmet (2002), Ю.И. Строев (2003), R. Azziz (2004), изучая проявления СПЯ у девочек-подростков, пришли к одинаковым выводам, что в пубертатном периоде начинаются метаболические нарушения, а при СПЯ, даже при отсутствии ожирения, наблюдаются нарушения толерантности к глюкозе. У 12% девушек отмечены выраженная инсулинорезистентность и гиперинсулинемия, указывающие на риск развития ожирения, гиперандрогении, артериальной гипертонии. Ю.И. Строев оценил такое состояние как гипоталамический синдром пубертатного периода. Позднее этот же автор и Л.П. Чурилов (2004) уточнили, что СПЯ и МС имеют общий патогенез, а гипоталамический синдром пубертатного возраста является дебютом МС и СПЯ [5–8].
До последних научных открытий основные лечебные мероприятия у больных с ановуляторным бесплодием и СПЯ были направлены на уменьшение гирсутизма и устранение ановуляции. В настоящее время, учитывая гетерогенность патогенеза СПЯ и бесплодия, проводят комплексное лечение таких больных, направленное не только на восстановление репродуктивных функций, но и на факторы риска развития ассоциированных с МС патологических состояний. Обследование пациенток с бесплодием и СПЯ не должно ограничиваться только гинекологическими мероприятиями, обязательным для таких пациенток должно быть измерение ИМТ, индекса окружности талии и бедер (ОТ/ОБ), роста, веса, а также определение артериального давления (АД), показателей липидно-углеводного обмена и проведение глюкозотолерантного теста. Известно, что у 25% пациенток с СПЯ к 30 годам обнаруживается нарушение толерантности к глюкозе или сахарный диабет 2-го типа (СД-2) [7]. Поскольку большинство пациенток с СПЯ имеют ожирение, играющее важнейшую роль в механизмах развития инсулинорезистентности, то трудно переоценить роль снижения массы тела и ИМТ в лечении этого заболевания. R. Pasquali et al. анализировали эффективность низкокалорийной диеты (1000–1500 ккал) в течение 8 мес. у 20 больных с СПЯ (ИМТ=32). Средняя потеря веса составила 10 кг и сопровождалась значительным снижением уровня инсулина после глюкозотолерантного теста [7]. Подобные результаты сообщали и другие исследователи, показавшие, что снижение массы тела оказывает положительное влияние на гиперинсулинемию у женщин с СПЯ [7, 8]. Именно при таком снижении массы тела восстанавливается овуляция, уменьшается гиперандрогения, улучшаются метаболические показатели, а примерно в 30% случаев наступает беременность. M. Huber-Bucholz et al. показали, что у каждой второй пациентки на фоне умеренного снижения массы тела (2–5%) восстановился менструальный цикл, а у 2-х из 18 наступила беременность. В 2003 г. L. Monin-Papunen в исследовании, посвященном терапии женщин с СПЯ сибутрамином, помимо улучшения метаболических показателей у пациенток обнаружил эффект уменьшения концентрации С-реактивного белка, который, как известно, у женщин с ожирением является маркером риска развития сердечно-сосудистых патологий [6–8].
Снижение общего холестерина (ХС) на 15% и увеличение ХС липопротеидов высокой плотности (ЛПВП) на 10% на фоне лечения сибутрамином и строгого соблюдения диеты, включающей низкокалорийные продукты, в течение 6 мес. у женщин с ожирением и СПЯ наблюдали P. Andersen et al. [7, 8]. Подтверждено, что умеренное снижение массы тела эффективно в предупреждении развития СД-2 у больных с ожирением и нарушением толерантности к глюкозе. Исследования Diabetes Prevention Program (DPP) и Diabetes Prevention Study (DPS) показали: в течение 3-х лет на фоне снижения массы тела на 7% от исходной частота развития СД-2 уменьшилась на 58% [8]. Поэтому можно ожидать, что мероприятия, направленные на снижение ИМТ и индекса ОТ/ОБ, могут привести не только к уменьшению клинических проявлений заболевания – восстановить нарушенную функцию яичников и оказать положительное влияние на липидный и углеводный обмен, но и в целом улучшить прогноз жизни пациенток. В связи с этим, несомненно, терапией первой линии для женщин с СПЯ и ожирением должен быть комплекс мер, направленных на снижение массы тела и увеличение аэробной физической нагрузки. Чтобы изменение пищевого поведения было эффективным, стабильным и длительным, рекомендуют ведение дневника питания, это помогает пациенткам упорядочить рацион питания, осознанно относиться к изменению качества и режима питания, а врачу – оценить количественный и качественный состав продуктов и корректировать диету [6, 7]. M.M. Huber-Buchholz et al. провели широкомасштабное исследование влияния на течение заболевания у женщин с ановуляторным бесплодием и ожирением, сопряженным с МС, физических упражнений, низкокалорийной диеты и терапии сибутрамином. Результаты оказались впечатляющими: за 6 мес. наблюдения у 50% пациенток при средней потере веса на 15–17% восстановилась овуляция и повысилась чувствительность к инсулину [6, 7].
Цель исследования: определить влияние снижения веса на фоне лечения Редуксином (сибутрамин + микрокристаллическая целлюлоза) на репродуктивную функцию и качество жизни пациенток.
Материал и методы
В проведенном нами исследовании участвовали 150 женщин с бесплодием, в т. ч. 138 (92%) женщин с избыточной массой тела и ожирением разной степени, которым был назначен Редуксин в дозировке 10-15 мг/сут на 6 мес. На начало исследования ни у одной из 150 пациенток дефицит массы тела не наблюдался. У 12 (8%) пациенток в возрасте 40–45 лет на фоне нормального ИМТ (18,5–24,9 кг/м2) наблюдались признаки высокого риска развития МС (индекс HOMA-IR ≤2,7, нарушения липидного обмена и повышение уровня глюкозы натощак выше 6,1), эти пациентки получали лечение метформином 2500 мг/сут.Избыточная масса тела (ИМТ 25,0–29,9 кг/м2) наблюдалась у 25 (16,7%) женщин, ожирение I степени (ИМТ 30,0–34,9 кг/м2) – у 46 (30,7%), ожирение II степени (ИМТ 35,0–39,9 кг/м2) – у 48 (32%), ожирение III степени (ИМТ≥40) – у 11 (7,3%). У 8 (5,3%) женщин ИМТ превышал 45 кг/м2.
Результаты
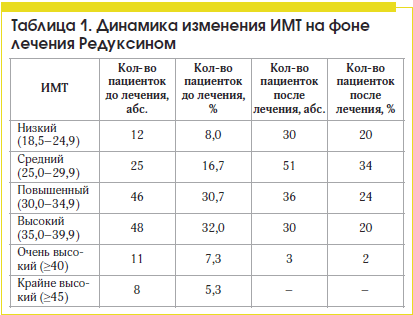
После шестимесячного курса лечения Редуксином на фоне коррекции образа жизни и пищевого поведения наблюдалось существенное улучшение ИМТ. Количество пациенток с ожирением III степени с очень высоким и крайне высоким риском развития осложнений уменьшилось с 19 (12,7%) до 3-х (2%), со II степенью ожирения – с 48 (32%) до 30 (20%), с I степенью ожирения – с 46 (30,7%) до 36 (24%).При этом значительно увеличилось число пациенток с ИМТ 25,0–29,9 (избыточная масса тела), до начала лечения эта цифры наблюдались у 25 (16,7%) пациенток, после лечения 51 (34%) пациентка перешла в категорию с избыточной массой тела со средним риском развития осложнений. Существенно увеличилось число пациенток с нормальным весом – от 12 (8%) до 30 (20%). Следует отметить, что ИМТ улучшался быстрее, чем показатели ОТ/ОБ. Динамика изменения ИМТ на фоне лечебно-профилактических мероприятий показана в таблице 1.
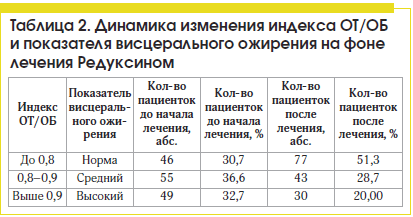
Параллельно с ИМТ изучались показатели индекса ОТ/ОБ, важные для определения висцерального ожирения, ассоциированного с МС (табл. 2). В исследовании до начала лечебных мероприятий частота висцерального ожирения средней степени (индекс ОТ/ОБ 0,8–0,9) наблюдалась у 55 (36,7%) женщин, после шестимесячного курса лечения Редуксином это число уменьшилось до 43 (28,7%). В то же время высокая степень висцерального ожирения (индекс ОТ/ОБ ≥0,9), наблюдалась у 49 (32,7%) женщин, после шестимесячного курса лечения Редуксином их число снизилось до 30 (20%). На первом этапе исследования, до начала лечебно-профилактических мероприятий, у 46 (30,7%) женщин индекс ОТ/ОБ был в пределах нормы (0,7–0,8), после проведенных лечебно-профилактических мероприятий (увеличение аэробных физических нагрузок, диета, ведение дневника питания) у 77 (51,3%) пациенток индекс ОТ/ОБ был в пределах физиологической нормы. Произошло значительное улучшение показателей висцерального ожирения при снижении индекса ОТ/ОБ после лечебно-профилактических мероприятий.
В исследуемой группе два компонента МС (висцеральное ожирение и артериальная гипертензия) встречаются у подавляющего большинства пациенток (70%), что указывает на риск развития МС и ряда ассоциированных с ним заболеваний.
В нашем исследовании у пациенток с симптомами МС в сочетании с бесплодием на фоне приема препарата Редуксин эффективно снижался вес. Это достоверно показывает, что лечение Редуксином приводит к выраженному снижению ИМТ, ОТ/ОБ, артериального давления (АД) (у 92 (61,3%) пациенток до лечебно-профилактических мероприятий АД составляло 125–140/90 мм рт. ст., после терапии у 68 (45,3%) пациенток АД было в пределах 125/85–90 мм рт. ст.), улучшению показателей липидного профиля (до лечения у 57 (38%) пациенток: общий ХС ≥5,18–6,22; ХС ЛПВП ≤1,15; ХС ЛПНП ≥4,12; после лечения Редуксином у всех пациенток: ОХС, ХС ЛПВП, ХС ЛПНП в пределах референсных значений).
Положительный эффект от медикаментозного лечения был закреплен коррекцией пищевого поведения и увеличением физических нагрузок.
Важно отметить, что в результате терапии, направленной на снижение веса, у большинства пациенток наблюдалось восстановление овуляторной функции: у 143 (95,3%) пациенток до начала лечебно-профилактических мероприятий наблюдалось нарушение менструального цикла разной степени, после терапии овуляторные циклы восстановились у 87 (58%) пациенток). У 7 (4,7%) пациенток наступила беременность: у 3-х женщин родились здоровые младенцы, 4 беременные находятся на наблюдении.












