Актуальность и структура заболеваемости инфекциями, передающимися половым путем
Ежегодный рост заболеваемости инфекциями, передающимися половым путем (ИППП), и вызванными ими воспалительными заболеваниями органов мочеполового тракта остается одной из неразрешенных задач современной урологии [1–3]. Недостаточная профилактика венерических заболеваний, резкий рост числа случайных половых связей, снижение возможности получения качественной медицинской помощи при заражении привели к резкому росту инфекционно-воспалительных заболеваний органов репродуктивной системы как у мужчин, так и у женщин [1–6]. Около 15% пар в нашей стране страдают бесплодием [7, 8]. Даже эффективность применения вспомогательных репродуктивных технологий, включая экстракорпоральное оплодотворение, не превышает 30–35%, что подчеркивает актуальность данной проблемы [9–11].
В настоящее время среди ИППП на первый план выходят негонококковые возбудители, так называемые инфекции «нового поколения», вызывающие воспалительные процессы мочеполовых органов. Доказана роль этих инфекций в формировании многочисленных нарушений репродуктивной системы [4, 12]. В классификации, разработанной Всемирной организацией здравоохранения, они рассматриваются как возбудители неспецифических уретритов, а также воспалительных заболеваний органов малого таза (ВЗОМТ) [3].
В настоящее время ВЗОМТ выявляются у 50–65% женщин репродуктивного возраста и имеют тенденцию к распространению [13–16]. Treponema pallidum, Haemophilus ducreyi, Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis относятся к истинным патогенам [17]. Однако важная роль отводится и микроорганизмам, вызывающим заболевания лишь при определенных условиях [18, 19]. К ним относятся аэробные грамположительные бактерии, такие как Streptococcus, Staphylococcus, Enterococcus, Corynebacterium, и аэробные грамотрицательные палочки Enterobacteriaceae — Escherichia coli, Enterobacter spp., Proteus spp., Klebsiella spp., Pseudomonas spp., а также анаэробные грамотрицательные микроорганизмы, среди которых Bacteroides, Prevotella, Fusobacterium и грамположительные бактерии родов Clostridium, Peptostreptococcus, Peptococcus [20, 21].
Тем не менее работы ряда исследователей в последние годы свидетельствуют о значительном росте заболеваемости ВЗОМТ, вызванных Ureaplasma spp. и M. hominis [22, 23]. Кроме того, данные возбудители, наряду с M. genitalium, также могут вызывать негонококковые уретриты (НГУ), простатиты, а также вагиниты, эндометриты и некоторые другие воспалительные заболевания у женщин [24, 25]. Это подтверждено исследованиями Батурина и соавт., которые выделили различные виды уреаплазм у 80% женщин с клиническими проявлениями урогенитальных инфекций и у 51% женщин с репродуктивными нарушениями [26]. Необходимо также отметить, что микоплазмы и уреаплазмы в 88% случаев встречаются в составе микст-инфекций и лишь в трети случаев как моноинфекция [24]. Так, по данным О.И. Летяевой, их сочетание с Chl. trachomatis выявляется в 30% случаев, с кандидозной инфекцией — в 28%, с Gardnerella vaginalis — в 14%, а с ВПЧ — в 40% [27].
Существенная доля микст-инфекций в структуре ВЗОМТ приводит к широкому разнообразию клинических проявлений заболевания, которые зависят от состава возбудителей и особенностей их взаимодействия между собой. При этом частота рецидивов хронически протекающих заболеваний может увеличиваться в несколько раз [28, 29]. Кроме того, в сочетании с ростом частоты ВЗОМТ и случаев самолечения это приводит к повышению антибиотикорезистентности и ухудшению результатов лечения больных с микст-инфекциями, что продемонстрировано в ряде многоцентровых исследований [28, 30].
Уретрит является одним из самых распространенных заболеваний у мужчин [1–5]. Все уретриты можно разделить на две группы: гонококковые и негонококковые. В мире ежегодно регистрируется около 50 млн случаев заболеваний НГУ [31]. В США и Великобритании заболеваемость НГУ значительно превысила заболеваемость гонококковым уретритом, а в России, по официальным данным, ежегодно регистрируется около 350 тыс. новых случаев НГУ [32]. Однако точное число больных неспецифическим уретритом не поддается исследованию. C одной стороны, это связано с большим количеством частных клиник, не ведущих статистического учета, с другой стороны — с широкой распространенностью самолечения [32, 33].
Микробная структура заболеваемости негонококковым уретритом
Диагностика НГУ основывается на результатах оценки клинической симптоматики и наличии воспалительной реакции (более 5 полиморфноядерных лейкоцитов в поле зрения) при условии отсутствия грамотрицательных внутриклеточных диплококков [1, 2]. При этом НГУ является полиэтиологическим заболеванием и может вызываться различными возбудителями. Чаще всего его причиной у мужчин становятся Chl. trachomatis (23–55%), U. urealyticum (20–40%), M. genitalium (12–25%), T. vaginalis (2–5%). Более того, у больных неспецифическими уретритами часто выявляют микст-инфекции [31].
По результатам ряда исследований была установлена роль U. urealyticum в развитии НГУ. Кроме того, применение антибиотиков, активных в отношении U. urealyticum, было эффективно в лечении уретрита [34].
Среди семейства микоплазм в последние годы большое клиническое значение приобретает M. genitalium. Результатами 19 клинических исследований было доказано, что M. genitalium достоверно связана с развитием НГУ. По данной теме опубликован один метаанализ, результаты двух рандомизированных исследований, а также более десяти исследований типа «случай-контроль» [35–37]. В них указано, что M. genitalium встречается у мужчин с негонококковым/нехламидийным уретритом в 18,4–45,5% случаев [36].
Длительное время, до 2009 г., в Российской Федерации не было каких-либо данных по распространенности и результатам лечения НГУ. В исследовании по изучению гонококковой и хламидийной инфекции у пациентов, получавших лечение по поводу ИППП в трех московских клиниках, были собраны образцы клинического материала из уретры, которые затем исследовались на M. genitalium [38]. Оценивая распространенность изучаемых микроорганизмов у пациентов с различными клиническими характеристиками, выявлено, что из 141 пациента с уретральными симптомами у 32 (23%) возбудителем была N. gonorrhoeae, у 51 (36%) — Chl. trachomatis, а у 35 (25%) — M. genitalium. Из 152 больных с клиническими признаками у 34 (22%) была выявлена N. gonorrhoeae, у 53 (35%) — Chl. trachomatis, а у 43 (28%) — M. genitalium. У мужчин с клиническими симптомами уретрита частота моноинфекции M. genitalium совпадала с частотой моноинфекции Chl. trachomatis, при этом выраженность симптомов также была одинаковой. Подтверждение роли M. genitalium в развитии НГУ стало одним из оснований для пересмотра подходов к лечению данного заболевания. Терапия тетрациклинами для лечения пациентов с НГУ была признана нерациональной и во многих случаях неэффективной, т. к. она не приводит к элиминации M. genitalium, что может способствовать хронизации заболевания [33].
Современные тенденции в лечении ИППП
С учетом растущей роли внутриклеточных микроорганизмов в развитии ВЗОМТ у женщин и НГУ у мужчин выбор антибактериального препарата во многом определяется способностью к внутриклеточному накоплению и минимальным количеством побочных явлений. В этих условиях возрастает роль макролидов в лечении данных видов инфекции.
Антибиотики группы макролидов впервые зарегистрированы более 50 лет назад [39]. Из 8 препаратов, зарегистрированных в России, одним из наиболее широко распространенных является рокситромицин [39–43].
Данный антибиотик обладает рядом особенностей, которые отличают его от других макролидов [42]. Связываясь с 50s-субъединицей рибосом, он уменьшает реакцию транслокации и транспептидации, подавляет процесс формирования пептидных связей между аминокислотами и пептидной цепью; угнетает синтез белка рибосомами, что в результате приводит к бактериостатическому действию на микроорганизмы. При этом он создает более высокие внутриклеточные концентрации [39, 44].
Рокситромицин обладает сходными с другими макролидами свойствами, но имеет ряд преимуществ. Изменения в лактонном кольце определяют кардинальные отличия данного препарата от эритромицина. К ним относятся: 1) расширение спектра действия преимущественно за счет грамотрицательной флоры, 2) более высокая кислотоустойчивость и улучшенная всасываемость в желудочно-кишечном тракте (ЖКТ), 3) способность создавать более высокие концентрации в клетках и увеличение продолжительности периода полувыведения препарата [41, 42].
Рокситромицин устойчив к соляной кислоте и хорошо всасывается в ЖКТ, за счет чего имеет высокую биодоступность. При этом, несмотря на то что пища может замедлять скорость абсорбции препарата, она не влияет на ее полноту [41–43]. Это одно из преимуществ рокситромицина перед другими макролидами, например азитромицином, степень адсорбции которого уменьшается в 2 раза при приеме с едой или после еды.
Важной отличительной особенностью рокситромицина от других макролидов является его способность достигать наиболее высоких концентраций в крови [44]. На российском рынке рокситромицин представлен несколькими торговыми наименованиями, например Эспарокси®.
Высокая клиническая эффективность макролидов связана не только с их противомикробным действием. Антибиотики данной группы могут воздействовать на функциональную активность фагоцитов периферической крови и обладают противовоспалительным эффектом [45]. Это обусловлено наличием антиоксидантных свойств, снижающих процессы перекисного окисления в фагоцитах [46]. Кроме того, макролиды, имеющие 14-членное лактонное кольцо (рокситромицин, кларитромицин), могут влиять на иммунные процессы, изменяя синтез моноцитами и макрофагами важнейших медиаторов иммунного ответа (фактор некроза опухолей, интерлейкины, колониестимулирующий фактор и др.) [47]. Это свойство свидетельствует об их иммуностимулирующем действии на организм человека, что подтверждается клиническими наблюдениями, в ходе которых на фоне приема рокситромицина и кларитромицина у пациентов выявлено достоверное увеличение хемотаксиса нейтрофилов [45].
Одним из достоинств рокситромицина является его высокий профиль безопасности [46]. Рокситромицин обладает самой лучшей переносимостью в группе макролидных антибиотиков. Побочные эффекты развиваются в 3–4% случаев, при этом 80% из них — со стороны ЖКТ: боль, тошнота, диарея [39–45].
За последние годы были опубликованы результаты большого числа исследований (в т. ч. двойных слепых плацебо-контролируемых), посвященных оценке клинической эффективности и безопасности применения рокситромицина в лечении НГУ у мужчин [46–50]. Результатами данных исследований было подтверждено, что рокситромицин безопасен и имеет минимальное число побочных эффектов.
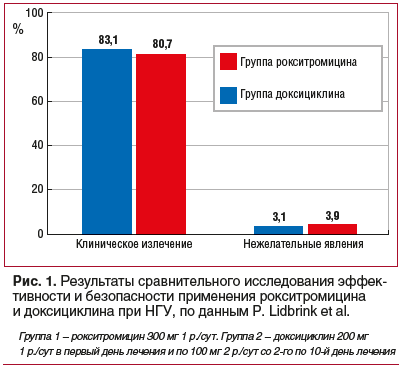
P. Lidbrink et al. [47] провели слепое рандомизированное исследование эффективности и безопасности применения данного антибиотика в сравнении с применением доксициклина. Из 113 пациентов, принимавших рокситромицин и доксициклин, у 83,1% и 80,7% соответственно наблюдалось полное клиническое излечение. Возможные и вероятные побочные эффекты после применения обоих препаратов были практически одинаковыми (рис. 1).
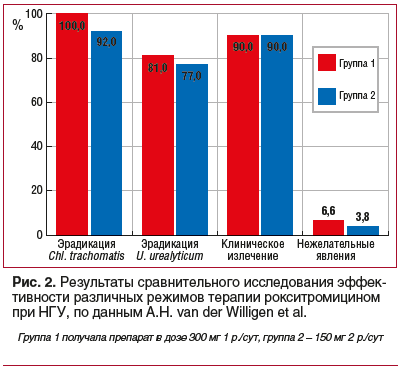
A.H. van der Willigen et al. [48] опубликовали работу, посвященную изучению двух режимов применения рокситромицина (300 мг 1 р./сут и 150 мг 2 р./сут). В группе, где пациенты разово принимали дозу в 300 мг, результаты превосходили показатели группы 2, где пациенты принимали препарат по 150 мг 2 р./сут, однако различия были недостоверны (р ≥ 0,01) (рис. 2).
A. Lassus et al. [49] опубликовали результаты пяти исследований эффективности и безопасности применения рокситромицина в лечении негонококковых генитальных инфекций, в т. ч. результаты трех двойных слепых сравнительных исследований и двух открытых. Из 924 па-циентов, участвовавших в исследованиях, 637 получали по 150 мг рокситромицина 2 р./сут. Остальные пациенты получали доксициклин по 200 мг/сут, лимециклин по 300 мг 2 р./сут или рокситромицин по 150 мг 2 р./сут. По результатам исследования у 90% (576 из 637) пациентов, принимавших рокситромицин, наблюдалось полное излечение (эффективность действия на возбудителей показана на рисунке 3).
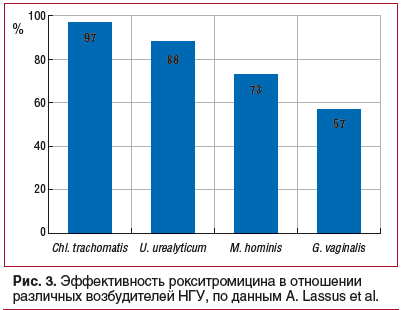
По результатам трех сравнительных исследований не было выявлено значительных различий между результатами применения рокситромицина и других препаратов.
Данные исследования свидетельствуют о высокой эффективности 10-дневного курса применения рокситромицина и доказывают, что он не менее эффективен в лечении НГУ, чем традиционно применяемые антибиотики группы тетрациклина.
Высокая эффективность рокситромицина при лечении урогенитальных инфекций также подтверждена результатами отечественных испытаний. По результатам рандомизированного клинического исследования, проведенного А.В. Веселовым, при урогенитальном хламидиозе и НГУ применение рокситромицина было сопоставимо с доксициклином по клинической и бактериологической эффективности. Однако количество нежелательных явлений в группе пациентов, принимавших рокситромицин, было почти в 2 раза меньше [43]. Это исследование подтвердило ранее полученные данные по применению рокситромицина в лечении НГУ [46–50].
Таким образом, согласно данным зарубежных и отечественных исследований макролиды, и в частности рокситромицин, могут эффективно и безопасно применяться в лечении ряда урогенитальных инфекционных заболеваний как у мужчин, так и у женщин, в т. ч. в терапии НГУ и ВЗОМТ.












