–Т–≤–µ–і–µ–љ–Є–µ
COVID-19 вАФ –Њ—Б—В—А–Њ–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–Љ –Ї–Њ—В–Њ—А–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї—М —Б–µ–Љ–µ–є—Б—В–≤–∞ Coronaviridae –≤–Є—А—Г—Б SARS-CoV-2, –Њ—В–ї–Є—З–∞—О—Й–Є–є—Б—П —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О –≤—Л–Ј—Л–≤–∞—В—М —В—П–ґ–µ–ї—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є —Г –ї—О–і–µ–є. –Я–µ—А–≤—Л–є —Б–ї—Г—З–∞–є –Ј–∞—А–∞–ґ–µ–љ–Є—П COVID-19 –±—Л–ї –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ –≤ –Ї–Њ–љ—Ж–µ –і–µ–Ї–∞–±—А—П 2019 –≥. –≤ –Ъ–Є—В–∞–µ [1], –≤ –Љ–∞—А—В–µ 2020 –≥. –Т–Ю–Ч –±—Л–ї–∞ –Њ–±—К—П–≤–ї–µ–љ–∞ –њ–∞–љ–і–µ–Љ–Є—П [2]. –Э–∞ –Љ–Њ–Љ–µ–љ—В –љ–∞–њ–Є—Б–∞–љ–Є—П —Б—В–∞—В—М–Є (—Б–µ–љ—В—П–±—А—М 2021 –≥.) –±—Л–ї–Њ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–Њ, —Б–Њ–≥–ї–∞—Б–љ–Њ –Љ–Є—А–Њ–≤–Њ–є —Б—В–∞—В–Є—Б—В–Є–Ї–µ, 222 969 174 –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л—Е —Б–ї—Г—З–∞—П COVID-19 –≤ 214 —Б—В—А–∞–љ–∞—Е –Љ–Є—А–∞, –Є–Ј –љ–Є—Е 197 776 410 –≤—Л–Ј–і–Њ—А–Њ–≤–µ–≤—И–Є—Е, –∞ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Г–Љ–µ—А—И–Є—Е –і–Њ—Б—В–Є–≥–ї–Њ 4 604 072 —З–µ–ї–Њ–≤–µ–Ї [3]. –Я—А–Є —Н—В–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Б–ї—Г—З–∞–µ–≤ COVID-19 —Б—А–µ–і–Є –і–µ—В–µ–є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –≤ —А–∞–Ј–љ—Л—Е —Б—В—А–∞–љ–∞—Е –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В 16%. –Ґ–∞–Ї, –љ–∞ —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 0 –і–Њ 18 –ї–µ—В —Б –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л–Љ –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ COVID-19 –њ—А–Є—Е–Њ–і–Є—В—Б—П 7,6% —Б–ї—Г—З–∞–µ–≤ [4]. –Т –°–®–Р, –њ–Њ –і–∞–љ–љ—Л–Љ –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–є –∞–Ї–∞–і–µ–Љ–Є–Є –њ–µ–і–Є–∞—В—А–Є–Є, –і–µ—В–Є —Б–Њ—Б—В–∞–≤–ї—П—О—В 15,1% –Њ—В –Њ–±—Й–µ–≥–Њ —З–Є—Б–ї–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є SARS-CoV-2 [5], –∞ –≤ –Ъ–Э–† –љ–∞ –і–Њ–ї—О –ї–Є—Ж –Љ–Њ–ї–Њ–ґ–µ 19 –ї–µ—В –њ—А–Є—Е–Њ–і–Є—В—Б—П 2,2% —Б–ї—Г—З–∞–µ–≤ COVID-19 [6].
–°–њ–µ–Ї—В—А –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є COVID-19 —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –±–Њ–ї—М—И–Є–Љ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ–Љ. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Њ–њ–Є—Б–∞–љ–Њ –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ —Б—Ж–µ–љ–∞—А–Є–µ–≤ —В–µ—З–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П вАФ –Њ—В –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ–Њ–≥–Њ –љ–Њ—Б–Є—В–µ–ї—М—Б—В–≤–∞ –і–Њ –Ї—А–∞–є–љ–µ —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є—Е—Б—П –≤–Њ–≤–ї–µ—З–µ–љ–Є–µ–Љ –≤ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б —А–∞–Ј–ї–Є—З–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ –Є —Б–Є—Б—В–µ–Љ, —А–∞–Ј–≤–Є—В–Є–µ–Љ –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Є –≤—Л—Б–Њ–Ї–Њ–є —З–∞—Б—В ee—В–Њ–є –ї–µ—В–∞–ї—М–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ [1, 6]. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ —Г –і–µ—В–µ–є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –љ–Њ–≤–∞—П –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П –≤ —Ж–µ–ї–Њ–Љ –њ—А–Њ—В–µ–Ї–∞–µ—В –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П, –≤ –њ–µ–і–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –≤—Б—В—А–µ—З–∞—О—В—Б—П –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ—Л–µ –Є –ї–µ–≥–Ї–Є–µ —Д–Њ—А–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [4, 6, 7]. –Ґ—П–ґ–µ—Б—В—М c –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є —З–∞—Й–µ –≤—Б–µ–≥–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —В–µ—А–Љ–Є–љ–∞–ї—М–љ—Л—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є —А–∞–Ј–≤–Є—В–Є–µ–Љ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є [7вАУ9].
–Я–Њ –і–∞–љ–љ—Л–Љ –Х.–Ш. –Ъ—А–∞—Б–љ–Њ–≤–Њ–є –Є —Б–Њ–∞–≤—В. [7], —Г 218 –і–µ—В–µ–є —Б –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ –≤–µ—А–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–Љ –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ COVID-19 —А–∞–Ј–≤–Є—В–Є–µ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М –≤ 11,5% —Б–ї—Г—З–∞–µ–≤, –њ—А–Є—З–µ–Љ —З–∞—Б—В–Њ—В–∞ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е –±—Л–ї–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—И–µ —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤. –Р–≤—В–Њ—А—Л –Њ—В–Љ–µ—В–Є–ї–Є, —З—В–Њ —Г –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–Њ—Б—М –∞—В–Є–њ–Є—З–љ–Њ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—Г–±–µ—А—В–∞—В–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –±—Л–ї–Њ –±–Њ–ї–µ–µ —Е–∞—А –∞–Ї—В–µ—А–љ–Њ –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–µ —В–µ—З–µ–љ–Є–µ COVID-19. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є W.R. Otto et al. [8] —Б–Њ–Њ–±—Й–∞–µ—В—Б—П, —З—В–Њ –Є–Ј 424 –і–µ—В–µ–є, –Є–Љ–µ–≤—И–Є—Е –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —А–µ–Ј—Г–ї—М—В–∞—В —В–µ—Б—В–∞ –љ–∞ SARS-CoV-2, –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ—Л –±—Л–ї–Є 77 (18,2%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є–Ј –Ї–Њ—В–Њ—А—Л—Е 24 (31,2%) –љ—Г–ґ–і–∞–ї–Є—Б—М –≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–є –њ–Њ–і–і–µ—А–ґ–Ї–µ. –Т —А–∞–±–Њ—В–µ M. Jahangir et al. [9] —Г–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–µ–і–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –Њ—В–і–µ–ї–µ–љ–Є–є —Б –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є SARS-CoV-2 (n=224) –≤ 147 (65,6%) —Б–ї—Г—З–∞—П—Е –±—Л–ї–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—Й–Є–µ –Њ —А–∞–Ј–≤–Є—В–Є–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –ї–µ–≥–Ї–Њ–є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л –Њ–±—А–∞—Й–∞—О—В –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ –љ–∞–ї–Є—З–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Ї–∞–Ї –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П SARS-CoV-2-–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –і–µ—В–µ–є [9, 10]. –Ю–і–љ–∞–Ї–Њ –≤ —Б–Є—Б—В–µ–Љ–љ–Њ–Љ –Њ–±–Ј–Њ—А–µ –Є –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–µ C.R. Jutzeler et al. [11] —Б–Њ–Њ–±—Й–∞–µ—В—Б—П, —З—В–Њ –Є–Ј 1054 –і–µ—В–µ–є c COVID-19 –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–Љ–µ–ї–Є —В–Њ–ї—М–Ї–Њ 2 —З–µ–ї–Њ–≤–µ–Ї–∞. –Я–Њ –і–∞–љ–љ—Л–Љ –Ъ–Ґ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є–Љ–µ–ї–Є 65% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –Є–Ј—Г—З–µ–љ–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є —В–µ—З–µ–љ–Є—П COVID-19 —Г –і–µ—В–µ–є.
–¶–µ–ї—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Є–Ј—Г—З–Є—В—М –Ї–ї–Є–љ–Є–Ї–Њ-–ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б SARS-CoV-2.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Я—А–Њ–≤–µ–і–µ–љ–Њ –Њ–і–љ–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–µ –њ–Є–ї–Њ—В–љ–Њ–µ –љ–∞–±–ї—О–і–∞—В–µ–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Б —Г—З–∞—Б—В–Є–µ–Љ 55 –і–µ—В–µ–є (30 –Љ–∞–ї—М—З–Є–Ї–Њ–≤, 25 –і–µ–≤–Њ—З–µ–Ї), –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –≤ –У–С–£ –†–Ю ¬Ђ–У–Ъ–С вДЦ 11¬ї (–≥. –†—П–Ј–∞–љ—М) —Б –∞–њ—А–µ–ї—П 2020 –≥. –њ–Њ –Љ–∞—А—В 2021 –≥. —Б –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ ¬ЂCOVID-19, —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–µ/—В—П–ґ–µ–ї–Њ–µ —В–µ—З–µ–љ–Є–µ, –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П –≤–Є—А—Г—Б–љ–Њ–є/–≤–Є—А—Г—Б–љ–Њ-–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є¬ї. –Т–µ—А–Є—Д–Є–Ї–∞—Ж–Є—О –і–Є–∞–≥–љ–Њ–Ј–∞ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є —Б–Њ–≥–ї–∞—Б–љ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –Ї–ї–Є–љ–Є–Ї–Њ-–ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–Љ –Ї—А–Є—В–µ—А–Є—П–Љ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –њ—Г—В–µ–Љ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є—П –†–Э–Ъ SARS-CoV-2 –≤ –Љ–∞—В–µ—А–Є–∞–ї–µ –Љ–∞–Ј–Ї–∞ –Є–Ј —А–Њ—В–Њ- –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є –Љ–µ—В–Њ–і–Њ–Љ –њ–Њ–ї–Є–Љ–µ—А–∞–Ј–љ–Њ–є —Ж–µ–њ–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є (–Я–¶–†), –∞ —В–∞–Ї–ґ–µ —Б —Г—З–µ—В–Њ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Ї–ї–Є–љ–Є–Ї–Њ-—А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –≤–Є—А—Г—Б–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї—Г—З–µ–≤–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є.
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —П–≤–ї—П–ї–Є—Б—М:
–Т–Њ–Ј—А–∞—Б—В –Њ—В 1 –Љ–µ—Б. –і–Њ 17 –ї–µ—В 11 –Љ–µ—Б. 29 –і–љ–µ–є.
–Т–µ—А–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–є (–њ—Г—В–µ–Љ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є—П –†–Э–Ъ SARS-CoV-2 –≤ –Љ–∞—В–µ—А–Є–∞–ї–µ –Љ–∞–Ј–Ї–∞ –Є–Ј —А–Њ—В–Њ- –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є –Љ–µ—В–Њ–і–Њ–Љ –Я–¶–†) –і–Є–∞–≥–љ–Њ–Ј ¬Ђ–љ–Њ–≤–∞—П –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П COVID-19¬ї.
–Э–∞–ї–Є—З–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є, —В–Є–њ–Є—З–љ—Л—Е –і–ї—П –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤–Є—А—Г—Б–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –њ–Њ –і–∞–љ–љ—Л–Љ –Ъ–Ґ –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є.
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є –Є—Б–Ї–ї—О—З–µ–љ–Є—П —П–≤–ї—П–ї–Є—Б—М:
–Т–Њ–Ј—А–∞—Б—В –Љ–ї–∞–і—И–µ 1 –Љ–µ—Б. –Є —Б—В–∞—А—И–µ 18 –ї–µ—В.
–Ю—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–є —А–µ–Ј—Г–ї—М—В–∞—В –Я–¶–†-—В–µ—Б—В–∞ –љ–∞ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є–µ –†–Э–Ъ SARS-CoV-2 –≤ –Љ–∞—В–µ—А–Є–∞–ї–µ –Љ–∞–Ј–Ї–∞ –Є–Ј —А–Њ—В–Њ- –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є.
–Ю—В—Б—Г—В—Б—В–≤–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –њ–Њ –і–∞–љ–љ—Л–Љ —А–µ–љ—В–≥–µ–љ–Њ–≤—Б–Ї–Њ–є –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–Њ–є —В–Њ–Љ–Њ–≥—А–∞—Д–Є–Є –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є.
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї—Г—О –Њ–±—А–∞–±–Њ—В–Ї—Г –њ—А–Њ–≤–Њ–і–Є–ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –±–Є–±–ї–Є–Њ—В–µ–Ї Pandas, SciPy –Є —П–Ј—Л–Ї–∞ –њ—А–Њ–≥—А–∞–Љ–Љ–Є—А–Њ–≤–∞–љ–Є—П Python. –£—З–Є—В—Л–≤–∞—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ–µ —З–Є—Б–ї–Њ –љ–∞–±–ї—О–і–µ–љ–Є–є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є –Љ–µ—В–Њ–і—Л –љ–µ–њ–∞—А–∞–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–є —Б—В–∞—В–Є—Б—В–Є–Ї–Є. –Ф–ї—П –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Л—Е –њ–µ—А–µ–Љ–µ–љ–љ—Л—Е –≤—Л–њ–Њ–ї–љ—П–ї–Є —А–∞—Б—З–µ—В –Љ–µ–і–Є–∞–љ—Л –Є –Ї–≤–∞—А—В–Є–ї–µ–є, –і–∞–љ–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –≤–Є–і–µ Me [P25; P75], –і–ї—П –Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л—Е –њ–µ—А–µ–Љ–µ–љ–љ—Л—Е –њ—А–Њ–≤–µ–і–µ–љ–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –∞–±—Б–Њ–ї—О—В–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –Є –Є—Е –і–Њ–ї–µ–є (–≤ %). –Ф–ї—П –Ї–Њ—А—А–µ–ї—П—Ж–Є–Њ–љ–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –њ—А–Њ–≤–Њ–і–Є–ї—Б—П —А–∞—Б—З–µ—В —А–∞–љ–≥–Њ–≤–Њ–≥–Њ –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В–∞ –Ї–Њ—А—А–µ–ї—П—Ж–Є–Є –°–њ–Є—А–Љ–µ–љ–∞ (r) —Б –Њ—Ж–µ–љ–Ї–Њ–є —Г—А–Њ–≤–љ—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є (p). –†–∞–Ј–ї–Є—З–Є—П —Б—З–Є—В–∞–ї–Є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ–Є –њ—А–Є —АвЙ§0,05.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П
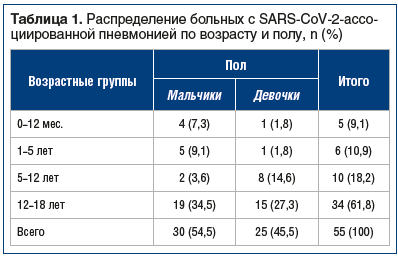
–Т —Е–Њ–і–µ –∞–љ–∞–ї–Є–Ј–∞ –≥–µ–љ–і–µ—А–љ–Њ-–≤–Њ–Ј—А–∞—Б—В–љ–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –Є—Б—Б–ї–µ–і—Г–µ–Љ–Њ–є –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е (—В–∞–±–ї. 1) —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –≤ —З–∞—Б—В–Њ—В–µ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є SARS-CoV-2-–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ–Њ–ї–∞ –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ. –Т–Њ–Ј—А–∞—Б—В —Б–∞–Љ–Њ–≥–Њ –Љ–ї–∞–і—И–µ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ —Б–Њ—Б—В–∞–≤–Є–ї 1 –Љ–µ—Б., —Б–∞–Љ–Њ–≥–Њ —Б—В–∞—А—И–µ–≥–Њ вАФ 17 –ї–µ—В 11 –Љ–µ—Б. –°—А–µ–і–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є–µ –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 12 –ї–µ—В
(34 (61,8%) —З–µ–ї–Њ–≤–µ–Ї–∞).
–Т—Б–µ –њ–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ—Л –≤ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —Б—В–∞—Ж–Є–Њ–љ–∞—А –њ–Њ —Н–Ї—Б—В—А–µ–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –Є–Ј –љ–Є—Е 22 (40%) –і–Њ—Б—В–∞–≤–ї–µ–љ—Л —В—А–∞–љ—Б–њ–Њ—А—В–Њ–Љ —В–µ—А—А–Є—В–Њ—А–Є–∞–ї—М–љ–Њ–≥–Њ —Ж–µ–љ—В—А–∞ –Љ–µ–і–Є—Ж–Є–љ—Л –Ї–∞—В–∞—Б—В—А–Њ—Д –Є–Ј —А–∞–є–Њ–љ–љ—Л—Е –±–Њ–ї—М–љ–Є—Ж –Њ–±–ї–∞—Б—В–Є, 17 (30,9%) –њ–Њ—Б—В—Г–њ–Є–ї–Є –њ–Њ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—О —Г—З–∞—Б—В–Ї–Њ–≤–Њ–≥–Њ –≤—А–∞—З–∞-–њ–µ–і–Є–∞—В—А–∞, –±—А–Є–≥–∞–і–∞–Љ–Є —Б–Ї–Њ—А–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –Є–Ј –і–Њ–Љ–∞ –і–Њ—Б—В–∞–≤–ї–µ–љ—Л 14 (25,5%) –і–µ—В–µ–є, –µ—Й–µ 2 (3,6%) –±—Л–ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ—Л –њ–Њ —Б–∞–Љ–Њ–Њ–±—А–∞—Й–µ–љ–Є—О.
–Т –њ–µ—А–≤—Л–µ 3 —Б—Г—В –Њ—В –љ–∞—З–∞–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А –±—Л–ї–Є –і–Њ—Б—В–∞–≤–ї–µ–љ—Л 20 (36,4%) –і–µ—В–µ–є, –љ–∞ 4вАУ6-–µ —Б—Г—В–Ї–Є вАФ 19 (34,6%) –і–µ—В–µ–є, –љ–∞ 7вАУ10-–µ —Б—Г—В–Ї–Є вАФ 12 (21,8%) –і–µ—В–µ–є, 2 (3,6%) —А–µ–±–µ–љ–Ї–∞ –њ–Њ—Б—В—Г–њ–Є–ї–Є –љ–∞ 11вАУ14-–µ —Б—Г—В–Ї–Є, 2 (3,6%) —А–µ–±–µ–љ–Ї–∞ –±—Л–ї–Є –і–Њ—Б—В–∞–≤–ї–µ–љ—Л –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А –њ–Њ –Є—Б—В–µ—З–µ–љ–Є–Є 14 —Б—Г—В —Б –Љ–Њ–Љ–µ–љ—В–∞ –њ–Њ—П–≤–ї–µ–љ–Є—П –њ–µ—А–≤—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤.
–Т–љ—Г—В—А–Є—Б–µ–Љ–µ–є–љ—Л–є –Ї–Њ–љ—В–∞–Ї—В —Б —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–∞–Љ–Є —Б –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л–Љ COVID-19 –Є–Љ–µ–ї–Є 32 (58,2%) –њ–∞—Ж–Є–µ–љ—В–∞, –і–ї—П 23 (41,8%) –Є—Б—В–Њ—З–љ–Є–Ї –Ј–∞—А–∞–ґ–µ–љ–Є—П —Г—Б—В–∞–љ–Њ–≤–Є—В—М –љ–µ —Г–і–∞–ї–Њ—Б—М. –£ 17 (30,9%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Љ–µ–ї–∞—Б—М —А–∞–Ј–ї–Є—З–љ–∞—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–∞—П –њ–∞—В–Њ–ї–Њ–≥–Є—П: –Њ–ґ–Є—А–µ–љ–Є–µ вАФ —Г 9 (16,4%), –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—П вАФ —Г 4 (7,3%), –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л (–¶–Э–°) вАФ —Г 3 (5,5%), –≤—А–Њ–ґ–і–µ–љ–љ—Л–µ –њ–Њ—А–Њ–Ї–Є —Б–µ—А–і—Ж–∞ вАУ —В–∞–Ї–ґ–µ —Г 3 (5,5%), –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞ вАФ —Г 2 (3,6%), –±—А–Њ–љ—Е–Њ–ї–µ–≥–Њ—З–љ–∞—П –і–Є—Б–њ–ї–∞–Ј–Є—П вАФ —Г 1 (1,8%). –Ю—В–Љ–µ—В–Є–Љ, —З—В–Њ —Г 5 (9,1%) –і–µ—В–µ–є –њ—А–Є—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–Њ —Б–Њ—З–µ—В–∞–љ–Є–µ –Њ–ґ–Є—А–µ–љ–Є—П —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л.
–Э–∞ –Љ–Њ–Љ–µ–љ—В –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П —Б–Њ—Б—В–Њ—П–љ–Є–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е (53 —А–µ–±–µ–љ–Ї–∞, 96,4%) –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –Ї–∞–Ї —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–µ, 2 (3,6%) —А–µ–±–µ–љ–Ї–∞ –љ–∞—Е–Њ–і–Є–ї–Є—Б—М –≤ —В—П–ґ–µ–ї–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є. –°—В–µ–њ–µ–љ—М —В—П–ґ–µ—Б—В–Є –±—Л–ї–∞ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ –љ–∞–ї–Є—З–Є–µ–Љ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Ю—Б–љ–Њ–≤–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л, –љ–∞–±–ї—О–і–∞–µ–Љ—Л–µ —Г –і–µ—В–µ–є —Б COVID-19-–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.

–°—А–µ–і–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ —В–Њ–Ї—Б–Є–Ї–Њ–Ј–∞ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–∞—Б—М –ї–Є—Е–Њ—А–∞–і–Ї–∞ —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є: —Б—Г–±—Д–µ–±—А–Є–ї—М–љ–∞—П вАФ —Г 22 (40%) –±–Њ–ї—М–љ—Л—Е, —Д–µ–±—А–Є–ї—М–љ–∞—П вАФ —Г 20 (36,4%), –њ–Њ–≤—Л—И–µ–љ–Є–µ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л –±–Њ–ї–µ–µ 39,1 ¬∞–° (–≤—Л—Б–Њ–Ї–∞—П —Д–µ–±—А–Є–ї—М–љ–∞—П –ї–Є—Е–Њ—А–∞–і–Ї–∞) –љ–∞ –Љ–Њ–Љ–µ–љ—В –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М —Г 6 (10,9%). –£ 7 (12,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞ —В–µ–ї–∞ –±—Л–ї–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є. –Ь–µ–і–Є–∞–љ–∞ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л —В–µ–ї–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 37,9 ¬∞–° [37,4; 38,5].
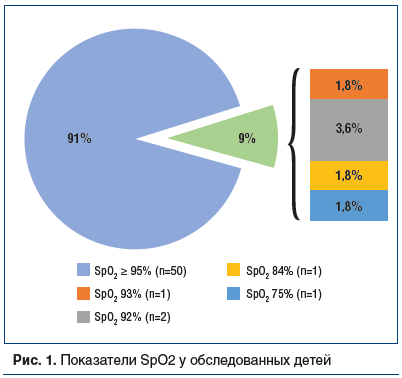
–£ 9 (16,3%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Љ–µ–ї–Є –Љ–µ—Б—В–Њ —П–≤–ї–µ–љ–Є—П –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є 1вАУ2-–є —Б—В–µ–њ–µ–љ–Є. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –љ–∞—Б—Л—Й–µ–љ–Є—П –Ї—А–Њ–≤–Є –Ї–Є—Б–ї–Њ—А–Њ–і–Њ–Љ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–Є –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ –Ј–љ–∞—З–µ–љ–Є—П–Љ (–Ь–µ=98 [96; 99]), –ї–Є—И—М –≤ 5 (9%) —Б–ї—Г—З–∞—П—Е –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ —Б–∞—В—Г—А–∞—Ж–Є–Є <95% (—А–Є—Б. 1).
–£–≤–µ–ї–Є—З–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –і—Л—Е–∞–љ–Є—П (—В–∞—Е–Є–њ–љ–Њ—Н) –≤—Л—П–≤–ї–µ–љ–Њ —Г 19 (34,5%) —З–µ–ї–Њ–≤–µ–Ї. –Ґ–∞—Е–Є–Ї–∞—А–і–Є—П –Њ—В–Љ–µ—З–∞–ї–∞—Б—М —Г 37 (67,3%) –±–Њ–ї—М–љ—Л—Е. –Э–∞—А—Г—И–µ–љ–Є—П –≤–Ї—Г—Б–∞ –Є/–Є–ї–Є –Њ–±–Њ–љ—П–љ–Є—П —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–Є—Б—М —Г 17 (30,9%) –і–µ—В–µ–є, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤ —Б—В–∞—А—И–µ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ –≤—Л—П–≤–ї—П–ї–Є—Б—М –≥–∞—Б—В—А–Њ–Є–љ—В–µ—Б—В–Є–љ–∞–ї—М–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Є –Ї–Њ–ґ–љ–∞—П —Б—Л–њ—М.
–Э–∞–ї–Є—З–Є–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є, —В–Є–њ–Є—З–љ–Њ–≥–Њ –і–ї—П –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤–Є—А—Г—Б–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є, —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї–Њ —Б—М –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –і–∞–љ–љ—Л—Е –Ъ–Ґ –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –£ 35 (63,6%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –ї–µ–≥–Ї–Є—Е —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–Њ –ї–µ–≥–Ї–Њ–є (–Ъ–Ґ-1) —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є, —Г 14 (25,5%) –≤—Л—П–≤–ї—П–ї–Є—Б—М –Є–Ј–Љ–µ–љ–µ–љ–Є—П, —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –і–ї—П —Б—А–µ–і–љ–µ–є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є (–Ъ–Ґ-2),
—Г 5 (9%) –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —В—П–ґ–µ–ї–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є, —Г 1 (1,8%) вАФ –Ї—А–∞–є–љ–µ —В—П–ґ–µ–ї–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ.
–У–µ–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –±—Л–ї–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –ї–µ–є–Ї–Њ–њ–µ–љ–Є–µ–є —Г 33 (60%), –∞–±—Б–Њ–ї—О—В–љ–Њ–є –ї–Є–Љ—Д–Њ–њ–µ–љ–Є–µ–є —Г 28 (50,9%) –Є –љ–µ–є—В—А–Њ–њ–µ–љ–Є–µ–є —Г 22 (40%) –±–Њ–ї—М–љ—Л—Е. –Ш–Ј–Љ–µ–љ–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–≤ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г 18 (32,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤: —Г 15 (27,3%) –±–Њ–ї—М–љ—Л—Е –Є–Љ–µ–ї–∞ –Љ–µ—Б—В–Њ —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–њ–µ–љ–Є—П, —Г 3 (5,5%) вАФ —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–Ј. –£—Б–Ї–Њ—А–µ–љ–Є–µ –°–Ю–≠ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–Њ —Г 23 (41,8%) –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –і–µ—В–µ–є. –Я–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ–µ–є –°-—А–µ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –±–µ–ї–Ї–∞ (–°–†–С) –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г 19 (34,6%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –∞–ї–∞–љ–Є–љ–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л (–Р–Ы–Ґ) –Є –ї–∞–Ї—В–∞—В–і–µ–≥–Є–і—А–Њ–≥–µ–љ–∞–Ј—Л (–Ы–Ф–У) вАФ —Г 11 (20,0%), –∞—Б–њ–∞—А—В–∞—В–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л (–Р–°–Ґ) вАФ —Г 14 (25,5%), –Ї—А–µ–∞—В–Є–љ—Д–Њ—Б—Д–Њ–Ї–Є–љ–∞–Ј—Л-–Ь–Т вАФ —Г 24 (43,6%). –Ъ–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П —Д–µ—А—А–Є—В–Є–љ–∞ –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–є —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–∞—Е–Њ–і–Є–ї–∞—Б—М –≤ –і–Є–∞–њ–∞–Ј–Њ–љ–µ –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є, –≥–Є–њ–µ—А—Д–µ—А—А–Є—В–Є–љ–µ–Љ–Є—П –љ–∞–±–ї—О–і–∞–ї–∞—Б—М —В–Њ–ї—М–Ї–Њ —Г 15 (27,3%) –±–Њ–ї—М–љ—Л—Е. –Я–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–і–≤–Є–≥–Є –≤ –Ї–Њ–∞–≥—Г–ї–Њ–≥—А–∞–Љ–Љ–µ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ—Л –≤ 8 (14,5%) —Б–ї—Г—З–∞—П—Е. –£ 5 (9,1%) –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ–Њ–≤—Л—И–µ–љ–¶ 8–µ —Г—А–Њ–≤–љ—П D-–і–Є–Љ–µ—А–∞ вЙ•500 –љ–≥/–ї, —Г 2 –Є–Ј –љ–Є—Е —В–∞–Ї–ґ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Д–Є–±—А–Є–љ–Њ–≥–µ–љ–∞ –≤ –Ї—А–Њ–≤–Є, –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–∞—П –≥–Є–њ–Њ—Д–Є–±—А–Є–љ–Њ–≥–µ–љ–µ–Љ–Є—П –Є–Љ–µ–ї–∞ –Љ–µ—Б—В–Њ —Г 1 (1,8%) –њ–∞—Ж–Є–µ–љ—В–∞, –≥–Є–њ–µ—А—Д–Є–±—А–Є–љ–Њ–≥–µ–љ–µ–Љ–Є—П вАФ —Г 2 (3,6%). –Я–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П D-–і–Є–Љ–µ—А–∞ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–∞–Є–±–Њ–ї–µ–µ —В—П–ґ–µ–ї—Л–Љ –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –ї–µ–≥–Ї–Є—Е.
–£ 35 (63,6%) –±–Њ–ї—М–љ—Л—Е –і–µ—В–µ–є –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ –љ–∞–ї–Є—З–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Ґ–∞–Ї, –Љ–µ—В–Њ–і–Њ–Љ –Ш–§–Р —Г 15 (27,3%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л –∞–љ—В–Є—В–µ–ї–∞ –Ї–ї–∞—Б—Б–∞ IgM –Ї Mycoplasma pneumoniae, –∞ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Љ–µ—В–Њ–і–Њ–Љ –њ—А–Є –∞–љ–∞–ї–Є–Ј–µ –Љ–∞–Ј–Ї–∞ –Є–Ј –Ј–µ–≤–∞ —Г 29 (52,7%) –і–µ—В–µ–є –≤—Л—Б–µ–≤–∞–ї–Є—Б—М –њ–∞—В–Њ–≥–µ–љ—Л —А–∞–Ј–љ–Њ–є –≤–Є–і–Њ–≤–Њ–є –њ—А–Є–љ–∞–і–ї–µ–ґ–љ–Њ—Б—В–Є, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –і–Њ–Љ–Є–љ–Є—А—Г—О—Й–Є–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є —П–≤–ї—П–ї–Є—Б—М –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Є (—А–Є—Б. 2). –Я—А–Є —Н—В–Њ–Љ –≤ 6 (10,9%) —Б–ї—Г—З–∞—П—Е —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–∞—Б—М —Б–Љ–µ—И–∞–љ–љ–∞—П –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ –Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П.
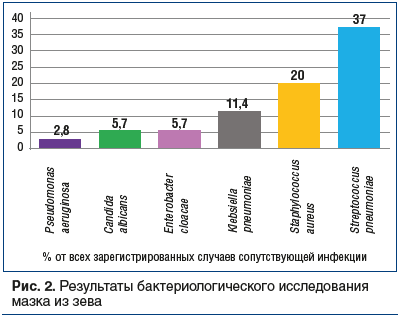
–≠—В–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В, —З—В–Њ —Г –і–µ—В–µ–є —Б SARS-CoV-2-–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —З–∞—Й–µ –≤—Б–µ–≥–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї–∞—Б—М —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–∞—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є, –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –Є —Б–Љ–µ—И–∞–љ–љ–Њ–є (–Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ-–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є) —Н—В–Є–Њ–ї–Њ–≥–Є–Є (16,4, 12,7 –Є 10,9% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ).
–Ы–µ—З–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є, –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б SARS-CoV-2, –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Њ—Б—М –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –і–µ–є—Б—В–≤—Г—О—Й–Є–Љ–Є –Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–Љ–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –Є –≤–Ї–ї—О—З–∞–ї–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Љ—Г–Ї–Њ–ї–Є—В–Є–Ї–Є, –∞–љ—В–Є–Ї–Њ–∞–≥—Г–ї—П–љ—В—Л –Є –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л. –Ю–Ї—Б–Є–≥–µ–љ–Њ—В–µ—А–∞–њ–Є—П –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –≤ 3 —Б–ї—Г—З–∞—П—Е. –Я—А–Є –љ–∞–ї–Є—З–Є–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –љ–∞–Ј–љ–∞—З–∞–ї–Є—Б—М –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —Б —Г—З–µ—В–Њ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –љ–Є–Љ –≤—Л–і–µ–ї–µ–љ–љ–Њ–≥–Њ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П.
–Э–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ —Б–Њ—Б—В–Њ—П–љ–Є–Є –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞. –Ы–µ—В–∞–ї—М–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ –≤ –Є—Б—Б–ї–µ–і—Г–µ–Љ–Њ–є –љ–∞–Љ–Є –≤—Л–±–Њ—А–Ї–µ –±–Њ–ї—М–љ—Л—Е –љ–µ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–Њ. –°—А–µ–і–љ—П—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–∞—Е–Њ–ґ–і–µ–љ–Є—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 15¬±5 –Ї–Њ–є–Ї–Њ-–і–љ–µ–є. –Э–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –љ–∞ 7вАУ10-–µ —Б—Г—В–Ї–Є —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П. –°—А–µ–і–Є –і—А—Г–≥–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –і–Њ–ї—М—И–µ –≤—Б–µ–≥–Њ —Б–Њ—Е—А–∞–љ—П–ї–Є—Б—М –∞–≥–µ–≤–Ј–Є—П, –∞–љ–Њ—Б–Љ–Є—П –Є –Ї–∞—И–µ–ї—М. –Ъ –Љ–Њ–Љ–µ–љ—В—Г –≤—Л–њ–Є—Б–Ї–Є —П–≤–ї–µ–љ–Є—П –Ї–∞—И–ї—П –±—Л–ї–Є –Ї—Г–њ–Є—А–Њ–≤–∞–љ—Л —Г –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Њ–і–љ–∞–Ї–Њ –Њ–±–Њ–љ—П–љ–Є–µ –Є –≤–Ї—Г—Б –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є–ї–Є—Б —М —В–Њ–ї—М–Ї–Њ —Г 3 –Є–Ј 17 –і–µ—В–µ–є. –Я–Њ–ї–љ–Њ–≥–Њ —А–µ–≥—А–µ—Б—Б–∞ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Г–і–∞–ї–Њ—Б—М –і–Њ—Б—В–Є—З—М –≤ 19 (34,5%) —Б–ї—Г—З–∞—П—Е. –Т—Л–њ–Є—Б–∞–љ—Л –≤ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є –њ–Њ–і –і–∞–ї—М–љ–µ–є—И–µ–µ –љ–∞–±–ї—О–і–µ–љ–Є–µ —Г—З–∞—Б—В–Ї–Њ–≤–Њ–≥–Њ –њ–µ–і–Є–∞—В—А–∞ –њ–Њ –Љ–µ—Б—В—Г –ґ–Є—В–µ–ї—М—Б—В–≤–∞ 53 (96,4%) —А–µ–±–µ–љ–Ї–∞. –°–Њ—Б—В–Њ—П–љ–Є–µ 2 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–∞ –Љ–Њ–Љ–µ–љ—В –≤—Л–њ–Є—Б–Ї–Є –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –Ї–∞–Ї —Б—А–µ–і–љ–µ–є —Б—В–µ–њ–µ–љ–Є —В—П–¶ 6–µ—Б—В–Є, —З—В–Њ –±—Л–ї–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–∞–ї–Є—З–Є–µ–Љ —В—П–ґ–µ–ї–Њ–є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є. –£ –Њ–і–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П –њ—А–Њ—В–µ–Ї–∞–ї–∞ –љ–∞ —Д–Њ–љ–µ —В—П–ґ–µ–ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –¶–Э–° (—Б–Є–љ–і—А–Њ–Љ –†–µ—В—В–∞), —Г –≤—В–Њ—А–Њ–≥–Њ вАФ –љ–∞ —Д–Њ–љ–µ –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –¶–Э–° –Є –≤—А–Њ–ґ–і–µ–љ–љ–Њ–≥–Њ –њ–Њ—А–Њ–Ї–∞ —Б–µ—А–і—Ж–∞: –∞—В—А–µ–Ј–Є–Є –ї–µ–≥–Њ—З–љ–Њ–є –∞—А—В–µ—А–Є–Є –Є –і–µ—Д–µ–Ї—В–∞ ec–µ–ґ–ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤–Њ–є –њ–µ—А–µ–≥–Њ—А–Њ–і–Ї–Є.
–Ф–ї—П –њ–Њ–Є—Б–Ї–∞ –Ј–љ–∞—З–Є–Љ—Л—Е –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–µ–є –Љ–µ–ґ–і—Г —Б—В–µ–њ–µ–љ—М—О –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є (–њ–Њ –і–∞–љ–љ—Л–Љ –Ъ–Ґ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є) –Є –і–∞–љ–љ—Л–Љ–Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –њ—А–Њ–≤–µ–і–µ–љ–∞ –Њ—Ж–µ–љ–Ї–∞ —А–∞–љ–≥–Њ–≤—Л—Е –Ї–Њ—А—А–µ–ї—П—Ж–Є–є –њ–Њ –°–њ–Є—А–Љ–µ–љ—Г. –Т—Л—П–≤–ї–µ–љ–∞ –њ—А—П–Љ–∞—П –Ї–Њ—А—А–µ–ї—П—Ж–Є–Њ–љ–љ–∞—П –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Б—В–µ–њ–µ–љ—М—О –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е –Є —Г—А–Њ–≤–љ–µ–Љ –°–†–С (r=0,31, p=0,019), –Р–Ы–Ґ (r=0,30, p=0,05) –Є –Ы–Ф–У (r=0,27, p=0,05). –£—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞ —В–∞–Ї–ґ–µ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–∞—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –Ї–Њ—А—А–µ–ї—П—Ж–Є–Њ–љ–љ–∞—П –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Б—В–µ–њ–µ–љ—М—О –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є –љ–∞–ї–Є—З–Є–µ–Љ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (r=0,41, p=0,002).
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б—А–µ–і–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е —Б –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є, –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б SARS-CoV-2, –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є–µ –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 12 –ї–µ—В (61,8%). –Я—А–Є —Н—В–Њ–Љ —Г 30,9% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤—Л—П–≤–ї–µ–љ—Л —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ–Є –±—Л–ї–Є –Њ–ґ–Є—А–µ–љ–Є–µ, –њ–∞—В–Њ–ї–Њ–≥–Є—П —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –¶–Э–°. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —Г 63,6% –±–Њ–ї—М–љ—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–∞ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–∞—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П, —З–∞—Й–µ –≤—Б–µ–≥–Њ –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є, –њ–љ–µ–≤–Љ–Њ–Ї–¶ e–Ї–Ї–Њ–≤–Њ–є –Є —Б–Љ–µ—И–∞–љ–љ–Њ–є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ-–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є (16,4, 12,7 –Є 10,9% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ). –£ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –ї–µ–≥–Ї–Є—Е —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–Њ –ї–µ–≥–Ї–Њ–є (–Ъ–Ґ-1) –Є —Б—А–µ–і–љ–µ–є (–Ъ–Ґ-2) —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є (63,6% –Є 25,5% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ), —В—П–ґ–µ–ї—Л–µ –Є –Ї—А–∞–є–љ–µ —В—П–ґ–µ–ї—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –≤—Л—П–≤–ї—П–ї–Є—Б—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ вАФ –≤ 9,1% –Є 1,8% —Б–ї—Г—З–∞–µ–≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Я—А–Є —Н—В–Њ–Љ –≤—Л—П–≤–ї–µ–љ–∞ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–∞—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –Ї–Њ—А—А–µ–ї—П—Ж–Є–Њ–љ–љ–∞—П –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Б—В–µ–њ–µ–љ—М—О –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є –љ–∞–ї–Є—З–Є–µ–Љ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є e9, –∞ —В–∞–Ї–ґ–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–µ–Љ –Њ—В –љ–Њ—А–Љ—Л —А—П–і–∞ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є (–°–†–С, –Р–Ы–Ґ, –Ы–Ф–У). –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ—А–Є —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–Є—А—Г—Б–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –ї–µ–≥–Ї–Є—Е, –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л–Љ —Б –љ–Њ–≤–Њ–є –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є, –љ–∞–±–ї—О–і–∞–ї—Б—П –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є –Є—Б—Е–Њ–і –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.








.gif)



