–Э–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П —В–∞–Ј–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤, —З–∞—Б—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–µ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Є–Љ–µ—О—В –≤–µ—Б—М–Љ–∞ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Є –њ–Њ–ї–Є—Б–Є—Б—В–µ–Љ–љ—Л–µ —Б–Њ—З–µ—В–∞–љ–Є—П. –Т–Њ –Љ–љ–Њ–≥–Њ–Љ —Е–∞—А–∞–Ї—В–µ—А —В–Њ–≥–Њ –Є–ї–Є –Є–љ–Њ–≥–Њ –љ–∞—А—Г—И–µ–љ–Є—П –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ, –њ—А–Њ–Є—Б—Е–Њ–і—П—Й–Є–Љ –≤ —Б–∞–Љ–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ. –Ґ–µ—З–µ–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є –Њ–њ—А–µ–і–µ–ї—П–µ—В –і–Є–љ–∞–Љ–Є–Ї—Г —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –∞ –Њ–±—Й–љ–Њ—Б—В—М —Н–Љ–±—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–Ї–ї–∞–і–Њ–Ї —В–∞–Ј–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –≤—Б–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ —Б–Њ—З–µ—В–∞–љ–Є–є –Љ–Њ—З–µ–≤–Њ–є, –њ–Њ–ї–Њ–≤–Њ–є –Є –Ї–Є—И–µ—З–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є, –Ї–Њ—В–Њ—А–Њ–µ –Ї–ї–Є–љ–Є—Ж–Є—Б—В –Љ–Њ–ґ–µ—В –≤—Л—П–≤–Є—В—М —Г –Њ–і–љ–Њ–≥–Њ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ [10]. –Я—А–Њ–≥–љ–Њ–Ј —В–∞–Ј–Њ–≤—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —В–µ—З–µ–љ–Є–µ–Љ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ґ–∞–Ї, –µ—Б–ї–Є –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П, –љ–∞–±–ї—О–і–∞—О—Й–Є–µ—Б—П –њ–Њ—Б–ї–µ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞ (–Ш–Ш), –Є–Љ–µ—О—В —В–µ–љ–і–µ–љ—Ж–Є—О –Ї —А–µ–≥—А–µ—Б—Б—Г —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є, —В–Њ –њ—А–Є
–°–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ —Г—А–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–µ,
–¶–µ–љ—В—А–∞–ї—М–љ—Л–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Є —Н—А–µ–Ї—Ж–Є–Є
–Ь–Њ–ґ–љ–Њ –≤—Л–і–µ–ї–Є—В—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Г—А–Њ–≤–љ–µ–є —А–µ–≥—Г–ї—П—Ж–Є–Є —А–∞–±–Њ—В—Л —В–∞–Ј–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤: –≤—Л—Б—И–Є–є –Ї–Њ—А–Ї–Њ–≤—Л–є, –њ–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л–є, —Б—В–≤–Њ–ї–Њ–≤–Њ–є, –Љ–Њ–Ј–ґ–µ—З–Ї–Њ–≤—Л–є, —Б–њ–Є–љ–∞–ї—М–љ—Л–є (–љ–Є–ґ–љ–µ–≥—А—Г–і–љ–Њ–є, —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Є–є) –Є
–Ъ–Њ—А–Ї–Њ–≤—Л–µ —Ж–µ–љ—В—А—Л, —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є–µ —В–∞–Ј–Њ–≤—Л–µ –Њ—А–≥–∞–љ—Л, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –ї–Њ–±–љ–Њ–є, –≤–Є—Б–Њ—З–љ–Њ–є (–Њ—Б—В—А–Њ–≤–Ї–µ –†–µ–є–ї—П) –Є –Ј–∞—В—Л–ї–Њ—З–љ–Њ–є –Њ–±–ї–∞—Б—В—П—Е (—В–∞–±–ї. 1).

–†–Њ–ї—М –љ–µ—А–≤–љ—Л—Е —Ж–µ–љ—В—А–Њ–≤, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ—Л—Е –≤ –ї–Њ–±–љ—Л—Е –і–Њ–ї—П—Е, —Б–Њ—Б—В–Њ–Є—В –≤ –њ–Њ–і–∞–≤–ї–µ–љ–Є–Є –њ–Њ–Ј—Л–≤–Њ–≤ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ, –Ї–Њ–Њ—А–і–Є–љ–∞—Ж–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –Є –Љ–Њ—З–µ–≤–Њ–≥–Њ –њ–Њ–≤–µ–і–µ–љ–Є—П. –≠—В–Є –Њ–±–ї–∞—Б—В–Є –Є–Љ–µ—О—В —В–µ—Б–љ—Г—О —Б–≤—П–Ј—М —Б –Њ–±–Њ–љ—П—В–µ–ї—М–љ—Л–Љ–Є, –Њ—Б—П–Ј–∞—В–µ–ї—М–љ—Л–Љ–Є, —Б–ї—Г—Е–Њ–≤—Л–Љ–Є –Є –Ј—А–Є—В–µ–ї—М–љ—Л–Љ–Є —Ж–µ–љ—В—А–∞–Љ–Є. –Я–Њ—А–∞–ґ–µ–љ–Є–µ —Н—В–Є—Е –Ј–Њ–љ –њ—А–Є –Є–љ—Б—Г–ї—М—В–µ, –Њ–±—К–µ–Љ–љ–Њ–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–Є –Њ–њ—Г—Е–Њ–ї–µ–є –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –Є –≥–µ–Љ–∞—В–Њ–Љ –Љ–Њ–ґ–µ—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї –Є–Љ–њ–µ—А–∞—В–Є–≤–љ–Њ–Љ—Г –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—О, –Є–Љ–њ–µ—А–∞—В–Є–≤–љ–Њ–Љ—Г –љ–µ–і–µ—А–ґ–∞–љ–Є—О –Љ–Њ—З–Є (–Ш–Э–Ь), —Г—Б–Є–ї–µ–љ–Є—О –ї–Є–±–Є–і–Њ (–њ–Њ–ї–Њ–≤–Њ–≥–Њ –≤–ї–µ—З–µ–љ–Є—П) –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Г—В—А–∞—В—Л –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ –≤–ї–Є—П–љ–Є—П —Н—В–Є—Е –Ј–Њ–љ. –С–Њ–ї—М–љ—Л–µ —Б —Г–Ї–∞–Ј–∞–љ–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –≥–Њ–ї–Њ–≤–љ–Њ–Љ –Љ–Њ–Ј–≥–µ –Љ–Њ–≥—Г—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ –Є –і–µ—Д–µ–Ї–∞—Ж–Є—О –≤ –љ–µ–Њ–±—Л—З–љ—Л—Е –і–ї—П —Б–µ–±—П –Љ–µ—Б—В–∞—Е, –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–∞—Б—В–Њ—А–Љ–∞–ґ–Є–≤–∞–љ–Є–µ –њ–Њ–ї–Њ–≤—Л—Е –Є–љ—Б—В–Є–љ–Ї—В–Њ–≤ —Б –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –њ–Њ–ї–Њ–≤–Њ–є –∞–≥—А–µ—Б—Б–Є–Є. –Ч—А–Є—В–µ–ї—М–љ–∞—П –Ї–Њ—А–∞ —Г –Љ—Г–ґ—З–Є–љ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П–µ—В —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ–Њ–ї–Њ–≤–Њ–≥–Њ —Б—В–Є–Љ—Г–ї–∞, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Г –ґ–µ–љ—Й–Є–љ –љ–µ –Є–Љ–µ–µ—В —В–∞–Ї–Њ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—П. –Э–µ–є—А–Њ–Љ–µ–і–Є–∞—В–Њ—А–Њ–Љ —Б–ї—Г–ґ–Є—В –∞—Ж–µ—В–Є–ї—Е–Њ–ї–Є–љ (—А–Є—Б. 1).
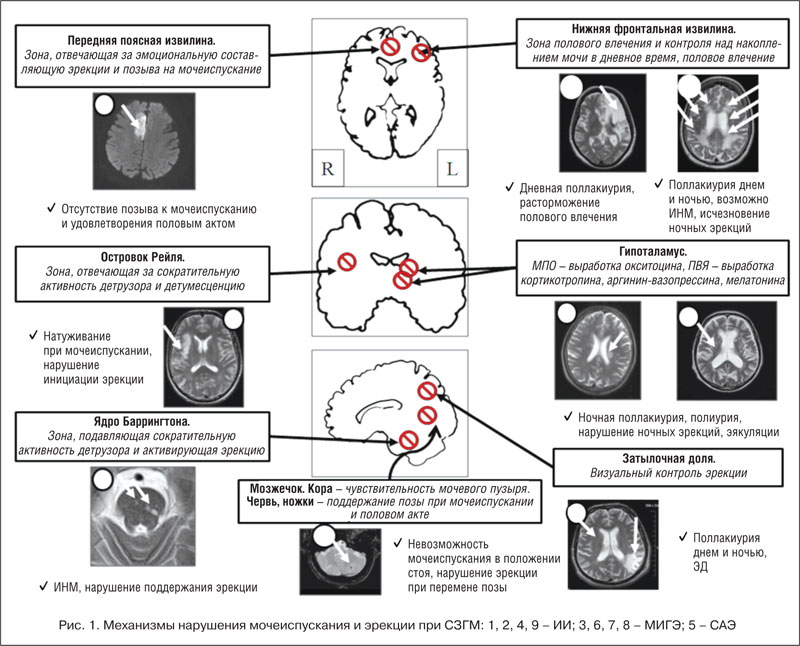
–Я–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л–µ –Є —Б—В–≤–Њ–ї–Њ–≤—Л–µ —Ж–µ–љ—В—А—Л –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ—Л–µ –≤ –Ј—А–Є—В–µ–ї—М–љ—Л—Е –±—Г–≥—А–∞—Е, –≥–Є–њ–Њ—В–∞–ї–∞–Љ—Г—Б–µ (–Љ–µ–і–Є–∞–ї—М–љ–∞—П –њ—А–µ–Њ–њ—В–Є—З–µ—Б–Ї–∞—П –Њ–±–ї–∞—Б—В—М (–Ь–Я–Ю),
–Т –љ–Є–ґ–љ–µ–≥—А—Г–і–љ–Њ–Љ –Њ—В–і–µ–ї–µ —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ (–Ґ–Ш12) —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Є–µ –≤—Б—В–∞–≤–Њ—З–љ—Л–µ –љ–µ–є—А–Њ–љ—Л (—П–і—А–∞ –Ї–Њ—В–Њ—А—Л—Е —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л –≤–љ–µ —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞), –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—О—Й–Є–µ –Ї–Њ–љ—В—А–Њ–ї—М –љ–∞–і —А–∞–±–Њ—В–Њ–є –љ–µ–њ—А–Њ–Є–Ј–≤–Њ–ї—М–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л —Г—А–µ—В—А—Л –Є —А–µ–∞–ї–Є–Ј–∞—Ж–Є–µ–є —Н–Љ–Є—Б—Б–Є–Є —Б–њ–µ—А–Љ—Л, —Н—П–Ї—Г–ї—П—Ж–Є–µ–є –Є –і–µ—В—Г–Љ–µ—Б—Ж–µ–љ—Ж–Є–µ–є. –Ь–µ–і–Є–∞—В–Њ—А–∞–Љ–Є —Б–ї—Г–ґ–∞—В –∞—Ж–µ—В–Є–ї—Е–Њ–ї–Є–љ (–њ—А–µ–≥–∞–љ–≥–ї–Є–Њ–љ–∞—А–љ—Л–µ –≤–Њ–ї–Њ–Ї–љ–∞) –Є –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ (
–Т –њ–Њ—П—Б–љ–Є—З–љ–Њ–Љ –Њ—В–і–µ–ї–µ —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –Є –Ї–Њ–љ—Г—Б–µ —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—В—Б—П –њ–∞—А–∞—Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Є–є –Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–є —Ж–µ–љ—В—А—Л, –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—О—Й–Є–µ –Ї–Њ–љ—В—А–Њ–ї—М –љ–∞–і —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –і–µ—В—А—Г–Ј–Њ—А–∞ (–Љ—Л—И—Ж—Л –Љ–Њ—З–µ–≤–Њ–≥–Њ –њ—Г–Ј—Л—А—П), –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є–µ —А–µ–∞–ї–Є–Ј–∞—Ж–Є—О —Н—А–µ–Ї—Ж–Є–Є (—П–і—А–Њ —В–∞–Ј–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞, —Б–∞–Ї—А–∞–ї—М–љ—Л–є —Ж–µ–љ—В—А –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П) –Є —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є–µ —В–Њ–љ—Г—Б –Љ—Л—И—Ж —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞ (—П–і—А–Њ —Б—А–∞–Љ–љ–Њ–≥–Њ –љ–µ—А–≤–∞

–†–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ –љ–µ–є—А–Њ–Љ–µ–і–Є–∞—В–Њ—А–Њ–≤, –±–ї–∞–≥–Њ–і–∞—А—П –Ї–Њ—В–Њ—А—Л–Љ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П –њ–µ—А–µ–і–∞—З–∞ –љ–µ—А–≤–љ—Л—Е –Є–Љ–њ—Г–ї—М—Б–Њ–≤ –≤ —Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е –Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –Ј–≤–µ–љ—М—П—Е, –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є–Ј–±–Є—А–∞—В–µ–ї—М–љ–Њ –≤–ї–Є—П—В—М –љ–∞ –љ–∞—А—Г—И–µ–љ–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є, –Є—Б–њ–Њ–ї—М–Ј—Г—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ —А–∞–Ј–ї–Є—З–љ—Л—Е
–†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –љ–∞—А—Г—И–µ–љ–Є–є –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Є –њ–Њ–ї–Њ–≤–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ—А–Є –°–Ч–У–Ь
–Э–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є —Д–Њ—А–Љ–Њ–є –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ (–°–Ч–У–Ь) —П–≤–ї—П–µ—В—Б—П —Б–Є–љ–і—А–Њ–Љ –У–Р–Ь–Я. –£ 9% –±–Њ–ї—М–љ—Л—Е –Ф–≠ –љ–∞—А—Г—И–µ–љ–Є–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Њ—В–Љ–µ—З–∞–µ—В—Б—П –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Я–Њ –Љ–љ–µ–љ–Є—О R. Sakakibara –≤! –∞1. (1999), –µ—Й–µ –і–Њ –њ–Њ—П–≤–ї–µ–љ–Є—П –љ–µ–є—А–Њ–≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є–Њ–љ–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–ї–µ–є–Ї–Њ–∞—А–µ–Њ–Ј–∞) —З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –љ–µ–є—А–Њ–≥–µ–љ–љ–Њ–є –і–µ—В—А—Г–Ј–Њ—А–љ–Њ–є –≥–Є–њ–µ—А–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є (–Э–Ф–У) –њ—А–µ–Њ–±–ї–∞–і–∞–µ—В –љ–∞–і –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є –Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —А–∞–љ–љ–µ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –љ–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–є –љ–Є–ґ–љ–Є—Е –Љ–Њ—З–µ–≤—Л—Е –њ—Г—В–µ–є (–°–Э–Ь–Я) –Љ–Њ–ґ–µ—В –Њ–±–ї–µ–≥—З–Є—В—М –≤—Л—П–≤–ї–µ–љ–Є–µ –Ф–≠ –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [32].
–Я–Њ –і–∞–љ–љ—Л–Љ
D. Merrill, Brikner et al. (2007) –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є POLYCLASS –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –љ–µ–і–µ—А–ґ–∞–љ–Є–µ –Љ–Њ—З–Є –≤—Е–Њ–і–Є—В –≤ –њ—П—В–µ—А–Ї—Г –њ—А–Є–Ј–љ–∞–Ї–Њ–≤, –Њ–њ—А–µ–і–µ–ї—П—О—Й—Г—О —А–Є—Б–Ї —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –њ–Њ—Б–ї–µ –Є–љ—Б—Г–ї—М—В–∞ [9].
–Ф–ї—П —А–∞–Ј–≤–Є—В–Є—П –≠–Ф –Є –°–Ч–У–Ь –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Б–Њ—З–µ—В–∞–љ–Є–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Ъ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Л—П–≤–ї—П–µ–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–∞–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –≠–Ф –Њ—В–љ–Њ—Б—П—В: –∞—А—В–µ—А–Є–∞–ї—М–љ—Г—О –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—О (–Р–У), –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—О, –≥–Є–њ–µ—А—Е–Њ–ї–µ—Б—В–µ—А–Є–љ–µ–Љ–Є—О, –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П, –њ—А–Є–µ–Љ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л—Е, –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л—Е, –њ—Б–Є—Е–Њ—В—А–Њ–њ–љ—Л—Е –Є –і—А—Г–≥–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —Н—В–Є —Д–∞–Ї—В–Њ—А—Л –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ—Л —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (–Ь–°) (
–Ф–∞–љ–љ—Л–µ, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –≤ —А–∞–±–Њ—В–µ
–Т –Њ—Б–љ–Њ–≤–µ —Н—В–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –ї–µ–ґ–Є—В —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–∞—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П. –Р–љ–∞–ї–Є–Ј –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е –Є –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е –љ–∞—Г—З–љ—Л—Е —А–∞–±–Њ—В, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л—Е —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ –Ь–°, –њ–Њ–Ј–≤–Њ–ї–Є–ї –љ–∞–Љ —Б–Њ—Б—В–∞–≤–Є—В—М –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—О —Н—В–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є [4, 15, 16, 22, 24, 28, 30]. –Т —Н—В–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ь–° –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л —А–∞–Ј–ї–Є—З–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є –Љ–Њ—З–µ–њ–Њ–ї–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л,
–Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є
1. –°–Њ—Б—Г–і–Є—Б—В—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞:
- –Ф–Є–∞–±–µ—В–Є—З–µ—Б–Ї–∞—П –љ–µ—Д—А–Њ–њ–∞—В–Є—П - 32%.
- –Ш–љ—Д–∞—А–Ї—В –њ–Њ—З–Ї–Є - 4%.
- –≠–Ф (—Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–∞—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П) - 50%.
2. –Я–Њ—А–∞–ґ–µ–љ–Є—П –љ–µ—А–≤–Њ–≤ (–њ–Њ–ї–Є–љ–µ–є—А–Њ–њ–∞—В–Є—П):
- –≠–Ф (–њ—Г–і–µ–љ–і–Њ–њ–∞—В–Є—П) - 15%.
- –Э–∞—А—Г—И–µ–љ–Є—П —Н—П–Ї—Г–ї—П—Ж–Є–Є (–њ–Њ—А–∞–ґ–µ–љ–Є–µ —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л) - 7%.
- –Ф–Є–∞–±–µ—В–Є—З–µ—Б–Ї–∞—П —Ж–Є—Б—В–Њ–њ–∞—В–Є—П (—Б–µ–љ—Б–Њ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞) - 12%.
3. –¶–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ (–њ–Њ—А–∞–ґ–µ–љ–Є–µ —Ж–µ–љ—В—А–Њ–≤):
- –Э–µ–є—А–Њ–≥–µ–љ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- –њ–Њ—Б—В–Є–љ—Б—Г–ї—М—В–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П (–Ј–∞–і–µ—А–ґ–Ї–∞ –Љ–Њ—З–Є –≤ –Њ—Б—В—А–Њ–Љ –њ–µ—А–Є–Њ–і–µ - 45%, –Ш–Э–Ь –≤ —А–µ–Ј–Є–і—Г–∞–ї—М–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ - 24%);
- –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є –Ф–≠ - –і–Њ 76% (–Є–Љ–њ–µ—А–∞—В–Є–≤–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П);
- —Б—В—А–µ—Б—Б–Њ–≤–Њ–µ –љ–µ–і–µ—А–ґ–∞–љ–Є–µ –Љ–Њ—З–Є (–љ–∞—А—Г—И–µ–љ–Є–µ –Ї–Њ–љ—В—А–Њ–ї—П –љ–∞–і –Љ—Л—И—Ж–∞–Љ–Є —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞) - 10%.
- –≠–Ф (–њ–Њ—А–∞–ґ–µ–љ–Є–µ —Ж–µ–љ—В—А–Њ–≤ —Н—А–µ–Ї—Ж–Є–Є) - 24%.
4. –У–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞:
- –Т—В–Њ—А–Є—З–љ—Л–є –≥–Є–њ–Њ–≥–Њ–љ–∞–і–Є–Ј–Љ - 15%.
- –≠–Ф (–і–µ—Д–Є—Ж–Є—В —В–µ—Б—В–Њ—Б—В–µ—А–Њ–љ–∞) - 21%.
- –°–љ–Є–ґ–µ–љ–Є–µ –ї–Є–±–Є–і–Њ –Є —Д–µ—А—В–Є–ї—М–љ–Њ—Б—В–Є - 18%.
- –Ю—Б—В–µ–Њ–њ–Њ—А–Њ–Ј - 13%.
- –Э–∞–і–њ–Њ—З–µ—З–љ–Є–Ї–Њ–≤–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М - 10%.
5. –Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П:
- –≠–Ф (–њ—А–Є–µ–Љ —В–Є–∞–Ј–Є–і–љ—Л—Е –і–Є—Г—А–µ—В–Є–Ї–Њ–≤) - 15%.
- –У–µ–Љ–∞—В—Г—А–Є—П (–њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –∞–љ—В–Є–Ї–Њ–∞–≥—Г–ї—П–љ—В–Њ–≤) - 2%.
–Ъ–ї–Є–љ–Є–Ї–∞ –љ–µ–є—А–Њ–≥–µ–љ–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Є –њ–Њ–ї–Њ–≤–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ—А–Є –°–Ч–У–Ь
–Т –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Њ–є —Г—А–Њ–ї–Њ–≥–Є–Є –њ—А–Є–љ—П—В–Њ –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ–Њ–µ P. Abrams –≤ 1997 –≥. —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –°–Э–Ь–Я –љ–∞ –Є—А—А–Є—В–∞—В–Є–≤–љ—Л–µ –Є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–µ. –Ф–∞–љ–љ–Њ–µ —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –Є–Љ–µ–µ—В –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П –Њ–њ–Є—Б–∞–љ–Є—П —В–∞–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –љ–Є–ґ–љ–Є—Е –Љ–Њ—З–µ–≤—Л—Е –њ—Г—В–µ–є (–Э–Ь–Я), –Ї–∞–Ї –і–Њ–±—А–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ–∞—П –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є—П –Є —А–∞–Ї –њ—А–Њ—Б—В–∞—В—Л, –њ—А–Њ—Б—В–∞—В–Є—В, —Ж–Є—Б—В–Є—В –Є –і—А. –Є –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е —Б–ї—Г–ґ–Є—В –Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –њ–Њ—Б–Њ–±–Є–є [15, 16]. –Т —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ —А–µ—З—М –Є–і–µ—В –Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –љ–µ–є—А–Њ–≥–µ–љ–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ –љ–∞–њ—А—П–Љ—Г—О –љ–µ —Б–≤—П–Ј–∞–љ—Л —Б –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –Э–Ь–Я, —Б–Є–Љ–њ—В–Њ–Љ—Л –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П —П–≤–ї—П—О—В—Б—П –≤–∞–ґ–љ—Л–Љ–Є (–љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є) –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є, —А–µ–ґ–µ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є, –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л! –Ф–ї—П –Є–ї–ї—О—Б—В—А–∞—Ж–Є–Є –њ—А–Є–≤–µ–і–µ–Љ —Б–њ–Є—Б–Њ–Ї –°–Э–Ь–Я, —А–∞–Ј–і–µ–ї–Є–≤ –Є—Е –љ–∞ –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–µ –Є –Є—А—А–Є—В–∞—В–Є–≤–љ—Л–µ –Є —Г–Ї–∞–Ј–∞–≤ –Ј–Њ–љ—Г –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л.
–Ш—А—А–Є—В–∞—В–Є–≤–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л:
1. –£—З–∞—Й–µ–љ–Є–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–є, –њ–Њ–ї–ї–∞–Ї–Є—Г—А–Є—П (–Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –і–љ–µ–≤–љ—Л—Е –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–є –±–Њ–ї–µ–µ 8 —А./—Б—Г—В) — –ї–µ–≤–∞—П –ї–Њ–±–љ–∞—П –і–Њ–ї—П.
2. –Э–Њ–Ї—В—Г—А–Є—П (–љ–∞–ї–Є—З–Є–µ –љ–Њ—З–љ—Л—Е –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–є) –њ—А–Є —Г—З–∞—Й–µ–љ–љ–Њ–Љ –і–љ–µ–≤–љ–Њ–Љ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–Є — –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞.
3. –Э–Њ–Ї—В—Г—А–Є—П (–љ–∞–ї–Є—З–Є–µ –љ–Њ—З–љ—Л—Е –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–є) –њ—А–Є –љ–µ—Г—З–∞—Й–µ–љ–љ–Њ–Љ –і–љ–µ–≤–љ–Њ–Љ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–Є — –Я–Т–ѓ –≥–Є–њ–Њ—В–∞–ї–∞–Љ—Г—Б–∞.
4. –Э–Њ—З–љ–∞—П –њ–Њ–ї–Є—Г—А–Є—П — –≥–Є–њ–Њ—В–∞–ї–∞–Љ—Г—Б, –і–µ—Д–Є—Ж–Є—В —Б–µ–Ї—А–µ—Ж–Є–Є –≤–∞–Ј–Њ–њ—А–µ—Б—Б–Є–љ–∞.
5. –Э–∞–ї–Є—З–Є–µ –Є–Љ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –њ–Њ–Ј—Л–≤–Њ–≤ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ — –ї–Њ–±–љ–∞—П –і–Њ–ї—П.
6. –Э–∞–ї–Є—З–Є–µ —Н–њ–Є–Ј–Њ–і–Њ–≤ –Ш–Э–Ь — —П–і—А–Њ –С–∞—А—А–Є–љ–≥—В–Њ–љ–∞.
7. –Э–∞–ї–Є—З–Є–µ —Н–њ–Є–Ј–Њ–і–Њ–≤ –љ–µ–і–µ—А–ґ–∞–љ–Є—П –Љ–Њ—З–Є –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–Є–Є –±—А—О—И–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (—Б—В—А–µ—Б—Б–Њ–≤–Њ–µ –љ–µ–і–µ—А–ґ–∞–љ–Є–µ –Љ–Њ—З–Є) — —Б—В–Њ—А–Њ–ґ–µ–≤–Њ–є —Ж–µ–љ—В—А —Б—В–≤–Њ–ї–∞.
8. –Э–µ–і–µ—А–ґ–∞–љ–Є–µ –Љ–Њ—З–Є, –≤—Л–Ј–≤–∞–љ–љ–Њ–µ —И—Г–Љ–Њ–Љ –њ–∞–і–∞—О—Й–µ–є –≤–Њ–і—Л, — —А–µ–Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є—П –≤–Є—Б–Њ—З–љ–Њ–є —Б–ї—Г—Е–Њ–≤–Њ–є –Ї–Њ—А—Л –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є –±–µ–ї–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ –ї–Њ–±–љ—Л—Е –і–Њ–ї–µ–є.
–Ю–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л:
1. –Ю—Й—Г—Й–µ–љ–Є–µ –љ–µ–њ–Њ–ї–љ–Њ–≥–Њ –Њ–њ–Њ—А–Њ–ґ–љ–µ–љ–Є—П –Љ–Њ—З–µ–≤–Њ–≥–Њ –њ—Г–Ј—Л—А—П –≤ –Ї–Њ–љ—Ж–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –њ—А–∞–≤–∞—П –ї–Њ–±–љ–∞—П –і–Њ–ї—П.
2. –°–ї–∞–±—Л–є –љ–∞–њ–Њ—А —Б—В—А—Г–Є –Љ–Њ—З–Є –≤–Њ –≤—А–µ–Љ—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –Њ—Б—В—А–Њ–≤–Њ–Ї –†–µ–є–ї—П.
3. –Э–µ–Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ–µ –љ–µ–њ—А–Њ–Є–Ј–≤–Њ–ї—М–љ–Њ–µ –њ—А–µ—А—Л–≤–∞–љ–Є–µ —Б—В—А—Г–Є –Љ–Њ—З–Є –≤–Њ –≤—А–µ–Љ—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –љ–Є–ґ–љ–µ–≥—А—Г–і–љ—Л–µ —Б–µ–≥–Љ–µ–љ—В—Л —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞.
4. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –љ–∞—В—Г–ґ–Є–≤–∞–љ–Є—П –і–ї—П –љ–∞—З–∞–ї–∞ –Є/–Є–ї–Є –њ—А–Њ–і–Њ–ї–ґ–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –Њ—Б—В—А–Њ–≤–Њ–Ї –†–µ–є–ї—П.
5. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–Є–µ–Љ–∞ –Ъ—А–µ–і–∞ (–і–∞–≤–ї–µ–љ–Є–µ –ї–∞–і–Њ–љ—М—О –љ–∞–і –ї–Њ–љ–Њ–Љ) –і–ї—П –љ–∞—З–∞–ї–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –Њ—Б—В—А–Њ–≤–Њ–Ї –†–µ–є–ї—П.
6. –Ч–∞—В—А—Г–і–љ–µ–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Є–Љ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –њ–Њ–Ј—Л–≤–∞ — –љ–Є–ґ–љ–µ–≥—А—Г–і–љ—Л–µ —Б–µ–≥–Љ–µ–љ—В—Л —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞.
7. –Ч–∞—В—А—Г–і–љ–µ–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Є–Љ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –њ–Њ–Ј—Л–≤–∞ — –Љ–Њ–Ј–ґ–µ—З–Њ–Ї.
8. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є—П –Љ—Л—И—Ж –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є –і–ї—П –љ–∞—З–∞–ї–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П — –Љ–Њ–Ј–ґ–µ—З–Њ–Ї.
9. –Ф–ї–Є—В–µ–ї—М–љ—Л–є –њ–µ—А–Є–Њ–і –Њ–ґ–Є–і–∞–љ–Є—П —Б –Љ–Њ–Љ–µ–љ—В–∞ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –њ–Њ–Ј—Л–≤–∞ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ –і–Њ –µ–≥–Њ –љ–∞—З–∞–ї–∞ — –Љ–Њ–Ј–ґ–µ—З–Њ–Ї, —А–µ–ґ–µ — –Њ—Б—В—А–Њ–≤–Њ–Ї –†–µ–є–ї—П.
10. –Ю—В—Б—Г—В—Б—В–≤–Є–µ –њ–Њ–Ј—Л–≤–∞ –Ї –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—О — –њ—А–∞–≤–∞—П –ї–Њ–±–љ–∞—П –і–Њ–ї—П.
11. –Ю—Б–ї–∞–±–ї–µ–љ–Є–µ –Њ—Й—Г—Й–µ–љ–Є—П –њ–Њ–Ј—Л–≤–∞ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ — –њ—А–∞–≤–∞—П –ї–Њ–±–љ–∞—П –і–Њ–ї—П.
12. –Ю—Й—Г—Й–µ–љ–Є–µ –њ–Њ–Ј—Л–≤–∞ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ –Ї–∞–Ї —З—Г–≤—Б—В–≤–∞ –і–∞–≤–ї–µ–љ–Є—П –Є–ї–Є —А–∞—Б–њ–Є—А–∞–љ–Є—П –≤ –љ–Є–ґ–љ–Є—Е –Њ—В–і–µ–ї–∞—Е –ґ–Є–≤–Њ—В–∞ — –њ—А–∞–≤–∞—П –ї–Њ–±–љ–∞—П –і–Њ–ї—П, —З–∞—Й–µ — –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є –њ–Њ—П—Б–љ–Є—З–љ—Л—Е —Б–µ–≥–Љ–µ–љ—В–Њ–≤ —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ [10].
–Я—А–Є–љ—П–≤ –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞–ї–Є—З–Є–µ —Г –±–Њ–ї—М–љ–Њ–≥–Њ –°–Э–Ь–Я,
–£ –±–Њ–ї—М–љ—Л—Е —Б
–£ –±–Њ–ї—М–љ—Л—Е —Б –Љ—Г–ї—М—В–Є–Є–љ—Д–∞—А–Ї—В–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Н–љ—Ж–µ—Д–∞–ї–Њ–њ–∞—В–Є–µ–є (–Ь–Ш–У–≠) –Њ—В–Љ–µ—З–∞–µ—В—Б—П –±–Њ–ї—М—И–µ–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —З–µ–Љ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е
–Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –љ–∞—А—Г—И–µ–љ–Є–є –∞–Ї—В–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є –°–Ч–У–Ь [9]
1. –Ъ–Њ—А–Ї–Њ–≤—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П
–°–µ–љ—Б–Њ—А–љ—Л–µ (–ї–Њ–±–љ—Л–µ) —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- –У–Р–Ь–Я –±–µ–Ј –і–µ—В—А—Г–Ј–Њ—А–љ–Њ–є –≥–Є–њ–µ—А–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є (–≥–Є–њ–µ—А-—Б–µ–љ—Б–Њ—А–љ–∞—П —Д–Њ—А–Љ–∞);
- –≥–Є–њ–Њ—Б–µ–љ—Б–Њ—А–љ–∞—П —Д–Њ—А–Љ–∞ (—Б–Є–љ–і—А–Њ–Љ –§—Г–љ–∞–Ї–Њ—И–Є -–Ф–Њ–Љ–∞—И–µ–љ–Ї–Њ).
–Ь–Њ—В–Њ—А–љ—Л–µ (—В–µ–Љ–µ–љ–љ—Л–µ) —Б—Д–Є–љ–Ї—В–µ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- –њ—Б–µ–≤–і–Њ–і–Є—Б—Б–Є–љ–µ—А–≥–Є—П.
–Ь–Њ—В–Њ—А–љ—Л–µ (–Є–љ—Б—Г–ї—П—А–љ—Л–µ) –і–µ—В—А—Г–Ј–Њ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–µ—В—А—Г–Ј–Њ—А–∞ (–≥–Є–њ–Њ—В–Њ–љ–Є—П).
2. –Ь–Њ–Ј–ґ–µ—З–Ї–Њ–≤—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П
- –Я–Њ–Ј–Є—Ж–Є–Њ–љ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П.
3. –Я–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Ь–Њ—В–Њ—А–љ—Л–µ –і–µ—В—А—Г–Ј–Њ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- –Э–Ф–У
–Ф–Є–Ј—А–Є—В–Љ–Є—П –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П:
- –љ–Њ–Ї—В—Г—А–Є—П.
–Э–∞—А—Г—И–µ–љ–Є–µ –Љ–Њ—З–µ–Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П:
- –љ–Њ—З–љ–∞—П –њ–Њ–ї–Є—Г—А–Є—П.
4. –°—В–≤–Њ–ї–Њ–≤—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Ь–Њ—В–Њ—А–љ—Л–µ –і–µ—В—А—Г–Ј–Њ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П (–њ–µ—А–≤–Є—З–љ—Л–µ):
- –Э–Ф–У;
- —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–µ—В—А—Г–Ј–Њ—А–∞ (–≥–Є–њ–Њ—В–Њ–љ–Є—П).
–Ь–Њ—В–Њ—А–љ—Л–µ —Б—Д–Є–љ–Ї—В–µ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П (–≤—В–Њ—А–Є—З–љ—Л–µ):
- —Б—В—А–µ—Б—Б–Њ–≤–Њ–µ –љ–µ–і–µ—А–ґ–∞–љ–Є–µ –Љ–Њ—З–Є.
–Я–Њ—А–∞–ґ–µ–љ–Є–µ –Ї–Њ—А–Ї–Њ–≤—Л—Е —Ж–µ–љ—В—А–Њ–≤ (–Ш–Ш) –Є –Ї–Њ—А–Ї–Њ–≤–Њ-–њ–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л—Е —Б–≤—П–Ј–µ–є –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞–Ј–≤–Є—В–Є—О –њ—Б–Є—Е–Њ–≥–µ–љ–љ–Њ–є –≠–Ф (–Ф–≠). –Я–∞—Ж–Є–µ–љ—В—Л —Б –њ–Њ–і–Њ–±–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є –ґ–∞–ї—Г—О—В—Б—П –љ–∞ —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є —Н—А–µ–Ї—Ж–Є–Є –Є –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Ј–∞–Ї–Њ–љ—З–Є—В—М –њ–Њ–ї–Њ–≤–Њ–є –∞–Ї—В –≤–≤–Є–і—Г –µ–µ –±—Л—Б—В—А–Њ–≥–Њ –Є—Б—З–µ–Ј–љ–Њ–≤–µ–љ–Є—П. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Ј–∞–≤–µ—А—И–Є—В—М –њ–Њ–ї–Њ–≤–Њ–є –∞–Ї—В –њ–Њ—П–≤–ї—П–µ—В—Б—П –ї–Є—И—М –њ—А–Є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–є —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є (–Љ–∞—Б—В—Г—А–±–∞—Ж–Є—П - –∞–Ї—В–Є–≤–∞—Ж–Є—П —Б–њ–Є–љ–∞–ї—М–љ—Л—Е —Ж–µ–љ—В—А–Њ–≤ —Н—А–µ–Ї—Ж–Є–Є) [19]. –Э–∞—А—Г—И–µ–љ–Є–µ –ї–Є–±–Є–і–Њ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є –ї–Њ–±–љ—Л—Е –і–Њ–ї–µ–є (–Ш–Ш, –Ф–≠) –Є –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Б–µ–Ї—Б—Г–∞–ї—М–љ—Л–Љ –≤–ї–µ—З–µ–љ–Є–µ–Љ. –Я–Њ–≤—Л—И–µ–љ–Є–µ –ї–Є–±–Є–і–Њ —В–∞–Ї–ґ–µ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –†–° –Є –Њ–њ—Г—Е–Њ–ї–µ–є –ї–Њ–±–љ—Л—Е –і–Њ–ї–µ–є. –Т —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ —Н—В–Њ—В —Б–Є–Љ–њ—В–Њ–Љ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –≠–Ф –Є–ї–Є –њ–Њ–ї–љ–Њ–є –Є–Љ–њ–Њ—В–µ–љ—Ж–Є–µ–є. –Э–∞—Е–Њ–і—П—Б—М –љ–∞ –ї–µ—З–µ–љ–Є–Є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ, —В–∞–Ї–Є–µ –±–Њ–ї—М–љ—Л–µ –њ—А–Њ—П–≤–ї—П—О—В –њ–Њ–≤—Л—И–µ–љ–љ—Г—О –њ–Њ–ї–Њ–≤—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Љ–µ–і–њ–µ—А—Б–Њ–љ–∞–ї–∞ –Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–ї–Њ–ґ–љ–Њ–≥–Њ –њ–Њ–ї–∞. –Э–∞–њ—А–Њ—В–Є–≤, —Б–љ–Є–ґ–µ–љ–Є–µ –ї–Є–±–Є–і–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г –±–Њ–ї—М–љ—Л—Е —Б –њ–Њ—Б—В–Є–љ—Б—Г–ї—М—В–љ–Њ–є –і–µ–њ—А–µ—Б—Б–Є–µ–є. –Т –њ–Њ–ґ–Є–ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –Є–ї–Є –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Ь–° –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–µ –≤ —В. —З. —Б –≤—В–Њ—А–Є—З–љ—Л–Љ –≥–Є–њ–Њ-–≥–Њ–љ–∞–і–Є–Ј–Љ–Њ–Љ.
–Э–∞—А—Г—И–µ–љ–Є–µ –љ–Њ—З–љ—Л—Е —Н—А–µ–Ї—Ж–Є–є –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –њ–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л—Е —Ж–µ–љ—В—А–Њ–≤ (–Ь–Ш–У–≠),
–†–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ —Н—П–Ї—Г–ї—П—Ж–Є–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б–≤—П–Ј–∞–љ—Л —Б –і–Є—Б—Д—Г–љ–Ї—Ж–Є–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–є —А–µ–≥—Г–ї—П—Ж–Є–Є –њ–Њ–ї–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤. –Ч–∞ —А–µ–∞–ї–Є–Ј–∞—Ж–Є—О —Н—П–Ї—Г–ї—П—Ж–Є–Є –Є
–Я–∞—А–∞–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Љ–µ—В–Њ–і—Л –Њ—Ж–µ–љ–Ї–Є —Н—А–µ–Ї—Ж–Є–Є –Є —Н—П–Ї—Г–ї—П—Ж–Є–Є
–Т–µ–і—Г—Й–∞—П —А–Њ–ї—М –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ —Г—А–Њ–≤–љ—П –Є —Е–∞—А–∞–Ї—В–µ—А–∞ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –њ—А–Є–љ–∞–і–ї–µ–ґ–Є—В –љ–µ–є—А–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Љ–µ—В–Њ–і–∞–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —П–≤–ї—П—О—В—Б—П –≤—Л–Ј–≤–∞–љ–љ—Л–µ –њ–Њ—В–µ–љ—Ж–Є–∞–ї—Л (–Т–Я). –Т–Я –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –њ—А–Њ–і—Г–Ї—В —Б–ї–Њ–ґ–љ–Њ–є –Њ–±—А–∞–±–Њ—В–Ї–Є –∞—Д—Д–µ—А–µ–љ—В–љ–Њ–≥–Њ –Є–Љ–њ—Г–ї—М—Б–∞ –љ–∞ —Г—А–Њ–≤–љ–µ —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –љ–µ—А–≤–Њ–≤, —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е —А–µ–ї–µ, –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –Ј–≤–µ–љ—М–µ–≤ —А–µ—В–Є–Ї—Г–ї—П—А–љ–Њ–є —Д–Њ—А–Љ–∞—Ж–Є–Є –Є –ї–Є–Љ–±–Є—З–µ—Б–Ї–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –Ї–Њ—А–Ї–Њ–≤–Њ–≥–Њ –Ј–≤–µ–љ–∞. –Т —Д–Њ—А–Љ–µ –Т–Я –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –Њ—В—А–∞–ґ–∞—О—В—Б—П –≤–ї–Є—П–љ–Є—П –Ї–∞–ґ–і–Њ–≥–Њ –Є–Ј –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е —Г—А–Њ–≤–љ–µ–є –њ–µ—А—Ж–µ–њ—В–Њ—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л. –Ь–µ—В–Њ–і –Т–Я —П–≤–ї—П–µ—В—Б—П –≥–ї–∞–≤–љ—Л–Љ —Б–њ–Њ—Б–Њ–±–Њ–Љ –≤—Л—П–≤–ї–µ–љ–Є—П –∞—Д—Д–µ—А–µ–љ—В–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —Б–≤—П–Ј–µ–є –њ–µ—А–Є—Д–µ—А–Є–Є —Б —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ–Є –љ–µ—А–≤–љ—Л–Љ–Є —Б—В—А—Г–Ї—В—Г—А–∞–Љ–Є –Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Љ–µ–ґ—Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–є –≤ –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ. –Ф–ї—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –њ—А–Є—З–Є–љ –љ–µ–є—А–Њ–≥–µ–љ–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –њ–Њ–ї–Њ–≤–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –љ–∞–Є–±–Њ–ї–µ–µ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л–Љ–Є —П–≤–ї—П—О—В—Б—П —Б–Њ–Љ–∞—В–Њ—Б–µ–љ—Б–Њ—А–љ—Л–µ –Т–Я —Б–Њ —Б—А–∞–Љ–љ—Л—Е –љ–µ—А–≤–Њ–≤ (–њ—А–∞–≤–Њ–≥–Њ –Є –ї–µ–≤–Њ–≥–Њ). –Ф–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є —Б–Њ–Љ–∞—В–Њ—Б–µ–љ—Б–Њ—А–љ—Л—Е –Т–Я –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –љ–µ–є—А–Њ–≥–µ–љ–љ–Њ–є –≠–Ф –Є –µ–≥–Њ –і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤–Ї–ї—О—З–Є—В—М —Н—В–Њ—В –Љ–µ—В–Њ–і –≤ —А—Г—В–Є–љ–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е. –Ф—А—Г–≥–Є–µ –љ–µ–є—А–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Љ–µ—В–Њ–і—Л — –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ
–Ы–µ—З–µ–љ–Є–µ –љ–µ–є—А–Њ–≥–µ–љ–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –Є –њ–Њ–ї–Њ–≤—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤
–Ъ–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –љ–µ–є—А–Њ–≥–µ–љ–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П —П–≤–ї—П–µ—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ –≤–Є–і–Њ–Љ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –Є —З–∞—Й–µ –≤—Б–µ–≥–Њ –≤–Ї–ї—О—З–∞–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤ (—Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—О), –∞ —В–∞–Ї–ґ–µ –і—А—Г–≥–Є–µ –Љ–µ—В–Њ–і—Л –љ–µ–Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П.
–Ю—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л—Е –і–ї—П –ї–µ—З–µ–љ–Є—П –У–Р–Ь–Я (–µ–≥–Њ –Љ–Њ—В–Њ—А–љ–Њ–є –Є —Б–µ–љ—Б–Њ—А–љ–Њ–є —Д–Њ—А–Љ), —П–≤–ї—П—О—В—Б—П –Р–•–°, –≤ –ї–Є—В–µ—А–∞—В—Г—А–µ –љ–µ—А–µ–і–Ї–Њ –Њ–±–Њ–Ј–љ–∞—З–∞–µ–Љ—Л–µ –Ї–∞–Ї —Е–Њ–ї–Є–љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–µ, —Е–Њ–ї–Є–љ–Њ–±–ї–Њ–Ї–Є—А—Г—О—Й–Є–µ –Є –∞–љ—В–Є–Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л–µ —Б—А–µ–і—Б—В–≤–∞. –≠—В–Є –њ—А–µ–њ–∞—А–∞—В—Л —Б —А–∞–Ј–љ–Њ–є —Б—В–µ–њ–µ–љ—М—О –Њ—А–≥–∞–љ–љ–Њ–є —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В–Є –Є –Є–Ј–±–Є—А–∞—В–µ–ї—М–љ–Њ—Б—В–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–∞–Ј–љ—Л—Е –њ–Њ–і—В–Є–њ–Њ–≤ –±–ї–Њ–Ї–Є—А—Г—О—В
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –њ–µ—А–µ—З–µ–љ—М –Р–•–° –њ—А–Є –ї–µ—З–µ–љ–Є–Є –У–Р–Ь–Я –≤–Ї–ї—О—З–∞–µ—В —В—А–Њ—Б–њ–Є—П —Е–ї–Њ—А–Є–і, –Њ–Ї—Б–Є–±—Г—В–Є–љ–Є–љ–∞ —Е–ї–Њ—А–Є–і,
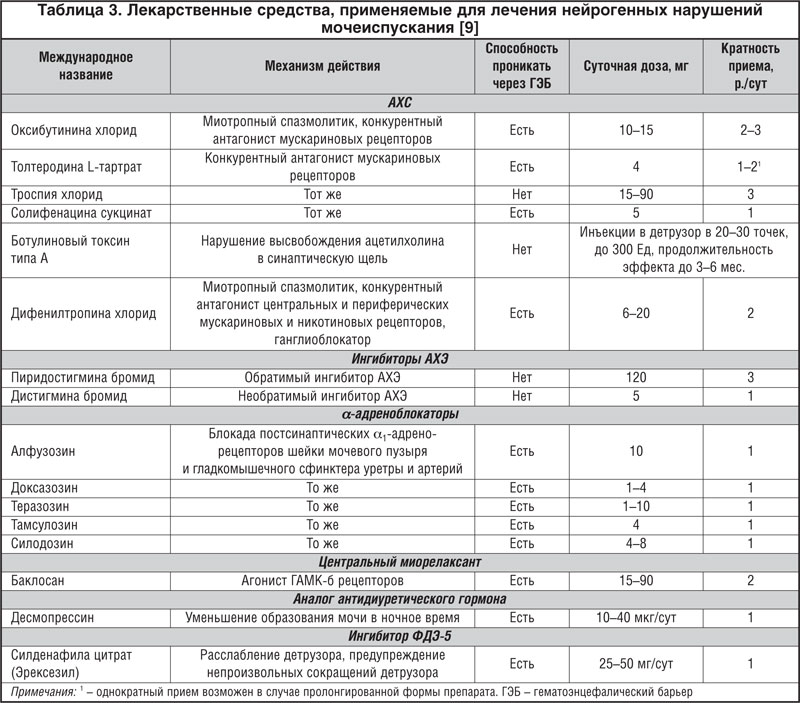
–Я–Њ–Љ–Є–Љ–Њ –Р–•–° –њ—А–Є –У–Р–Ь–Я –њ—А–Є–Љ–µ–љ—П—О—В –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Є–Њ–љ–Њ–≤ –°–∞++ (–љ–Є—Д–µ–і–Є–њ–Є–љ), –∞–≥–Њ–љ–Є—Б—В –У–Р–Ь–Ъ (–і–Є–∞–Ј–µ–њ–∞–Љ),
–£ –±–Њ–ї—М–љ—Л—Е —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–µ—В—А—Г–Ј–Њ—А–∞ –њ—А–Є–Љ–µ–љ—П—О—В –Є–љ–≥–Є–±–Є—В–Њ—А—Л
–Ъ —В–∞–Ї–Є–Љ —Б—А–µ–і—Б—В–≤–∞–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –љ–µ–Њ—Б—В–Є–≥–Љ–Є–љ–∞
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В, –Ї–Њ—В–Њ—А—Л–є —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤ –њ–µ—А–≤—Л–µ —Б—Г—В–Ї–Є –њ—А–Є–µ–Љ–∞, –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤ –њ–Њ—П–≤–ї–µ–љ–Є–Є –њ–Њ–Ј—Л–≤–Њ–≤ –љ–∞ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ, –Њ–±–ї–µ–≥—З–µ–љ–Є–Є –µ–≥–Њ –љ–∞—З–∞–ї–∞, —Г–Љ–µ–љ—М—И–µ–љ–Є–Є –Њ–±—К–µ–Љ–∞ –Њ—Б—В–∞—В–Њ—З–љ–Њ–є –Љ–Њ—З–Є. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ —Н—В–Є—Е —Б—А–µ–і—Б—В–≤ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б, –∞^–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –Њ—Б—В—А—Г—О –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї—Г—О –љ–µ–є—А–Њ–≥–µ–љ–љ—Г—О –Ј–∞–і–µ—А–ґ–Ї—Г –Љ–Њ—З–Є –≤ —В–µ—З–µ–љ–Є–µ 1–2 –љ–µ–і. –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞. –Т —Н—В–Њ—В –ґ–µ –њ–µ—А–Є–Њ–і –±–Њ–ї—М–љ—Л–Љ —Б –Љ–Њ—З–µ–≤—Л–Љ–Є –і—А–µ–љ–∞–ґ–∞–Љ–Є —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М —В—А–µ–љ–Є—А–Њ–≤–Ї—Г –і–µ—В—А—Г–Ј–Њ—А–∞, –њ–µ—А–µ–ґ–Є–Љ–∞—П –Ї–∞—В–µ—В–µ—А –Є–ї–Є —Ж–Є—Б—В–Њ—Б—В–Њ–Љ–Є—З–µ—Б–Ї–Є–є –і—А–µ–љ–∞–ґ –њ–Њ 3–4 —З –≤ –і–љ–µ–≤–љ–Њ–µ –≤—А–µ–Љ—П —Б—Г—В–Њ–Ї. –Я–∞—Ж–Є–µ–љ—В—Л —Б —Ж–Є—Б—В–Њ—Б—В–Њ–Љ–Є—З–µ—Б–Ї–Є–Љ –і—А–µ–љ–∞–ґ–Њ–Љ –Љ–Њ–≥—Г—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М –њ–Њ–њ—Л—В–Ї–Є –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –њ—А–Є –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–µ–Љ –њ–Њ–Ј—Л–≤–µ –љ–∞ –њ–µ—А–µ–ґ–∞—В–Њ–Љ –і—А–µ–љ–∞–ґ–µ. –С–Њ–ї—М–љ—Л–µ —Б —Г—А–µ—В—А–∞–ї—М–љ—Л–Љ –Ї–∞—В–µ—В–µ—А–Њ–Љ –Љ–Њ–≥—Г—В –Њ—Б—Г—Й–µ—Б—В–≤–Є—В—М –њ–Њ–і–Њ–±–љ—Л–µ –њ–Њ–њ—Л—В–Ї–Є –њ–Њ—Б–ї–µ —Г–і–∞–ї–µ–љ–Є—П –і—А–µ–љ–∞–ґ–∞.
–Ю–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ–Љ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П –≤–Њ–Ј–Љ–Њ–ґ–љ—Л –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ —П–≤–ї–µ–љ–Є–є –∞—В–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Ј–∞–њ–Њ—А–∞ –Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –њ–Њ–ї–Њ–≤–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є. –Т –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е –Њ—В–Љ–µ—З–∞—О—В—Б—П —В–Њ—И–љ–Њ—В–∞ –Є —Г—З–∞—Й–µ–љ–љ–Њ–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ, –≤–њ–ї–Њ—В—М –і–Њ –Ш–Э–Ь.
–С–Њ–ї—М–љ—Л–Љ, —Б—В—А–∞–і–∞—О—Й–Є–Љ –Ф–°–Ф –Є –њ—Б–µ–≤–і–Њ–і–Є—Б—Б–Є–љ–µ—А–≥–Є–µ–є, –њ–Њ–Ї–∞–Ј–∞–љ –њ—А–Є–µ–Љ
–Ъ —Б—А–µ–і—Б—В–≤–∞–Љ —Б —В–∞–Ї–Є–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–Љ –і–µ–є—Б—В–≤–Є—П –Њ—В–љ–Њ—Б—П—В—Б—П –њ—А–∞–Ј–Њ–Ј–Є–љ, –∞–ї—Д—Г–Ј–Њ–Ј–Є–љ, –і–Њ–Ї—Б–∞–Ј–Њ–Ј–Є–љ, —В–µ—А–∞–Ј–Њ–Ј–Є–љ,
–Т –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ
–Ю—Б–љ–Њ–≤–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –ї–µ—З–µ–љ–Є—П –њ–Њ–ї–Њ–≤—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —П–≤–ї—П–µ—В—Б—П —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П. –Ш–Ј—Г—З–µ–љ–Є–µ –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –Њ—Б–љ–Њ–≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Н—А–µ–Ї—Ж–Є–Є –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –Њ–±—К—П—Б–љ–Є—В—М –≤–µ—А–Њ—П—В–љ—Л–є –Љ–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –≥—А—Г–њ–њ—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Є–Ј–љ–∞—З–∞–ї—М–љ–Њ –њ—А–µ–і–ї–∞–≥–∞–≤—И–Є—Е—Б—П –≤ –Ї–∞—З–µ—Б—В–≤–µ —Б–µ—А–і–µ—З–љ–Њ—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞ — –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤
–Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–∞ —Д–∞—А–Љ–∞—Ж–µ–≤—В–Є—З–µ—Б–Ї–Њ–Љ —А—Л–љ–Ї–µ —П–≤–ї—П–µ—В—Б—П —Б–Є–ї–і–µ–љ–∞—Д–Є–ї–∞ —Ж–Є—В—А–∞—В (–≠—А–µ–Ї—Б–µ–Ј–Є–ї), –Ї–Њ—В–Њ—А—Л–є –≤ –і–Њ–Ј–µ 25–100 –Љ–≥ –Ј–∞ 1 —З –і–Њ –њ–Њ–ї–Њ–≤–Њ–≥–Њ –∞–Ї—В–∞ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–µ —Н—А–µ–Ї—Ж–Є–Є –і–Њ 6 —З. –°—Е–Њ–і–љ—Л–Љ –њ–Њ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Н—Д—Д–µ–Ї—В–∞ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В –≤–∞—А–і–µ–љ–∞—Д–Є–ї–∞ –≥–Є–і—А–Њ—Е–ї–Њ—А–Є–і —В—А–Є–≥–Є–і—А–∞—В — –і–Њ–Ј–∞ 10–20 –Љ–≥. –Я–Њ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –і–µ–є—Б—В–≤–Є—П —Н—В–Є 2 –њ—А–µ–њ–∞—А–∞—В–∞ —Г—Б—В—Г–њ–∞—О—В —В–∞–і–∞–ї–∞—Д–Є–ї—Г 20 –Љ–≥ –≤ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –і–µ–є—Б—В–≤–Є—П (—Н—Д—Д–µ–Ї—В –і–Њ 36 —З –њ—А–Є –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ–Љ –њ—А–Є–µ–Љ–µ), –Њ–і–љ–∞–Ї–Њ —Г –њ–Њ–ґ–Є–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ч–У–Ь –њ–µ—А–Є–Њ–і –і–µ–є—Б—В–≤–Є—П —Б–Є–ї–і–µ–љ–∞—Д–Є–ї–∞ –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї–µ–љ [6, 37, 38].
–Я–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—В–Њ–є –≥—А—Г–њ–њ—Л —Б—Е–Њ–і–љ—Л –Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б–≤—П–Ј–∞–љ—Л —Б —Б–Є—Б—В–µ–Љ–љ—Л–Љ —Б–Њ—Б—Г–і–Є—Б—В—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ (–њ—А–Є–ї–Є–≤—Л –Ї—А–Њ–≤–Є –Ї –ї–Є—Ж—Г –Є –і—А.). –Т–Њ–Ј–Љ–Њ–ґ–љ—Л —В–∞–Ї–ґ–µ –≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є—П, –њ–Њ–Ї—А–∞—Б–љ–µ–љ–Є–µ –≥–ї–∞–Ј, –Ј–∞—В—Г–Љ–∞–љ–Є–≤–∞–љ–Є–µ –Ј—А–µ–љ–Є—П, –і–Є—Б–њ–µ–њ—Б–Є—П, –ґ–∞–ґ–і–∞, –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞, –Њ–і—Л—И–Ї–∞ –Є –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М [29, 30, 33, 34].
–Ю–і–љ–Њ –Є–Ј –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є —В–∞–Ј–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤ —П–≤–ї—П–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –§–Ф–≠, –Љ–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –Ї–Њ—В–Њ—А—Л—Е –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П —З–µ—А–µ–Ј —Б–Є—Б—В–µ–Љ—Г NO/—Ж–У–Ь–§ –Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є–µ –≥–ї–∞–і–Ї–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л —И–µ–є–Ї–Є –Љ–Њ—З–µ–≤–Њ–≥–Њ –њ—Г–Ј—Л—А—П [12–14].
K. Sairam, E. Kulinskaya,
J.P Mulhall, P Guhring, M. Parker et al. (2006) –њ–Њ–Ї–∞–Ј–∞–ї–Є —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є –љ–∞ 4,6 –±–∞–ї–ї–∞ –њ–Њ —И–Ї–∞–ї–µ AUASS (—И–Ї–∞–ї–∞ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–є —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є) –њ–Њ—Б–ї–µ
G. Christian,
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–∞–ї–Є—З–Є–µ –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –≠–Ф —Б –°–Э–Ь–Я —Г –Љ—Г–ґ—З–Є–љ –љ–µ –Њ—Б—В–∞–≤–ї—П–µ—В —Б–Њ–Љ–љ–µ–љ–Є–є. –Я—А–Є–љ—П—В—Л–µ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —В–µ–Њ—А–Є–Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –і–∞–љ–љ–Њ–є –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≥–Є–њ–Њ—В–µ–Ј–∞ –Њ —А–Њ–ї–Є —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є, –љ–∞ –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ —Г—А–Њ–≤–љ–µ –Њ–±–Њ—Б–љ–Њ–≤—Л–≤–∞—О—В –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є —Б —Б–Њ—З–µ—В–∞–љ–Є–µ–Љ –≠–Ф –Є –°–Э–Ь–Я –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≥—А—Г–њ–њ—Л –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤












