–Т–≤–µ–і–µ–љ–Є–µ
–У–µ—В–µ—А–Њ–≥–µ–љ–љ–Њ—Б—В—М —Д–µ–љ–Њ—В–Є–њ–Њ–≤ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–µ–∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –ґ–Є—А–Њ–≤–Њ–є –±–Њ–ї–µ–Ј–љ—М—О –њ–µ—З–µ–љ–Є (–Э–Ц–С–Я) –Њ–±–Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ–Њ–Є—Б–Ї–∞ —Д–∞–Ї—В–Њ—А–Њ–≤, –Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є—Е –≤–ї–Є—П–љ–Є–µ –љ–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П –і–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Г —А–∞–Ј–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [1]. –°—А–µ–і–Є –њ—А–Њ—З–µ–≥–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В—Б—П –Є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–і–њ–Њ—Б—Л–ї–Ї–Є –Ї —А–∞–Ј–≤–Є—В–Є—О –Э–Ц–С–Я. –Ґ–∞–Ї, —З—В–Њ–±—Л –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –≤–∞—А–Є–∞–љ—В—Л, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–µ —А–∞–Ј–ї–Є—З–Є—П–Љ –≤ —Б–Њ–і–µ—А–ґ–∞–љ–Є–Є –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є, S. Romeo et al. [2] –њ—А–Њ–≤–µ–ї–Є –њ–Њ–ї–љ–Њ–≥–µ–љ–Њ–Љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–є –≤–∞—А–Є–∞–љ—В–Њ–≤ –љ—Г–Ї–ї–µ–Њ—В–Є–і–љ—Л—Е –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ—Б—В–µ–є –≤ –Љ–љ–Њ–≥–Њ—Н—В–љ–Є—З–µ—Б–Ї–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є (–≤ –Ї–Њ–љ–µ—З–љ—Л–є –∞–љ–∞–ї–Є–Ј –±—Л–ї–Є –≤–Ї–ї—О—З–µ–љ—Л 9229 –Њ–±—А–∞–Ј—Ж–Њ–≤). –С—Л–ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –Љ—Г—В–∞—Ж–Є—П I148M, –Ї–Њ–і–Є—А—Г–µ–Љ–∞—П –∞–ї–ї–µ–ї—М—О G (–≤ rs738409) –≤ –≥–µ–љ–µ PNPLA3 (patatin-like phospholipase domain-containing protein 3 вАФ –±–µ–ї–Њ–Ї 3, —Б–Њ–і–µ—А–ґ–∞—Й–Є–є –і–Њ–Љ–µ–љ –њ–∞—В–∞—В–Є–љ-–њ–Њ–і–Њ–±–љ–Њ–є —Д–Њ—Б—Д–Њ–ї–Є–њ–∞–Ј—Л; –њ—А–µ–ґ–љ–µ–µ –љ–∞–Ј–≤–∞–љ–Є–µ вАФ –∞–і–Є–њ–Њ–љ—Г—В—А–Є–љ)1, —В–µ—Б–љ–Њ —Б–≤—П–Ј–∞–љ–∞ —Б –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –ґ–Є—А–∞ –≤ –Ї–ї–µ—В–Ї–∞—Е –њ–µ—З–µ–љ–Є –Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ –Њ—А–≥–∞–љ–∞. –Р–ї–ї–µ–ї—М G –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Л—П–≤–ї—П–ї–∞—Б—М —Г –ї–∞—В–Є–љ–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Ж–µ–≤ вАФ –≤ –њ–Њ–њ—Г–ї—П—Ж–Є–Є, –±–Њ–ї–µ–µ –≤–Њ—Б–њ—А–Є–Є–Љ—З–Є–≤–Њ–є –Ї –Э–Ц–С–Я, –њ—А–Є —Н—В–Њ–Љ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –і–≤—Г–Ї—А–∞—В–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є —Г –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В PNPLA3-148M –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –љ–µ–љ–Њ—Б–Є—В–µ–ї—П–Љ–Є. –Я–Њ –Є—В–Њ–≥—Г —А–∞–±–Њ—В—Л –±—Л–ї —Б–і–µ–ї–∞–љ –≤—Л–≤–Њ–і, —З—В–Њ –≤–∞—А–Є–∞–±–µ–ї—М–љ–Њ—Б—В—М PNPLA3 —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Н—В–љ–Є—З–µ—Б–Ї–Є–Љ –Є –Љ–µ–ґ–Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–Љ —А–∞–Ј–ї–Є—З–Є—П–Љ –≤ —Б–Њ–і–µ—А–ґ–∞–љ–Є–Є –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є –Є –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В–Є –Ї –Э–Ц–С–Я.
–Т —Б—В–∞—В—М–µ —А–∞—Б—Б–Љ–Њ—В—А–µ–љ—Л –і–∞–љ–љ—Л–µ –њ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Љ—Г—В–∞—Ж–Є–є –≥–µ–љ–∞ PNPLA3 –≤ –њ–Њ–њ—Г–ї—П—Ж–Є–Є, –Є—Е –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М —Б –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Є –њ—А–Њ–≥–љ–Њ–Ј–Њ–Љ, –∞ —В–∞–Ї–ґ–µ –њ—А–Є–≤–µ–і–µ–љ—Л —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≤–Ї–ї—О—З–∞–≤—И–µ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я.
–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П –Љ—Г—В–∞—Ж–Є–є –≥–µ–љ–∞ PNPLA3 –≤ –њ–Њ–њ—Г–ї—П—Ж–Є–Є
–Ь—Г—В–∞—Ж–Є—П rs738409 C>G –Њ–Ј–љ–∞—З–∞–µ—В –Ј–∞–Љ–µ–љ—Г —Ж–Є—В–Њ–Ј–Є–љ–∞ (–°) –љ–∞ –≥—Г–∞–љ–Є–љ (G) –≤ –≥–µ–љ–µ PNPLA3, —З—В–Њ –≤–ї–µ—З–µ—В –Ј–∞ —Б–Њ–±–Њ–є –≤–Ї–ї—О—З–µ–љ–Є–µ –≤ —В—А–∞–љ—Б–ї—П—Ж–Є—О –≤–Љ–µ—Б—В–Њ –Є–Ј–Њ–ї–µ–є—Ж–Є–љ–∞ (I, –Ї–Њ–і–Є—А—Г–µ–Љ–Њ–≥–Њ –Ї–Њ–і–Њ–љ–Њ–Љ ATC) –і—А—Г–≥–Њ–є –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Л вАФ –Љ–µ—В–Є–Њ–љ–Є–љ–∞ (M, –Ї–Њ–і–Є—А—Г–µ–Љ–Њ–≥–Њ –Ї–Њ–і–Њ–љ–Њ–Љ ATG) –≤ 148 –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –±–µ–ї–Ї–∞ (I148M). ¬Ђ–Ф–Є–Ї–Є–є¬ї —В–Є–њ –≥–µ–љ–∞ PNPLA3 –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В—Г –°/–°; –Ј–∞–Љ–µ–љ–∞ –љ–∞ –≥—Г–∞–љ–Є–љ –≤ –Њ–і–љ–Њ–є (C/G) –Є–ї–Є –Њ–±–µ–Є—Е (G/G) —Е—А–Њ–Љ–Њ—Б–Њ–Љ–∞—Е 22q13 –њ—А–Є–≤–Њ–і–Є—В –Ї –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—О –Љ—Г—В–∞–љ—В–љ–Њ–≥–Њ –±–µ–ї–Ї–∞ PNPLA3 (I/–Ь –Є –Ь/M —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ), –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ —Б —Г–≤–µ–ї–Є—З–µ–љ–љ—Л–Љ –Њ—В–ї–Њ–ґ–µ–љ–Є–µ–Љ –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є [2, 3]. –Т –њ–µ—З–µ–љ–Є –±–µ–ї–Њ–Ї PNPLA3 (–∞–і–Є–њ–Њ–љ—Г—В—А–Є–љ) –љ–∞—Е–Њ–і–Є—В—Б—П –≤ –ї–Є–њ–Є–і–љ—Л—Е –Ї–∞–њ–ї—П—Е –Є –Љ–Њ–ґ–µ—В –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Њ–≤–∞—В—М —Б –±–µ–ї–Ї–Њ–Љ CGI-58 (comparative gene identification-58 вАФ –±–µ–ї–Њ–Ї-58 —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–є –Є–і–µ–љ—В–Є—Д–Є–Ї–∞—Ж–Є–Є –≥–µ–љ–Њ–≤), —А–µ–≥—Г–ї–Є—А—Г—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–ї–Є–њ–∞–Ј—Л вАФ —Д–µ—А–Љ–µ–љ—В–∞, –Ї–∞—В–∞–ї–Є–Ј–Є—А—Г—О—Й–µ–≥–Њ –њ–µ—А–≤—Г—О —А–µ–∞–Ї—Ж–Є—О –ї–Є–њ–Њ–ї–Є–Ј–∞, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є —В—А–Є–∞—Ж–Є–ї–≥–ї–Є—Ж–µ—А–Њ–ї—Л (—В—А–Є–≥–ї–Є—Ж–µ—А–Є–і—Л) –≥–Є–і—А–Њ–ї–Є–Ј—Г—О—В—Б—П –і–Њ –і–Є–∞—Ж–Є–ї–≥–ї–Є—Ж–µ—А–Њ–ї–Њ–≤. –£ –љ–Њ—Б–Є—В–µ–ї–µ–є rs738409 C>G –Љ—Г—В–∞–љ—В–љ—Л–є PNPLA3 —Б–µ–Ї–≤–µ—Б—В—А–Є—А—Г–µ—В CGI-58, —В–µ–Љ —Б–∞–Љ—Л–Љ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—П –µ–≥–Њ –і–Њ—Б—В—Г–њ –Ї –ґ–Є—А–Њ–≤–Њ–є —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–ї–Є–њ–∞–Ј–µ –Є –Є–љ–≥–Є–±–Є—А—Г—П –≥–Є–і—А–Њ–ї–Є–Ј –і–µ–њ–Њ–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –ї–Є–њ–Є–і–Њ–≤ [4].
–Я—А–Њ—Ж–µ–љ—В –љ–Њ—Б–Є—В–µ–ї–µ–є –Љ—Г—В–∞–љ—В–љ–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ –≥–µ–љ–∞ PNPLA3 –≤ –њ–Њ–њ—Г–ї—П—Ж–Є–Є –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –Њ—В 25 –і–Њ 70% –≤ —А–∞–Ј–љ—Л—Е —Н—В–љ–Є—З–µ—Б–Ї–Є—Е –≥—А—Г–њ–њ–∞—Е [4]. –Ґ–∞–Ї, –њ–Њ–њ–µ—А–µ—З–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –≤–Ї–ї—О—З–Є–≤—И–µ–µ –њ–Њ—З—В–Є 5 —В—Л—Б. –≤–Ј—А–Њ—Б–ї—Л—Е —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤ III –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ј–і–Њ—А–Њ–≤—М—П –Є –њ–Є—В–∞–љ–Є—П –°–®–Р (Third National Health and Nutrition Examination Survey вАФ NHANES III) –Ј–∞ –њ–µ—А–Є–Њ–і 1991вАУ1994 –≥–≥., –≤—Л—П–≤–Є–ї–Њ, —З—В–Њ 50,7% –≤—Л–±–Њ—А–Ї–Є –±—Л–ї–Є –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є –њ–Њ –°-–∞–ї–ї–µ–ї–Є –≥–µ–љ–∞ PNPLA3, 36,7% вАФ –≥–µ—В–µ—А–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є (C/G) –Є 12,6% вАФ –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є –њ–Њ G-–∞–ї–ї–µ–ї–Є. –°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ G-–∞–ї–ї–µ–ї—М –±—Л–ї–∞ —Б–Њ–њ—А—П–ґ–µ–љ–∞ —Б–Њ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М—О —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –Є –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–ї–∞ —Б–Є–ї—М–љ—Г—О –≥–µ–љ–µ—В–Є—З–µ—Б–Ї—Г—О –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –Ї –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—О –њ–µ—З–µ–љ–Є, –Ї–Њ—В–Њ—А–Њ–µ —В–∞–Ї–ґ–µ –Ј–∞–≤–Є—Б–µ–ї–Њ –Њ—В —Г—А–Њ–≤–љ—П –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –∞–ї–Ї–Њ–≥–Њ–ї—П. –Я—А–Є —Н—В–Њ–Љ —Г–Љ–µ—А–µ–љ–љ–Њ–µ —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –∞–ї–Ї–Њ–≥–Њ–ї—П, –µ—Б–ї–Є —Б—А–∞–≤–љ–Є–≤–∞—В—М —Б –њ–Њ–ї–љ—Л–Љ –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –µ–≥–Њ —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П, –±—Л–ї–Њ —Б–≤—П–Ј–∞–љ–Њ —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –љ–∞ 48%, –љ–Њ —В–Њ–ї—М–Ї–Њ —Б—А–µ–і–Є —В–µ—Е, —Г –Ї–Њ–≥–Њ –љ–µ –±—Л–ї–Њ –∞–ї–ї–µ–ї–Є G (—В. –µ. –њ—А–Є –°/–° –≥–µ–љ–Њ—В–Є–њ–µ PNPLA3) [5, 6].
–Ф—А—Г–≥–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, —Ж–µ–ї—М—О –Ї–Њ—В–Њ—А–Њ–≥–Њ —П–≤–ї—П–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ —Б–≤—П–Ј–Є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–≤ PNPLA3 —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –њ–µ—З–µ–љ–Є, –≤–Ї–ї—О—З–∞–ї–Њ 140 –Т–Ш–І-–Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–Ј–љ—Л—Е —А–∞—Б –Є —Н—В–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–Є–љ–∞–і–ї–µ–ґ–љ–Њ—Б—В–Є. –Ш–Ј –љ–Є—Е –њ–Њ—З—В–Є 40% –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –љ–Њ—Б–Є—В–µ–ї—П–Љ–Є –∞–ї–ї–µ–ї–Є G, –∞ 5% вАУ –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є –њ–Њ —Н—В–Њ–є –Љ—Г—В–∞—Ж–Є–Є (G/G). –Ф–∞–љ–љ—Л–є –≤–∞—А–Є–∞–љ—В –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–ї—Б—П —Г –ї–∞—В–Є–љ–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Ж–µ–≤ –Є –±—Л–ї —Б–≤—П–Ј–∞–љ —Б –±–Њ–ї–µ–µ —В—П–ґ–µ–ї—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–µ—З–µ–љ–Є. –Ш–љ—В–µ—А–µ—Б–љ–Њ, —З—В–Њ —Г –≥—А—Г–њ–њ—Л –љ–Њ—Б–Є—В–µ–ї–µ–є –∞–ї–ї–µ–ї–Є G –±—Л–ї –љ–Є–ґ–µ –Є–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞ (–Ш–Ь–Ґ), —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ –≥–µ–љ–∞ PNPLA3 –≤ –Ї–∞—З–µ—Б—В–≤–µ –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞ —А–∞–Ј–≤–Є—В–Є—П –Э–Ц–С–Я [7]. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М –Љ—Г—В–∞—Ж–Є–є –≥–µ–љ–∞ PNPLA3 —Б—А–µ–і–Є –ї–∞—В–Є–љ–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Ж–µ–≤ [2], –∞ —В–∞–Ї–ґ–µ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–µ–µ –Љ–љ–µ–љ–Є–µ –Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є—Е (–љ–∞ 15% –≤—Л—И–µ) –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П—Е –Э–Ц–С–Я —Б—А–µ–і–Є –ї–Є—Ж –ї–∞—В–Є–љ–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П [8, 9], –љ–µ–і–∞–≤–љ–Є–є –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Э–Ц–С–Я —Б—А–µ–і–Є –ґ–Є—В–µ–ї–µ–є —Б—В—А–∞–љ –Ы–∞—В–Є–љ—Б–Ї–Њ–є –Р–Љ–µ—А–Є–Ї–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 24% [10], —З—В–Њ –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В —В–∞–Ї–Њ–≤—Г—О –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ [11].
–Т —А–Њ—Б—Б–Є–є—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –≤–Ї–ї—О—З–∞–≤—И–µ–Љ 60 —З–µ–ї–Њ–≤–µ–Ї —Б –Э–Ц–С–Я, –Љ—Г—В–∞–љ—В–љ–∞—П –∞–ї–ї–µ–ї—М –≥–µ–љ–∞ PNPLA3 I148M –≤ –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є (G/G) –≤—Л—П–≤–ї–µ–љ–∞ —Г 8 (13,3%) —З–µ–ї–Њ–≤–µ–Ї, 29 (48,3%) —З–µ–ї–Њ–≤–µ–Ї —П–≤–ї—П–ї–Є—Б—М –љ–Њ—Б–Є—В–µ–ї—П–Љ–Є –Љ—Г—В–∞—Ж–Є–Є (C/G) –Є —Г 23 (38,3%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ—Г—В–∞—Ж–Є–Є –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ (–°/–°) [12].
–Я—А–Є —Б—А–∞–≤–љ–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є –±–µ–Ј –љ–µ–≥–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –∞–ї–ї–µ–ї–Є G –≥–µ–љ–∞ PNPLA3 –±—Л–ї–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—И–µ —Б—А–µ–і–Є –ї–Є—Ж –±–µ–Ј –Њ–ґ–Є—А–µ–љ–Є—П (59,8% –њ—А–Њ—В–Є–≤ 78,4% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) –Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–ї–∞—Б—М —Б –Э–Ц–С–Я –≤ –Љ–љ–Њ–≥–Њ–Љ–µ—А–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ. –Я–Њ—Б–ї–µ–і—Г—О—Й–Є–µ —П–њ–Њ–љ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і—В–≤–µ—А–і–Є–ї–Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М –љ–Њ—Б–Є—В–µ–ї–µ–є –∞–ї–ї–µ–ї–Є G –Є–ї–Є –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В G/G —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я –Є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–∞—Б—Б–Њ–є —В–µ–ї–∞, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –Љ—Г—В–∞—Ж–Є—О rs738409 C>G –≤ –≥–µ–љ–µ PNPLA3 –Ї–∞–Ї –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–є –њ—А–µ–і–Є–Ї—В–Њ—А –Э–Ц–С–Я —Г –ї–Є—Ж –±–µ–Ј –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ [13].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –Є–Ј—Г—З–∞–≤—И–µ–Љ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ PNPLA3 –Є –µ–≥–Њ —Б–≤—П–Ј—М —Б –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ, –≥–µ–љ–Њ—В–Є–њ—Л –±—Л–ї–Є —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ—Л —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ. –Т –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–µ (60 —З–µ–ї–Њ–≤–µ–Ї) –±–µ–Ј —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ (–°–Ф) –Є –Њ–ґ–Є—А–µ–љ–Є—П: –°/–° вАФ 26 (43,4%), C/G вАФ 20 (33,3%), G/G вАФ 14 (23,3%). –Т –≥—А—Г–њ–њ–µ –ї–Є—Ж —Б –°–Ф 2 —В–Є–њ–∞ (–°–Ф2), –љ–Њ –±–µ–Ј –Њ–ґ–Є—А–µ–љ–Є—П (60 —З–µ–ї–Њ–≤–µ–Ї): –°/–° вАФ 18 (30,0%), C/G вАФ 14 (23,3%), G/G вАФ 28 (46,7%). –Т –≥—А—Г–њ–њ–µ –Є —Б –°–Ф2, –Є —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ (60 —З–µ–ї–Њ–≤–µ–Ї): –°/–° вАФ 46 (76,67%), C/G вАФ 2 (3,33%), G/G вАФ 12 (20,0%). –Я—А–Є —Б—А–∞–≤–љ–µ–љ–Є–Є –Є—Б—Б–ї–µ–і—Г–µ–Љ—Л—Е –≥—А—Г–њ–њ (–°–Ф2 —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є –±–µ–Ј –љ–µ–≥–Њ) –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є –Є —Б –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–Њ–є –Њ—В–ї–Є—З–Є—П –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ–Є (p<0,001) [14]. –Ш—Б—Е–Њ–і—П –Є–Ј –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е —Б–Ї–ї–∞–і—Л–≤–∞–µ—В—Б—П –≤–њ–µ—З–∞—В–ї–µ–љ–Є–µ –Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–є –њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–є —А–Њ–ї–Є –°/G –Є G/G –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–∞–Ј–≤–Є—В–Є—П –°–Ф2 —Г –±–Њ–ї—М–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ.
–°–≤—П–Ј—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–≤ –≥–µ–љ–∞ PNPLA3 —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞
–Т –Њ–і–љ–Њ–є –Є–Ј –њ–µ—А–≤—Л—Е —А–∞–±–Њ—В, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л—Е –Є–Ј—Г—З–µ–љ–Є—О –≤–ї–Є—П–љ–Є—П –Љ—Г—В–∞—Ж–Є–є PNPLA3 –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞, –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ —Г—А–Њ–≤–љ–µ–є –≥–ї—О–Ї–Њ–Ј—Л –Є –Є–љ—Б—Г–ї–Є–љ–∞ –Ї—А–Њ–≤–Є –љ–∞—В–Њ—Й–∞–Ї –Є —З–µ—А–µ–Ј 30 –Љ–Є–љ –≤ —А–∞–Љ–Ї–∞—Е –Њ—А–∞–ї—М–љ–Њ–≥–Њ –≥–ї—О–Ї–Њ–Ј–Њ—В–Њ–ї–µ—А–∞–љ—В–љ–Њ–≥–Њ —В–µ—Б—В–∞ (–Ю–У–Ґ–Ґ) —Б —А–∞—Б—З–µ—В–Њ–Љ –Є–љ–і–µ–Ї—Б–∞ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є (HOMA-IR). –Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –љ–Њ—Б–Є—В–µ–ї–Є G-–∞–ї–ї–µ–ї–Є –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є –±–Њ–ї—М—И—Г—О —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г –њ—А–Є –Љ–µ–љ—М—И–µ–Љ –Ш–Ь–Ґ [15]. –Т –і–∞–ї—М–љ–µ–є—И–µ–Љ –љ–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л –љ–∞–±–ї—О–і–∞–ї–Є —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г PNPLA3 I148–Ь –Є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О —Г —В—Г—З–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [16]. –Ґ–∞–Ї, –ї–Є—Ж–∞ —Б —В—П–ґ–µ–ї—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, –љ–Њ—Б–Є—В–µ–ї–Є PNPLA3 148M, –±—Л–ї–Є –±–Њ–ї–µ–µ —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л –Ї –Є–љ—Б—Г–ї–Є–љ—Г –њ–Њ HOMA-IR –Є –±–Њ–ї–µ–µ –≤–Њ—Б–њ—А–Є–Є–Љ—З–Є–≤—Л –Ї –°–Ф2, —З–µ–Љ –ї–Є—Ж–∞ —Б ¬Ђ–і–Є–Ї–Є–Љ¬ї –≤–∞—А–Є–∞–љ—В–Њ–Љ –≥–µ–љ–∞ [17]. –Т —Г–ґ–µ —Г–њ–Њ–Љ—П–љ—Г—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ю. Aly et al. [14] –≥–µ–љ–Њ—В–Є–њ—Л C/G –Є G/G –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–ї–Є—Б—М —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О, –∞ —В–∞–Ї–ґ–µ –≤ –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф2 –±–µ–Ј –Њ–ґ–Є—А–µ–љ–Є—П –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –≥—А—Г–њ–њ–Њ–є —Б –°–Ф2 –Є –Њ–ґ–Є—А–µ–љ–Є–µ–Љ. –Т –і—А—Г–≥–Њ–є —А–∞–±–Њ—В–µ –Њ—В–Љ–µ—З–∞—О—В —Б–≤—П–Ј—М –Љ—Г—В–∞—Ж–Є–Є PNPLA3 I148M —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ HOMA-IR –≤ –Ї–Њ–≥–Њ—А—В–µ —Б –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л–Љ –љ–µ–∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–Љ —Б—В–µ–∞—В–Њ–≥–µ–њ–∞—В–Є—В–Њ–Љ (liver biopsy cohort вАФ LBC; 1515 —З–µ–ї–Њ–≤–µ–Ї) –Є —Б—А–µ–і–Є –ї–Є—Ж —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є–Ј –®–≤–µ–і—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б—Г–±—К–µ–Ї—В–Њ–≤ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ (Swedish Obese Subjects Study вАФ SOS; 3329 —З–µ–ї–Њ–≤–µ–Ї), –љ–Њ –љ–µ –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є (Dallas Heart Study вАФ DHS; 4570 —З–µ–ї–Њ–≤–µ–Ї) [18]. –Я–Њ –і–∞–љ–љ—Л–Љ –Ю.–†. Zaharia et al. [19], –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–Љ –љ–∞ 56-–є –µ–ґ–µ–≥–Њ–і–љ–Њ–є –≤—Б—В—А–µ—З–µ –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –і–Є–∞–±–µ—В–∞ (EASD), –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ PNPLA3 —Е–Њ—В—М –Є –љ–µ –≤–ї–Є—П–ї –љ–∞ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г –≤—Б–µ–≥–Њ –Њ—А–≥–∞–љ–Є–Ј–Љ–∞, –љ–Њ—Б–Є—В–µ–ї–Є –∞–ї–ї–µ–ї–Є G –Є–Љ–µ–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї—М—И—Г—О –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –ґ–Є—А–Њ–≤–Њ–є —В–Ї–∞–љ–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –љ–µ–љ–Њ—Б–Є—В–µ–ї—П–Љ–Є. –Ю–±—Й–µ–і–Њ—Б—В—Г–њ–љ–∞—П –±–∞–Ј–∞ –і–∞–љ–љ—Л—Е –њ–Њ–ї–љ–Њ–≥–µ–љ–Њ–Љ–љ—Л—Е –∞—Б—Б–Њ—Ж–Є–∞—В–Є–≤–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є (Genome-wide association studies вАФ GWAS; 100 323 —З–µ–ї–Њ–≤–µ–Ї–∞) –њ–Њ–Ј–≤–Њ–ї–Є–ї–∞ –≤—Л—П–≤–Є—В—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ, –љ–Њ –љ–µ–±–Њ–ї—М—И–Њ–µ (4%) —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–Є—Б–Ї–∞ –°–Ф2 —Г –љ–Њ—Б–Є—В–µ–ї–µ–є –Љ—Г—В–∞–љ—В–љ–Њ–є –∞–ї–ї–µ–ї–Є PNPLA3 [18].
–Я—А–Њ—В–Є–≤–Њ–њ–Њ–ї–Њ–ґ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л –≤ —А–∞–±–Њ—В–µ K. Kantartzis et al. [20]. –Ґ–∞–Ї, –љ–Њ—Б–Є—В–µ–ї–Є G-–∞–ї–ї–µ–ї–Є, –љ–∞–Њ–±–Њ—А–Њ—В, –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –±–Њ–ї–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л –Ї –Є–љ—Б—Г–ї–Є–љ—Г, —З–µ–Љ C/C –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В—Л, –њ—А–Є —А–∞–≤–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Њ–ґ–Є—А–µ–љ–Є—П –њ–µ—З–µ–љ–Є. –І—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г —Г G/G –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В —Б –≥–µ–њ–∞—В–Њ—Б—В–µ–∞—В–Њ–Ј–Њ–Љ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –љ–µ –Њ—В–ї–Є—З–∞–ї–∞—Б—М –Њ—В —В–∞–Ї–Њ–≤–Њ–є —Г –Ї–Њ–љ—В—А–Њ–ї—М–љ—Л—Е —Б—Г–±—К–µ–Ї—В–Њ–≤ –±–µ–Ј –ґ–Є—А–Њ–≤–Њ–є –і–Є—Б—В—А–Њ—Д–Є–Є –њ–µ—З–µ–љ–Є. –Я—А–Є –Њ—Ж–µ–љ–Ї–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Є–љ—Б—Г–ї–Є–љ—Г –≤ –≥—А—Г–њ–њ–µ —Б –љ–Є–Ј–Ї–Є–Љ –Ш–Ь–Ґ (—Б –њ–Њ–њ—А–∞–≤–Ї–Њ–є –љ–∞ –≤–Њ–Ј—А–∞—Б—В, –њ–Њ–ї, –Њ–±—Й–Є–є –Є –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л–є –ґ–Є—А –Є —Б—В–µ–њ–µ–љ—М —Б—В–µ–∞—В–Њ–Ј–∞) –љ–µ –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ —Б–≤—П–Ј–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Ю–У–Ґ–Ґ —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ PNPLA3, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Г –ї–Є—Ж —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–ї–∞—Б—М –≤–Љ–µ—Б—В–µ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —З–∞—Б—В–Њ—В—Л G-–∞–ї–ї–µ–ї–Є. –≠—В–Є –љ–∞–±–ї—О–і–µ–љ–Є—П –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є —Б–і–µ–ї–∞—В—М –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Њ –њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–Љ —Н—Д—Д–µ–Ї—В–µ –∞–ї–ї–µ–ї–Є G –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Ї –Є–љ—Б—Г–ї–Є–љ—Г.
–Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –љ–∞ –ґ–Є–≤–Њ—В–љ–Њ–є –Љ–Њ–і–µ–ї–Є –њ–Њ–Ї–∞–Ј–∞–ї–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≤–ї–Є—П–љ–Є—П I148M-–≤–∞—А–Є–∞–љ—В–∞ –±–µ–ї–Ї–∞ —Г –Љ—Л—И–µ–є –љ–∞ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г —Б –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –љ–∞—А—Г—И–µ–љ–Є—П —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ (–≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б C/C –Љ—Л—И–∞–Љ–Є —Г C/G –Љ—Л—И–µ–є –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —А–∞–Ј–≤–Є—В–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є–є, —Е–∞—А–∞–Ї—В–µ—А–љ—Л—Е –і–ї—П –°–Ф 1 —В–Є–њ–∞ —Б –њ–Њ–Ј–і–љ–Є–Љ –љ–∞—З–∞–ї–Њ–Љ). –Ь—Л—И–Є вАФ –љ–Њ—Б–Є—В–µ–ї–Є –Љ—Г—В–∞–љ—В–љ–Њ–є G-–∞–ї–ї–µ–ї–Є –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є —Б–љ–Є–ґ–µ–љ–Є–µ –≤—Л—А–∞–±–Њ—В–Ї–Є –Є–љ—Б—Г–ї–Є–љ–∞ –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є –≥–ї—О–Ї–∞–≥–Њ–љ–∞, —З—В–Њ –±—Л–ї–Њ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–Њ —Б —Г—Б–Є–ї–µ–љ–Є–µ–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј–µ. –° —Г—З–µ—В–Њ–Љ –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –і–∞–љ–љ—Л—Е, –∞ —В–∞–Ї–ґ–µ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –і–∞–љ–љ—Л—Е –С—А–Є—В–∞–љ—Б–Ї–Њ–≥–Њ –±–Є–Њ–±–∞–љ–Ї–∞ –Є –Њ–±—Й–µ–і–Њ—Б—В—Г–њ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –±—Л–ї —Б–і–µ–ї–∞–љ –≤—Л–≤–Њ–і, —З—В–Њ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–∞—П –Э–Ц–С–Я –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї –°–Ф, –љ–Њ –љ–µ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є [21].
–Ф–∞–љ–љ—Л–µ —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–±–Ј–Њ—А–∞ –Є –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–∞ 16 –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —В–∞–Ї–ґ–µ –њ–Њ–Ї–∞–Ј–∞–ї–Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ј–љ–∞—З–Є–Љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л —Б—А–µ–і–Є –≥–µ–љ–Њ—В–Є–њ–Њ–≤ PNPLA3 –њ–Њ –Є–љ–і–µ–Ї—Б—Г –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є HOMA-IR (–Њ—Ж–µ–љ–µ–љ—Л –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г 1404 —З–µ–ї–Њ–≤–µ–Ї), —Г—А–Њ–≤–љ—П–Љ –≥–ї—О–Ї–Њ–Ј—Л (4160 —З–µ–ї–Њ–≤–µ–Ї) –Є –Є–љ—Б—Г–ї–Є–љ–∞ (1721 —З–µ–ї–Њ–≤–µ–Ї), —З—В–Њ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ—Г—О —А–Њ–ї—М –Љ—Г—В–∞—Ж–Є–Є PNPLA3 –≤ —А–∞–Ј–≤–Є—В–Є–Є —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –љ–∞–ї–Є—З–Є—П –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ [22, 23].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –і–∞–љ–љ—Л—Е –Њ —В–Њ–Љ, —З—В–Њ –Љ—Г—В–∞—Ж–Є—П –≤ –≥–µ–љ–µ PNPLA3 —Б–њ–Њ—Б–Њ–±–љ–∞ –њ—А–Є–≤–Њ–і–Є—В—М –Ї —А–∞–Ј–≤–Є—В–Є—О –°–Ф2 –Є–ї–Є, –љ–∞–Њ–±–Њ—А–Њ—В, –Њ–±–ї–∞–і–∞–µ—В –њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–∞—А—Г—И–µ–љ–Є–є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ —Н—Д—Д–µ–Ї—В–Њ–Љ, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ. –Ю–і–љ–∞–Ї–Њ –љ–∞–ї–Є—З–Є–µ –°–Ф —Г –љ–Њ—Б–Є—В–µ–ї–µ–є –Љ—Г—В–∞–љ—В–љ–Њ–є G-–∞–ї–ї–µ–ї–Є –Љ–Њ–ґ–µ—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–Љ—Г –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—О –Э–Ц–С–Я. –Э–µ–і–∞–≤–љ–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П –Љ–µ–ґ–і—Г –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є —Б—А–µ–і—Л –њ—А–Є –Э–Ц–С–Я –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ –Њ–ґ–Є—А–µ–љ–Є–µ –Є–ї–Є –і—А—Г–≥–Є–µ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ–≥—Г—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г—Б–Є–ї–Є–≤–∞—В—М –≤–ї–Є—П–љ–Є–µ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –≤–∞—А–Є–∞–љ—В–Њ–≤ –љ–∞ –њ–∞—В–Њ–ї–Њ–≥–Є—О –њ–µ—З–µ–љ–Є, –њ—А–Є–≤–Њ–і—П –Ї —В—А–∞–љ—Б—Д–Њ—А–Љ–∞—Ж–Є–Є –Є–Ј –њ—А–Њ—Б—В–Њ–≥–Њ —Б—В–µ–∞—В–Њ–Ј–∞ –≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Є —Ж–Є—А—А–Њ–Ј –њ–µ—З–µ–љ–Є. –§–∞–Ї—В–Є—З–µ—Б–Ї–Є —Н–Ї—Б–њ—А–µ—Б—Б–Є—П PNPLA3 –љ–∞–њ—А—П–Љ—Г—О —А–µ–≥—Г–ї–Є—А—Г–µ—В—Б—П –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–≥—Г–ї–Є—А—Г–µ–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —В—А–∞–љ—Б–Ї—А–Є–њ—Ж–Є–Є SREBP-1c (sterol regulatory element-binding protein 1c вАФ –±–µ–ї–Њ–Ї 1c, —Б–≤—П–Ј—Л–≤–∞—О—Й–Є–є —А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–є —Н–ї–µ–Љ–µ–љ—В —Б—В–µ—А–Њ–ї–∞), –∞ –Љ—Г—В–∞–љ—В–љ—Л–µ –±–µ–ї–Ї–Њ–≤—Л–µ –≤–∞—А–Є–∞—Ж–Є–Є PNPLA3 –љ–∞–Ї–∞–њ–ї–Є–≤–∞—О—В—Б—П –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Њ–ґ–Є—А–µ–љ–Є—П –Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Ї –Є–љ—Б—Г–ї–Є–љ—Г, —Г—Б—Г–≥—Г–±–ї—П—П —Б—В–µ–∞—В–Њ–Ј –њ–µ—З–µ–љ–Є, –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Є —Ж–Є—А—А–Њ–Ј (—А–Є—Б. 1) [4].
![–†–Є—Б. 1. –Ь–µ—В–∞–±–Њ–ї–Є–Ј–Љ –ї–Є–њ–Є–і–Њ–≤ –≤ –њ–µ—З–µ–љ–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Є —А–Њ–ї—М PNPLA3 (–∞–і–∞–њ—В. –Є–Ј [4]) –†–Є—Б. 1. –Ь–µ—В–∞–±–Њ–ї–Є–Ј–Љ –ї–Є–њ–Є–і–Њ–≤ –≤ –њ–µ—З–µ–љ–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Є —А–Њ–ї—М PNPLA3 (–∞–і–∞–њ—В. –Є–Ј [4])](/upload/medialibrary/b6c/60-1.png)
–°–≤—П–Ј—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–≤ –≥–µ–љ–∞ PNPLA3 —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞
–Ю–і–љ–∞ –Є–Ј —А–∞–љ–љ–Є—Е —А–∞–±–Њ—В, –њ–Њ—Б–≤—П—Й–µ–љ–љ–∞—П –≤–ї–Є—П–љ–Є—О –∞–і–Є–њ–Њ–љ—Г—В—А–Є–љ–∞ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –≤ –Ї—А–Њ–≤–Є —З–µ–ї–Њ–≤–µ–Ї–∞ –Є –≤–Ї–ї—О—З–∞–≤—И–∞—П –±–Њ–ї–µ–µ 23 —В—Л—Б. —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤, —Г—Б—В–∞–љ–Њ–≤–Є–ї–∞, —З—В–Њ –љ–∞–ї–Є—З–Є–µ –Љ–Є–љ–Њ—А–љ—Л—Е –Љ—Г—В–∞—Ж–Є–є –≤ PNPLA3 –њ—А–Є–≤–Њ–і–Є—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ–µ–є –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ (–•–°), –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–Њ–≤ –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–Ы–Я–Э–Я) –Є —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–Њ–≤, –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–∞–Љ–Є –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–љ–µ-–Ы–Я–Т–Я). –Ъ–Њ—А—А–µ–ї—П—Ж–Є–Є —Б –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–∞–Љ–Є –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–Ы–Я–Т–Я) –Є –Ґ–У –Њ—В–Љ–µ—З–µ–љ–Њ –љ–µ –±—Л–ї–Њ, –≤ —Б–≤—П–Ј–Є —Б —З–µ–Љ –∞–≤—В–Њ—А—Л –њ—А–Є—И–ї–Є –Ї –≤—Л–≤–Њ–і—Г, —З—В–Њ –∞–і–Є–њ–Њ–љ—Г—В—А–Є–љ (PNPLA3) —Г—З–∞—Б—В–≤—Г–µ—В –≤ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–µ –∞–њ–Њ–њ—А–Њ—В–µ–Є–љ –Т (–Р–њ–Њ–Т)-—Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–Њ–≤ [24]. –Т–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –Є—Е –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –њ–Њ–і—В–≤–µ—А–і–Є–ї–Њ—Б—М: –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –Ї–∞–Ї —Г –ї—О–і–µ–є, —В–∞–Ї –Є in vitro –Љ—Г—В–∞—Ж–Є—П PNPLA3 –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–∞ —Б –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–µ–є –Р–њ–Њ–Т –Є –±–Њ–ї—М—И–Є—Е, –±–Њ–≥–∞—В—Л—Е –Ґ–У –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–Њ–≤ –Њ—З–µ–љ—М –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–Ы–Я–Ю–Э–Я), —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–∞–Ї–Њ–њ–ї–µ–љ–Є—О –Ґ–У –≤ –≥–µ–њ–∞—В–Њ—Ж–Є—В–∞—Е [25].
–Ю—Ж–µ–љ–Ї–∞ –≥–µ–љ–Њ—В–Є–њ–Њ–≤ 170 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я –љ–µ –≤—Л—П–≤–Є–ї–∞ —Б–≤—П–Ј–Є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ PNPLA3 —Б —Г—А–Њ–≤–љ—П–Љ–Є –ї–Є–њ–Є–і–Њ–≤ –Ї—А–Њ–≤–Є –љ–∞—В–Њ—Й–∞–Ї, –Њ–і–љ–∞–Ї–Њ –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –Ї–Њ—А—А–µ–ї—П—Ж–Є—П —Б —А–∞–Ј–Љ–µ—А–∞–Љ–Є —Н—В–Є—Е —З–∞—Б—В–Є—Ж. –Ґ–∞–Ї, –Љ—Г—В–∞—Ж–Є—П PNPLA3 I148M –±—Л–ї–∞ —Б–≤—П–Ј–∞–љ–∞ —Б —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ —А–∞–Ј–Љ–µ—А–Њ–≤ –Ы–Я–Ю–Э–Я –Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —А–∞–Ј–Љ–µ—А–Њ–≤ –Ы–Я–Э–Я –Є –Ы–Я–Т–Я, —З—В–Њ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В –Љ–µ–љ–µ–µ –∞—В–µ—А–Њ–≥–µ–љ–љ–Њ–Љ—Г –ї–Є–њ–Є–і–љ–Њ–Љ—Г –њ—А–Њ—Д–Є–ї—О [26].
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –≤ –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є [27] –Ї–∞–ґ–і–∞—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–∞—П –∞–ї–ї–µ–ї—М G rs738409 –±—Л–ї–∞ —Б–≤—П–Ј–∞–љ–∞ —Б–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ –Ґ–У –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ –Ы–Я–Т–Я –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є –њ–Њ –∞–ї–ї–µ–ї–Є –° –Є–ї–Є –≥–µ—В–µ—А–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є C/G. –Ш –љ–∞–њ—А–Њ—В–Є–≤, –≤ —А–∞–±–Њ—В–µ M.C.G.J. Brouwers et al. [28] –≤—Л—П–≤–ї–µ–љ–∞ —Б–≤—П–Ј—М –Љ—Г—В–∞–љ—В–љ–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ PNPLA3 —Б –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–Љ–Є —Г—А–Њ–≤–љ—П–Љ–Є –Ґ–У –Є –Ы–Я–Э–Я.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –≤–Ї–ї—О—З–∞–≤—И–µ–Љ 298 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–Љ –±—Л–ї–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –±–Є–Њ–њ—Б–Є—П –њ–µ—З–µ–љ–Є –≤–Њ –≤—А–µ–Љ—П –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є, –Є 345 –і–Њ–±—А–Њ–≤–Њ–ї—М—Ж–µ–≤ —Б –Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, —Б—В–µ–∞—В–Њ–Ј –њ–µ—З–µ–љ–Є —Г –Ї–Њ—В–Њ—А—Л—Е –Є–Ј–Љ–µ—А—П–ї—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ—В–Њ–љ–љ–Њ–є –Љ–∞–≥–љ–Є—В–љ–Њ-—А–µ–Ј–Њ–љ–∞–љ—Б–љ–Њ–є —Б–њ–µ–Ї—В—А–Њ—Б–Ї–Њ–њ–Є–Є, –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –Љ—Г—В–∞—Ж–Є–Є PNPLA3 –љ–∞ –ї–Є–њ–Є–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М —Б —Г—З–µ—В–Њ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Є–љ—Б—Г–ї–Є–љ—Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ —Г –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–љ—Л—Е –љ–Њ—Б–Є—В–µ–ї–µ–є G/G —Б –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Љ—Г—В–∞–љ—В–љ—Л–є –∞–і–Є–њ–Њ–љ—Г—В—А–Є–љ –Њ–Ї–∞–Ј—Л–≤–∞–ї –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ –∞–љ—В–Є–≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ, –њ—А–Њ—П–≤–ї—П—О—Й–µ–µ—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –Ы–Я–Ю–Э–Я –Є –Ы–Я–Э–Я, –∞ —В–∞–Ї–ґ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –Ы–Я–Т–Я –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –љ–µ–љ–Њ—Б–Є—В–µ–ї—П–Љ–Є. –≠—В–Њ—В —Н—Д—Д–µ–Ї—В –±—Л–ї –Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ –≤ –≥—А—Г–њ–њ–µ –і–Њ–±—А–Њ–≤–Њ–ї—М—Ж–µ–≤ —Б –Љ–µ–љ—М—И–µ–є –Љ–∞—Б—Б–Њ–є —В–µ–ї–∞ –Є –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Ї –Є–љ—Б—Г–ї–Є–љ—Г [29].
–≠–Ї–Ј–Њ–Љ–љ–Њ–µ –∞—Б—Б–Њ—Ж–Є–∞—В–Є–≤–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –ї–Є–њ–Є–і–Њ–≤ –њ–ї–∞–Ј–Љ—Л –±–Њ–ї–µ–µ —З–µ–Љ —Г 300 —В—Л—Б. —З–µ–ї–Њ–≤–µ–Ї [30] –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –љ–∞–ї–Є—З–Є–µ –Љ—Г—В–∞–љ—В–љ–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ PNPLA3 –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–Њ —Б –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–Љ–Є —Г—А–Њ–≤–љ—П–Љ–Є –Ы–Я–Э–Я –Є –Ґ–У –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ (–Ш–С–°) –љ–∞ 4%.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Е–Њ—В—П –і–∞–љ–љ—Л–µ –Њ —Б–≤—П–Ј–Є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ PNPLA3 —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л, –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —А–∞–±–Њ—В –Њ–њ–Є—Б—Л–≤–∞–µ—В –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ G-–∞–ї–ї–µ–ї–Є –љ–∞ –ї–Є–њ–Є–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М –Є, –њ–Њ —Б—Г—В–Є, –Њ—В–Љ–µ—З–∞–µ—В –µ–≥–Њ –∞–љ—В–Є–∞—В–µ—А–Њ–≥–µ–љ–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Ю—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –≤ —Н—В–Њ–Љ –Ї–Њ–љ—В–µ–Ї—Б—В–µ –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –њ—Г–±–ї–Є–Ї–∞—Ж–Є—П P.K. Luukkonen et al. [29], –≤ –Ї–Њ—В–Њ—А–Њ–є –∞—В–µ—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –Љ—Г—В–∞—Ж–Є–Є PNPLA3 —А–µ–∞–ї–Є–Ј—Г–µ—В—Б—П –≤ –≥—А—Г–њ–њ–∞—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–µ–љ–µ–µ –±–ї–∞–≥–Њ–њ–Њ–ї—Г—З–љ—Л–Љ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —Б—В–∞—В—Г—Б–Њ–Љ (—Б –±–Њ–ї—М—И–µ–є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Њ–ґ–Є—А–µ–љ–Є—П).
–°–≤—П–Ј—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–≤ –≥–µ–љ–∞ PNPLA3 —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Њ–±–Љ–µ–љ–∞ –ґ–µ–ї–µ–Ј–∞
–Т–Њ–њ—А–Њ—Б –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –≥–µ–љ–∞ PNPLA3 —Б –Њ–±–Љ–µ–љ–Њ–Љ –ґ–µ–ї–µ–Ј–∞ –Њ—Б–≤–µ—Й–µ–љ –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ —А–∞–±–Њ—В. –Т –Њ–і–љ–Њ–є –Є–Ј –љ–Є—Е —Г –≥—А—Г–њ–њ—Л –ї–Є—Ж —Б –Љ—Г—В–∞–љ—В–љ–Њ–є –∞–ї–ї–µ–ї—М—О, –Њ–±—К–µ–і–Є–љ—П—О—Й–µ–є –≥–µ–љ–Њ—В–Є–њ—Л C/G –Є G/G, –Њ—В–Љ–µ—З–∞–ї—Б—П –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —Д–µ—А—А–Є—В–Є–љ–∞, –∞ —В–∞–Ї–ґ–µ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–µ —Г—А–Њ–≤–љ–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞—В–Њ—Й–∞–Ї, HOMA-IR, –∞–ї–∞–љ–Є–љ–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л (–Р–Ы–Ґ) –Є –Њ–Ї—А—Г–ґ–љ–Њ—Б—В–Є —В–∞–ї–Є–Є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –ї–Є—Ж–∞–Љ–Є —Б ¬Ђ–і–Є–Ї–Є–Љ¬ї –≤–∞—А–Є–∞–љ—В–Њ–Љ –≥–µ–љ–∞ [31]. –Ю —Б–≤—П–Ј–Є G-–∞–ї–ї–µ–ї–Є —Б –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ —Д–µ—А—А–Є—В–Є–љ–∞ —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М —В–∞–Ї–ґ–µ –≤ –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є K. Hotta et al. [32].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, —Ж–µ–ї—М—О –Ї–Њ—В–Њ—А–Њ–≥–Њ –±—Л–ї–Њ –Є–Ј—Г—З–Є—В—М, —Б–≤—П–Ј–∞–љ –ї–Є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ PNPLA3 —Б–Њ —Б—В–µ–∞—В–Њ–Ј–Њ–Љ, —Б—В–∞–і–Є–µ–є —Д–Є–±—А–Њ–Ј–∞ –Є —Ж–Є—А—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –≥–µ–Љ–Њ—Е—А–Њ–Љ–∞—В–Њ–Ј–Њ–Љ, —Г—А–Њ–≤–љ–Є —Д–µ—А—А–Є—В–Є–љ–∞ –Є –љ–∞—Б—Л—Й–µ–љ–Є—П —В—А–∞–љ—Б—Д–µ—А—А–Є–љ–∞ –ґ–µ–ї–µ–Ј–Њ–Љ (–Э–Ґ–Ц) –Ј–љ–∞—З–Є–Љ–Њ –љ–µ —А–∞–Ј–ї–Є—З–∞–ї–Є—Б—М –Љ–µ–ґ–і—Г –≥–µ–љ–Њ—В–Є–њ–∞–Љ–Є PNPLA3. –Т–ї–Є—П–љ–Є–µ –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ –≥–µ–љ–∞ –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –њ–∞—А–∞–Љ–µ—В—А—Л (–Ш–Ь–Ґ, –°–Ф2, –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –ї–Є–њ–Є–і–Њ–≥—А–∞–Љ–Љ—Л) —В–∞–Ї–ґ–µ –љ–µ –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ, –љ–Њ –љ–∞–ї–Є—З–Є–µ G-–∞–ї–ї–µ–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–ї–Њ—Б—М —Б –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є —Б—В–µ–∞—В–Њ–Ј–Њ–Љ, —Д–Є–±—А–Њ–Ј–Њ–Љ –Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ–Є —Г—А–Њ–≤–љ—П–Љ–Є —В—А–∞–љ—Б–∞–Љ–Є–љ–∞–Ј. –°–≤—П–Ј—М –Љ—Г—В–∞–љ—В–љ–Њ–є –∞–ї–ї–µ–ї–Є —Б —Ж–Є—А—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є –љ–∞–±–ї—О–і–∞–ї–∞—Б—М —В–Њ–ї—М–Ї–Њ —Г –ї–Є—Ж –±–µ–Ј –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ [33].
–Т –і—А—Г–≥–Њ–є —А–∞–±–Њ—В–µ –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ PNPLA3 —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –≥–µ–Љ–Њ—Е—А–Њ–Љ–∞—В–Њ–Ј–Њ–Љ –љ–µ –Ї–Њ—А—А–µ–ї–Є—А–Њ–≤–∞–ї –љ–µ —В–Њ–ї—М–Ї–Њ —Б –њ–∞—А–∞–Љ–µ—В—А–∞–Љ–Є –ґ–µ–ї–µ–Ј–∞ –Є –ї–Є–њ–Є–і–Њ–≤, –љ–Њ –Є —Б–Њ —Б—В–µ–њ–µ–љ—М—О —Б—В–µ–∞—В–Њ–Ј–∞ –Є —Д–Є–±—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є [34].
–°–≤—П–Ј—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–≤ –≥–µ–љ–∞ PNPLA3 —Б –њ—А–Њ–≥–љ–Њ–Ј–Њ–Љ –њ–∞—Ж–Є–µ–љ—В–∞
–Я–Њ –і–∞–љ–љ—Л–Љ M.F. Xia et al. [4], —Г –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В G/G –љ–∞ 73% –±–Њ–ї—М—И–µ –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є, –≤ 3,2 —А–∞–Ј–∞ –±–Њ–ї—М—И–µ —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –њ–µ—З–µ–љ–Њ—З–љ–Њ–≥–Њ –љ–µ–Ї—А–Њ–≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –Є –≤ 1,9 —А–∞–Ј–∞ –≤—Л—И–µ —А–Є—Б–Ї —Ж–Є—А—А–Њ–Ј–∞, —З–µ–Љ —Г –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В –°/–°, –∞ –љ–∞–ї–Є—З–Є–µ G-–∞–ї–ї–µ–ї–Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–Њ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ –≥–µ–њ–∞—В–Њ—Ж–µ–ї–ї—О–ї—П—А–љ–Њ–є –Ї–∞—А—Ж–Є–љ–Њ–Љ—Л (–У–¶–Ъ) –≤ 1,77 —А–∞–Ј–∞. –Ю–±–Ј–Њ—А–љ–∞—П —Б—В–∞—В—М—П 2020 –≥. —Б–Њ–Њ–±—Й–∞–µ—В –Њ –і–≤—Г–Ї—А–∞—В–љ–Њ–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–Є –≤–µ—А–Њ—П—В–љ–Њ—Б—В–Є –Э–Ц–С–Я –Є —В—А–µ—Е–Ї—А–∞—В–љ–Њ–Љ вАФ –љ–µ–∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–≥–Њ —Б—В–µ–∞—В–Њ–≥–µ–њ–∞—В–Є—В–∞ (–Э–Р–°–У) –Є –У–¶–Ъ –љ–∞ –Ї–∞–ґ–і—Г—О G-–∞–ї–ї–µ–ї—М –≥–µ–љ–∞ PNPLA3 [35].
–Т–ї–Є—П–љ–Є–µ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –љ–∞ —А–∞–Ј–≤–Є—В–Є–µ —Ж–Є—А—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –Є –У–¶–Ъ –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –љ–∞ 445 452 —Г—З–∞—Б—В–љ–Є–Ї–∞—Е –Є–Ј –Ф–∞–љ–Є–Є –Є –Т–µ–ї–Є–Ї–Њ–±—А–Є—В–∞–љ–Є–Є. –Т —А–∞–±–Њ—В–µ –Є–Ј—Г—З–∞–ї–Є—Б—М –љ—Г–Ї–ї–µ–Њ—В–Є–і–љ—Л–µ –≤–∞—А–Є–∞–љ—В—Л, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–µ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О –≥–µ–њ–∞—В–Њ—Б—В–µ–∞—В–Њ–Ј–∞, –≤ —В—А–µ—Е –≥–µ–љ–∞—Е: PNPLA3, TM6SF2 –Є HSD17B13. –°–Њ–≥–ї–∞—Б–љ–Њ –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј—Г –љ–∞–ї–Є—З–Є–µ —Е–Њ—В—П –±—Л –Њ–і–љ–Њ–є –∞–ї–ї–µ–ї–Є, —Г—Б–Є–ї–Є–≤–∞—О—Й–µ–є –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є (–≤ —Б–ї—Г—З–∞–µ —Б PNPLA3 —Н—В–Њ –≥–µ—В–µ—А–Њ–Ј–Є–≥–Њ—В–∞ C/G –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Љ—Г—В–∞—Ж–Є–є –≤ –Њ—Б—В–∞–ї—М–љ—Л—Е –≥–µ–љ–∞—Е), —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П —Ж–Є—А—А–Њ–Ј–∞ –≤ 1,6 —А–∞–Ј–∞, –∞ –і–≤—Г—Е –∞–ї–ї–µ–ї–µ–є (G/G –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞ PNPLA3 –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Љ—Г—В–∞—Ж–Є–є –≤ –Њ—Б—В–∞–ї—М–љ—Л—Е –≥–µ–љ–∞—Е) вАФ –≤ 2 —А–∞–Ј–∞. –Э–∞ —А–Є—Б–Ї —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –У–¶–Ъ –љ–∞–ї–Є—З–Є–µ –Њ–і–љ–Њ–є –Є–ї–Є –і–≤—Г—Е –Љ—Г—В–∞–љ—В–љ—Л—Е –∞–ї–ї–µ–ї–µ–є, —Б–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ–Њ–є —А–∞–±–Њ—В–µ, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –≤–ї–Є—П–ї–Њ. –°–Њ—Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–љ–Є–µ 5вАУ6 –∞–ї–ї–µ–ї–µ–є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є—Е —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О –≥–µ–њ–∞—В–Њ—Б—В–µ–∞—В–Њ–Ј–∞, —Б–≤—П–Ј–∞–љ–Њ —Б 12-–Ї—А–∞—В–љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ —Ж–Є—А—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –Є 29-–Ї—А–∞—В–љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ –У–¶–Ъ [36]. –†–Њ–ї—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ PNPLA3 –Є –і—А—Г–≥–Є—Е –≥–µ–љ–Њ–≤ –≤ —А–∞–Ј–≤–Є—В–Є–Є –У–¶–Ъ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Є –≤ —Б—В–∞—В—М–µ G.N Ioannou [37]. –Р–≤—В–Њ—А –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В, —З—В–Њ –Љ—Г—В–∞–љ—В–љ—Л–µ –∞–ї–ї–µ–ї–Є –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –Њ–і–љ–Є–Љ –Є–Ј —Д–∞–Ї—В–Њ—А–Њ–≤, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є—Е –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—Ж–µ—Б—Б–∞–Љ –≤ –њ–µ—З–µ–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я –љ–∞ –њ—А–µ–і—Ж–Є—А—А–Њ—В–Є—З–µ—Б–Ї–Њ–є —Б—В–∞–і–Є–Є, –Њ–і–љ–∞–Ї–Њ –≤–Њ–њ—А–Њ—Б —В—А–µ–±—Г–µ—В –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –Є–Ј—Г—З–µ–љ–Є—П.
–Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –і—А—Г–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, —Г –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В G/G –љ–∞–±–ї—О–і–∞–µ—В—Б—П 18-–Ї—А–∞—В–љ–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —А–Є—Б–Ї —Б–Љ–µ—А—В–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –њ–µ—З–µ–љ–Є, –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є –°/–°, –∞ —В–∞–Ї–ґ–µ –њ—А–Є–Љ–µ—А–љ–Њ –≤ 2 —А–∞–Ј–∞ –≤—Л—И–µ —А–Є—Б–Ї —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є, –≤ 3вАУ4 —А–∞–Ј–∞ –≤—Л—И–µ —А–Є—Б–Ї –Э–Р–°–У –Є —Ж–Є—А—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –Є –і–Њ 12 —А–∞–Ј –≤—Л—И–µ —А–Є—Б–Ї –У–¶–Ъ (—А–Є—Б. 2) [38].
![–†–Є—Б. 2. –У–Њ–Љ–Њ–Ј–Є–≥–Њ—В–љ–Њ—Б—В—М –њ–Њ PNPLA3 I148M –Є —А–Є—Б–Ї –Ї–Њ–љ–µ—З–љ—Л—Е —В–Њ—З–µ–Ї, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Э–Ц–С–Я [38] –†–Є—Б. 2. –У–Њ–Љ–Њ–Ј–Є–≥–Њ—В–љ–Њ—Б—В—М –њ–Њ PNPLA3 I148M –Є —А–Є—Б–Ї –Ї–Њ–љ–µ—З–љ—Л—Е —В–Њ—З–µ–Ї, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Э–Ц–С–Я [38]](/upload/medialibrary/673/60-2.png)
–Я–Њ –і–∞–љ–љ—Л–Љ P. Gabriel-Medina et al. [39], –љ–∞–ї–Є—З–Є–µ –Љ—Г—В–∞–љ—В–љ–Њ–є G-–∞–ї–ї–µ–ї–Є —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —Д–Є–±—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –њ—А–Є –Э–Р–°–У –≤ 2,2 —А–∞–Ј–∞, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –Љ—Г—В–∞—Ж–Є–Є PNPLA3 —Б –°–Ф2 —Н—В–Њ—В —А–Є—Б–Ї –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ 14,7 —А–∞–Ј–∞. –Т —А–∞–±–Њ—В–µ —А–Њ—Б—Б–Є–є—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є –Њ—В–Љ–µ—З–µ–љ–Њ –±–Њ–ї–µ–µ –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–µ —В–µ—З–µ–љ–Є–µ –Э–Ц–С–Я —Г –ї–Є—Ж —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ C/G (–≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В—Л PNPLA3 G/G –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤—Л—П–≤–ї–µ–љ—Л –љ–µ –±—Л–ї–Є) —Б —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ–Љ –≤—Л—Б–Њ–Ї–Є—Е –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є—Е —Б—В–∞–і–Є–є —Д–Є–±—А–Њ–Ј–∞. –Р–≤—В–Њ—А—Л –њ—А–µ–і–ї–∞–≥–∞—О—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ PNPLA3 I148M –Ї–∞–Ї –љ–µ–Є–љ–≤–∞–Ј–Є–≤–љ—Л–є –Љ–∞—А–Ї–µ—А, –Њ—В—А–∞–ґ–∞—О—Й–Є–є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ —Д–Є–±—А–Њ–Ј–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ —В–Ї–∞–љ–Є –њ–µ—З–µ–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я [40, 41].
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Љ—Г—В–∞–љ—В–љ—Л–є –≤–∞—А–Є–∞–љ—В PNPLA3 rs738409 C>G –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б–Њ —Б–љ–Є–ґ–µ–љ–љ—Л–Љ —А–Є—Б–Ї–Њ–Љ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –Ш–С–° [4]. –Ґ–∞–Ї, –≤ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –≤–Ї–ї—О—З–∞–≤—И–µ–Љ 477 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ–Њ–є –Э–Ц–С–Я –њ—А–Є –Љ–µ–і–Є–∞–љ–µ –љ–∞–±–ї—О–і–µ–љ–Є—П 5,9 –≥–Њ–і–∞ –≥–µ–љ–Њ—В–Є–њ –°/–° –Њ–Ї–∞–Ј–∞–ї—Б—П –Ј–љ–∞—З–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –њ—А–Є —Н—В–Њ–Љ —Б—А–µ–і–Є –ї–Є—Ж —Б –і–∞–љ–љ—Л–Љ –≥–µ–љ–Њ—В–Є–њ–Њ–Љ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –°–Ф2 –Є –≥–Є–њ–µ—А—Г—А–Є–Ї–µ–Љ–Є–Є –±—Л–ї–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ, —З–µ–Љ —Б—А–µ–і–Є –ї–Є—Ж —Б –Љ—Г—В–∞–љ—В–љ—Л–Љ–Є –∞–ї–ї–µ–ї—П–Љ–Є [42]. –Т –і—А—Г–≥–Њ–є —А–∞–±–Њ—В–µ, –≤–Ї–ї—О—З–∞—О—Й–µ–є 60 801 –њ–∞—Ж–Є–µ–љ—В–∞ —Б –Ш–С–° –Є 123 504 –Ї–Њ–љ—В—А–Њ–ї—М–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–∞, G-–∞–ї–ї–µ–ї—М –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–∞ —Г–Љ–µ—А–µ–љ–љ—Г—О –Ј–∞—Й–Є—В—Г –Њ—В –Ш–С–°, —З—В–Њ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–Љ–Є —Г—А–Њ–≤–љ—П–Љ–Є –ї–Є–њ–Є–і–Њ–≤ –≤ –њ–ї–∞–Ј–Љ–µ —Г —Н—В–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [28]. –Ю–і–љ–∞–Ї–Њ –≤ –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є 2021 –≥. –∞–≤—В–Њ—А—Л –њ—А–Є—И–ї–Є –Ї –≤—Л–≤–Њ–і—Г, —З—В–Њ PNPLA3 –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л–є —А–Є—Б–Ї —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф2, –∞ –≥–Є–њ–Њ—В–µ–Ј–∞ –Њ –Ї–∞—А–і–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–Љ –і–µ–є—Б—В–≤–Є–Є G-–∞–ї–ї–µ–ї–Є –µ—Й–µ —В—А–µ–±—Г–µ—В —Б–≤–Њ–µ–≥–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П [43]. –Ґ–∞–Ї–ґ–µ —Г –љ–Њ—Б–Є—В–µ–ї–µ–є –∞–ї–ї–µ–ї–Є G –Њ–њ–Є—Б–∞–љ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–є —А–Є—Б–Ї –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ —Б–Њ–љ–љ—Л—Е –∞—А—В–µ—А–Є–є: —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є —Г –ї–Є—Ж —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ PNPLA3 C/C —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Б—А–µ–і–љ–µ–є –Є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —В–Њ–ї—Й–Є–љ—Л –Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –Є–љ—В–Є–Љ–∞-–Љ–µ–і–Є–∞ —Б–Њ–љ–љ—Л—Е –∞—А—В–µ—А–Є–є, —З–µ–≥–Њ –љ–µ –±—Л–ї–Њ –њ—А–Є –≥–µ–љ–Њ—В–Є–њ–µ G/G [44]. –Ю–і–љ–∞–Ї–Њ –≤ –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–є —А–∞–±–Њ—В–µ, –љ–∞–њ—А–Њ—В–Є–≤, —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М –Њ–± –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –≥–µ–љ–Њ—В–Є–њ–∞ PNPLA3 G/G —Б –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ —Б–Њ–љ–љ—Л—Е –∞—А—В–µ—А–Є–є —Г –±–Њ–ї–µ–µ –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я [45].
–Ю–њ–Є—Б–∞–љ–∞ —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г G/G –≥–µ–љ–Њ—В–Є–њ–Њ–Љ PNPLA3 –Є —А–Є—Б–Ї–Њ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є –њ–Њ—З–µ–Ї –Є –∞–љ–Њ–Љ–∞–ї—М–љ–Њ–є –∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є–Є. –Ґ–∞–Ї, –њ–∞—Ж–Є–µ–љ—В—Л —Б –Э–Ц–С–Я –Є –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –Р–Ы–Ґ –≤ —Б–ї—Г—З–∞–µ –љ–Њ—Б–Є—В–µ–ї—М—Б—В–≤–∞ G-–∞–ї–ї–µ–ї–Є (rs738409) –Є–Љ–µ—О—В –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —А–∞–љ–љ–µ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –њ–Њ—З–µ—З–љ—Л—Е –Ї–ї—Г–±–Њ—З–Ї–Њ–≤ –Є –Ї–∞–љ–∞–ї—М—Ж–µ–≤. –Р–≤—В–Њ—А—Л —Б—З–Є—В–∞—О—В, —З—В–Њ –≥–µ–љ–Њ—В–Є–њ–Є—А–Њ–≤–∞–љ–Є–µ PNPLA3 –Љ–Њ–ґ–µ—В –њ–Њ–Љ–Њ—З—М –≤—Л—П–≤–ї—П—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я —Б –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —В—Г–±—Г–ї—П—А–љ–Њ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –њ–Њ—З–µ–Ї [46].
–У–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –≤–∞—А–Є–∞–љ—В—Л PNPLA3 —В–∞–Ї–ґ–µ –≤–ї–Є—П—О—В –љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —В–µ—А–∞–њ–Є–Є –Э–Ц–С–Я. –Э–∞–њ—А–Є–Љ–µ—А, –≤ —Д–Є–љ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ G/G 6-–і–љ–µ–≤–љ–∞—П –≥–Є–њ–Њ–Ї–∞–ї–Њ—А–Є–є–љ–∞—П –љ–Є–Ј–Ї–Њ—Г–≥–ї–µ–≤–Њ–і–љ–∞—П –і–Є–µ—В–∞ –њ—А–Є–≤–µ–ї–∞ –Ї –±–Њ–ї—М—И–µ–Љ—Г —Б–љ–Є–ґ–µ–љ–Є—О —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є, —З–µ–Љ —Г –ї–Є—Ж —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ C/C (45% –њ—А–Њ—В–Є–≤ 18%) [47]. –Т 12-–Љ–µ—Б—П—З–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Љ–∞—Б—Б—Л —В–µ–ї–∞ >10% G/G –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В—Л –њ–Њ–Ї–∞–Ј–∞–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И–µ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є, —З–µ–Љ –≥–µ—В–µ—А–Њ–Ј–Є–≥–Њ—В—Л C/G –Є –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В—Л C/C [48]. –°—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–Њ—А–±–Є–і–љ—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є –Э–Ц–С–Я —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G-–∞–ї–ї–µ–ї–Є –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И–µ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є —З–µ—А–µ–Ј 1 –≥–Њ–і –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є —Б–Њ —Б—А–µ–і–љ–µ–є –њ–Њ—В–µ—А–µ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ 40 –Ї–≥, —З–µ–Љ —Г –љ–Њ—Б–Є—В–µ–ї–µ–є ¬Ђ–і–Є–Ї–Њ–≥–Њ¬ї —В–Є–њ–∞ [49]. –Ю–і–љ–∞–Ї–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –Ю–Љ–∞–Ї–Њ—А (–Њ–Љ–µ–≥–∞-3-–њ–Њ–ї–Є–љ–µ–љ–∞—Б—Л—Й–µ–љ–љ—Л–µ –ґ–Є—А–љ—Л–µ –Ї–Є—Б–ї–Њ—В—Л) –њ–Њ–Ї–∞–Ј–∞–ї–Њ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–ї–Њ–ґ–љ—Л–є —А–µ–Ј—Г–ї—М—В–∞—В: —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є —Б–љ–Є–ґ–∞–ї–Њ—Б—М –±–ї–∞–≥–Њ–і–∞—А—П –ї–µ—З–µ–љ–Є—О –і–Њ–Ї–Њ–Ј–∞–≥–µ–Ї—Б–∞–µ–љ–Њ–≤–Њ–є –Є —Н–є–Ї–Њ–Ј–∞–њ–µ–љ—В–∞–µ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–∞–Љ–Є —В–Њ–ї—М–Ї–Њ —Г –љ–Њ—Б–Є—В–µ–ї–µ–є PNPLA3 C/C –Є C/G, –љ–Њ –љ–µ —Г –љ–Њ—Б–Є—В–µ–ї–µ–є –≥–µ–љ–Њ—В–Є–њ–∞ G/G [50]. –Т –љ–µ–і–∞–≤–љ–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є EFFECT-II –Є–Ј—Г—З–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –і–∞–њ–∞–≥–ї–Є—Д–ї–Њ–Ј–Є–љ–∞ –Є –Њ–Љ–µ–≥–∞-3-–Ї–∞—А–±–Њ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л –љ–∞ —Б—В–µ–∞—В–Њ–Ј –њ–µ—З–µ–љ–Є. –С—Л–ї–Њ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ, —З—В–Њ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –љ–Њ—Б–Є—В–µ–ї—П–Љ–Є ¬Ђ–і–Є–Ї–Њ–≥–Њ¬ї –≥–µ–љ–Њ—В–Є–њ–∞ PNPLA3 –љ–Њ—Б–Є—В–µ–ї–Є G-–∞–ї–ї–µ–ї–Є –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В –Љ–µ–љ—М—И–µ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ґ–Є—А–∞ –≤ –њ–µ—З–µ–љ–Є –њ—А–Є –ї–µ—З–µ–љ–Є–Є –і–∞–њ–∞-–≥–ї–Є—Д–ї–Њ–Ј–Є–љ–Њ–Љ, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ вАФ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Њ–Љ–µ–≥–∞-3-–Ї–∞—А–±–Њ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–Њ–є –Є –±–Њ–ї—М—И–µ–µ —Б–љ–Є–ґ–µ–љ–Є–µ вАФ –≤ –≥—А—Г–њ–њ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П [4, 51]. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ —Н–Ї—Б–µ–љ–∞—В–Є–і–∞ in vitro –Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф2 –≤ —В–µ—З–µ–љ–Є–µ 24 –љ–µ–і. –±—Л–ї–Њ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ –і–ї—П –°/–°-–≥–µ–љ–Њ—В–Є–њ–∞, —З—В–Њ –≤—Л—А–∞–ґ–∞–ї–Њ—Б—М –≤ —Г–Љ–µ–љ—М—И–µ–љ–Є–Є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –≤ —Г–Љ–µ–љ—М—И–µ–љ–Є–Є —Б—В–µ–∞—В–Њ–Ј–∞ –Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ in vitro –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є —Б G/G –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В–∞–Љ–Є PNPLA3 [52].
–°–Њ–±—Б—В–≤–µ–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ
–¶–µ–ї—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П вАФ –Є–Ј—Г—З–Є—В—М –≤–ї–Є—П–љ–Є–µ –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–∞ PNPLA3 –љ–∞ –Ї–ї–Є–љ–Є–Ї–Њ-–ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є, –∞ —В–∞–Ї–ґ–µ –љ–∞ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М —Б—В–µ–∞—В–Њ–Ј–∞ –Є —Д–Є–±—А–Њ–Ј–∞ –њ–µ—З–µ–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤–Ї–ї—О—З–µ–љ–Њ 30 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–Є–Ј –љ–Є—Е 22 вАФ –Љ—Г–ґ—З–Є–љ—Л) —Б –Э–Ц–С–Я –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 18 –і–Њ 74 –ї–µ—В (—Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В 52,5¬±8,9 –≥–Њ–і–∞). –Ш—Б–Ї–ї—О—З–∞–ї–Є—Б—М –њ–∞—Ж–Є–µ–љ—В—Л —Б —Б–Њ—З–µ—В–∞–љ–љ–Њ–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –±–Њ–ї–µ–Ј–љ—М—О –њ–µ—З–µ–љ–Є, –≤–Є—А—Г—Б–љ—Л–Љ–Є –≥–µ–њ–∞—В–Є—В–∞–Љ–Є, –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –њ–µ—З–µ–љ–Є, –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –≥–µ–Љ–Њ—Е—А–Њ–Љ–∞—В–Њ–Ј–Њ–Љ, –∞—Г—В–Њ–Є–Љ–Љ—Г–љ–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –њ–µ—З–µ–љ–Є. –°—В–µ–∞—В–Њ–Ј –њ–µ—З–µ–љ–Є –Њ—Ж–µ–љ–Є–≤–∞–ї—Б—П –њ–Њ –£–Ч–Ш –±—А—О—И–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є, –Њ–љ–ї–∞–є–љ-–Ї–∞–ї—М–Ї—Г–ї—П—В–Њ—А–∞–Љ Fatty Liver Index (FLI) –Є Hepatic Steatosis Index (HSI). –§–Є–±—А–Њ–Ј –њ–µ—З–µ–љ–Є –Њ—Ж–µ–љ–Є–≤–∞–ї—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О –Њ–љ–ї–∞–є–љ-–Ї–∞–ї—М–Ї—Г–ї—П—В–Њ—А–∞ NAFLD Fibrosis Score (NFS) –Є —Д–Є–±—А–Њ—Н–ї–∞—Б—В–Њ–≥—А–∞—Д–Є–Є –њ–µ—З–µ–љ–Є. –Ш–Ј–Љ–µ—А—П–ї–Є—Б—М –∞–љ—В—А–Њ–њ–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є–µ –і–∞–љ–љ—Л–µ, –≤—Л–њ–Њ–ї–љ—П–ї–Є—Б—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є, –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј—Л –Ї—А–Њ–≤–Є, –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–µ —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є–µ –љ–∞ PNPLA3. –Я–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 3 –≥—А—Г–њ–њ—Л –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ–Њ–ї—Г—З–µ–љ–љ–Њ–≥–Њ –≥–µ–љ–Њ—В–Є–њ–∞ PNPLA3 (C/C, C/G –Є G/G). –Т–љ—Г—В—А–Є –≥—А—Г–њ–њ –і–ї—П –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—А–∞–Љ–µ—В—А–∞ –Њ–њ—А–µ–і–µ–ї—П–ї–Є—Б—М –Љ–µ–і–Є–∞–љ–∞ (–Ь–µ), 1-–є (Q1) –Є 3-–є (Q3) –Ї–≤–∞—А—В–Є–ї–Є. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –њ–Њ U-–Ї—А–Є—В–µ—А–Є—О –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є –і–ї—П –Љ–∞–ї—Л—Е –≤—Л–±–Њ—А–Њ–Ї. –Ф–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ —Б—З–Є—В–∞–ї–Њ—Б—М —А–∞–Ј–ї–Є—З–Є–µ p<0,05 (–і–Њ–≤–µ—А–Є—В–µ–ї—М–љ—Л–є –Є–љ—В–µ—А–≤–∞–ї 95%).
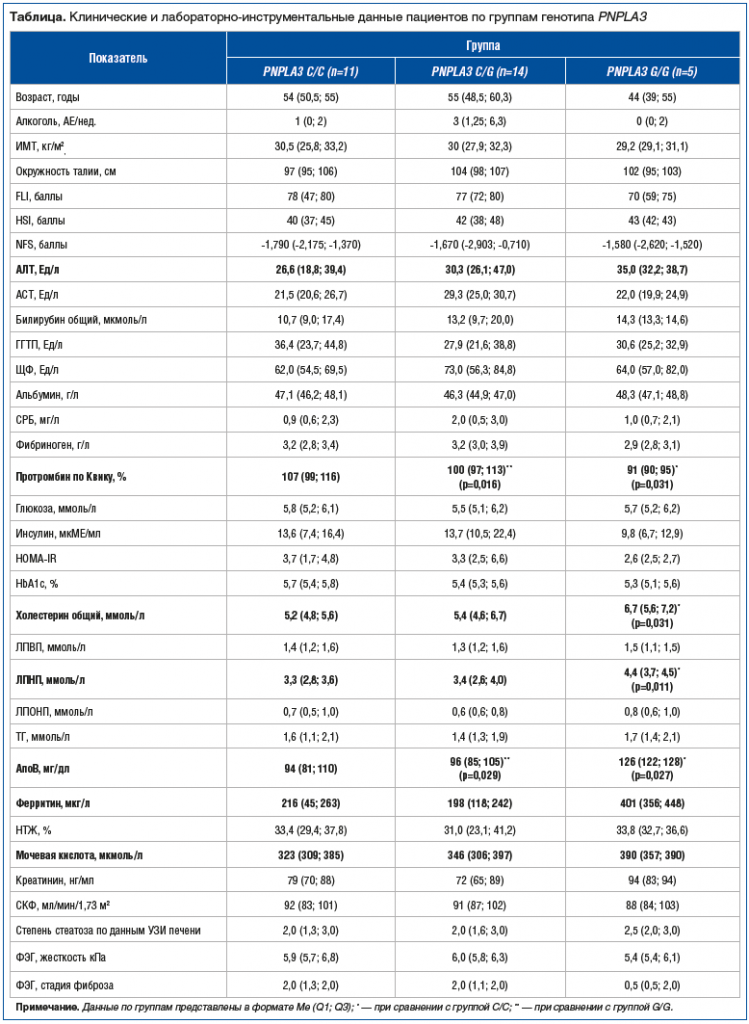
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –У–µ–љ–Њ—В–Є–њ –°/–° –±—Л–ї –≤—Л—П–≤–ї–µ–љ —Г 11 (36,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –°/G вАФ —Г 14 (46,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є G/G вАФ —Г 5 (16,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –У—А—Г–њ–њ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–µ —А–∞–Ј–ї–Є—З–∞–ї–Є—Б—М –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г, –Ї–Њ–ї–Є—З–µ—Б—В–≤—Г —Г–њ–Њ—В—А–µ–±–ї—П–µ–Љ–Њ–≥–Њ –∞–ї–Ї–Њ–≥–Њ–ї—П, –Ш–Ь–Ґ, –Њ–Ї—А—Г–ґ–љ–Њ—Б—В–Є —В–∞–ї–Є–Є –Є –±–Њ–ї—М—И–Є–љ—Б—В–≤—Г –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є (—Б–Љ. —В–∞–±–ї–Є—Ж—Г).
–Я–∞—Ж–Є–µ–љ—В—Л —Б –≥–µ–љ–Њ—В–Є–њ–Њ–Љ G/G –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –Ю–• –Є –Ы–Я–Э–Я –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –ї–Є—Ж–∞–Љ–Є —Б ¬Ђ–і–Є–Ї–Є–Љ¬ї –≤–∞—А–Є–∞–љ—В–Њ–Љ –≥–µ–љ–Њ—В–Є–њ–∞, –∞ —Г—А–Њ–≤–µ–љ—М –Р–њ–Њ–Т –≤ G/G-–≥—А—Г–њ–њ–µ –Ј–љ–∞—З–Є–Љ–Њ –њ—А–µ–≤—Л—И–∞–ї —В–∞–Ї–Њ–≤–Њ–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–µ —В–Њ–ї—М–Ї–Њ —Б –°/–°, –љ–Њ –Є —Б –°/G-–≥–µ–љ–Њ—В–Є–њ–Њ–Љ (—А–Є—Б. 3).
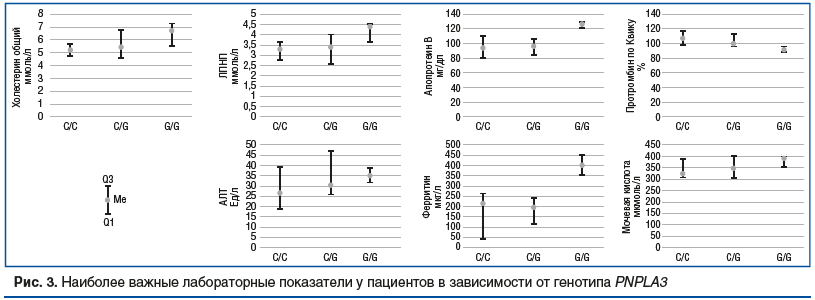
–Э–µ–Њ–ґ–Є–і–∞–љ–љ–Њ –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –њ—А–Њ—В—А–Њ–Љ–±–Є–љ–∞ –њ–Њ –Ъ–≤–Є–Ї—Г –≤ –≥—А—Г–њ–њ–µ –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В –њ–Њ G-–∞–ї–ї–µ–ї–Є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б C/G –Є –°/–°-–≥–µ–љ–Њ—В–Є–њ–∞–Љ–Є. –Ґ–∞–Ї–ґ–µ –Њ—В–Љ–µ—З–∞–ї–∞—Б—М —В–µ–љ–і–µ–љ—Ж–Є—П –Ї –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ –Р–Ы–Ґ, —Д–µ—А—А–Є—В–Є–љ–∞ –Є –Љ–Њ—З–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G-–∞–ї–ї–µ–ї–Є (—Б–Љ. —А–Є—Б. 3).
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ. –Я–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ –≥–µ–љ–∞ PNPLA3 –љ–µ –±—Л–ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–≤—П–Ј–∞–љ —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є, —З—В–Њ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–µ–±–Њ–ї—М—И–Є–Љ —А–∞–Ј–Љ–µ—А–Њ–Љ –≤—Л–±–Њ—А–Ї–Є, —Б –і—А—Г–≥–Њ–є вАФ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Ї–Њ—Б–≤–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ—Ж–µ–љ–Ї–Є —Б—В–µ–∞—В–Њ–Ј–∞, —В–Њ—З–љ–Њ—Б—В—М –Ї–Њ—В–Њ—А—Л—Е –љ–Є–ґ–µ, —З–µ–Љ —Г –њ—А–Њ—В–Њ–љ–љ–Њ–є –Љ–∞–≥–љ–Є—В–љ–Њ-—А–µ–Ј–Њ–љ–∞–љ—Б–љ–Њ–є —Б–њ–µ–Ї—В—А–Њ—Б–Ї–Њ–њ–Є–Є –Є–ї–Є –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ю—В—Б—Г—В—Б—В–≤–Є–µ —Б–≤—П–Ј–Є PNPLA3 —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –≤ —Ж–µ–ї–Њ–Љ –љ–µ –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є—В –Є–Љ–µ—О—Й–Є–Љ—Б—П –Љ–Є—А–Њ–≤—Л–Љ –і–∞–љ–љ—Л–Љ.
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G/G-–≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В –Њ–Ї–∞–Ј–∞–ї—Б—П –±–Њ–ї–µ–µ –∞—В–µ—А–Њ–≥–µ–љ–љ—Л–є –ї–Є–њ–Є–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М (—Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–µ —Г—А–Њ–≤–љ–Є –Ю–•, –Ы–Я–Э–Я –Є –Р–њ–Њ–Т), —З—В–Њ –љ–µ —Б–Њ–≤–њ–∞–і–∞–µ—В —Б —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л—Е —А–∞–љ–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є. –Я—А–Є—З–Є–љ—Г –њ–Њ–і–Њ–±–љ–Њ–≥–Њ –Њ—В–ї–Є—З–Є—П –µ—Й–µ –њ—А–µ–і—Б—В–Њ–Є—В –≤—Л—П—Б–љ–Є—В—М —Б –њ–Њ–Љ–Њ—Й—М—О –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±–Њ–ї—М—И–µ–≥–Њ —З–Є—Б–ї–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Ї–Њ—А—А–µ–ї—П—Ж–Є–Њ–љ–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ —Б –і—А—Г–≥–Є–Љ–Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є. –°—В–Њ–Є—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –≥—А—Г–њ–њ–µ —Б G/G-–≥–µ–љ–Њ—В–Є–њ–Њ–Љ –Љ–µ–і–Є–∞–љ–∞ –≤–Њ–Ј—А–∞—Б—В–∞ –±—Л–ї–∞ –љ–Є–ґ–µ, —З–µ–Љ —Г –Њ–±–ї–∞–і–∞—В–µ–ї–µ–є ¬Ђ–і–Є–Ї–Њ–≥–Њ¬ї –≥–µ–љ–Њ—В–Є–њ–∞ (—А=0,277, –Ї—А–Є—В–µ—А–Є–є –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є). –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, –±–Њ–ї–µ–µ –∞—В–µ—А–Њ–≥–µ–љ–љ—Л–є –ї–Є–њ–Є–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–≤—П–Ј–∞–љ —Б –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –Є–ї–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б–Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–∞–љ–љ–Њ–є –≥–Є–њ–Њ–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–µ–є. –Ю–і–љ–∞–Ї–Њ –≤ —Г–ґ–µ —Г–њ–Њ–Љ—П–љ—Г—В–Њ–є —А–∞–±–Њ—В–µ S. Petta et al. [45] –≥–µ–љ–Њ—В–Є–њ PNPLA3 G/G –±—Л–ї –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ —Б–Њ–љ–љ—Л—Е –∞—А—В–µ—А–Є–є –Є–Љ–µ–љ–љ–Њ —Г –±–Њ–ї–µ–µ –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Ц–С–Я.
–°—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–µ —Г—А–Њ–≤–љ–Є –њ—А–Њ—В—А–Њ–Љ–±–Є–љ–∞ –њ–Њ –Ъ–≤–Є–Ї—Г —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G/G –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В PNPLA3 –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є —Б –°/–° –Є –°/G-–≥–µ–љ–Њ—В–Є–њ–∞–Љ–Є –Љ–Њ–≥—Г—В —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞—В—М –Њ –љ–∞—З–∞–ї—М–љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є –±–µ–ї–Њ–Ї—Б–Є–љ—В–µ–Ј–Є—А—Г—О—Й–µ–є —Д—Г–љ–Ї—Ж–Є–Є –њ–µ—З–µ–љ–Є —Г —В–∞–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —З—В–Њ —В—А–µ–±—Г–µ—В –љ–∞–±–ї—О–і–µ–љ–Є—П –≤ –і–Є–љ–∞–Љ–Є–Ї–µ. –£—А–Њ–≤–љ–Є –∞–ї—М–±—Г–Љ–Є–љ–∞ –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –њ—А–Є —Н—В–Њ–Љ –љ–µ —А–∞–Ј–ї–Є—З–∞–ї–Є—Б—М.
–Ґ–µ–љ–і–µ–љ—Ж–Є—П –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О —Г—А–Њ–≤–љ—П —Д–µ—А—А–Є—В–Є–љ–∞ –Є –Љ–Њ—З–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G-–∞–ї–ї–µ–ї–Є –і–Њ–ї–ґ–љ–∞ –±—Л—В—М –њ–Њ–≤—В–Њ—А–љ–Њ –Њ—Ж–µ–љ–µ–љ–∞ –љ–∞ –±–Њ–ї—М—И–µ–Љ —З–Є—Б–ї–µ –Є—Б—Б–ї–µ–і—Г–µ–Љ—Л—Е, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —А–∞–Ј–ї–Є—З–Є–µ –њ–Њ –і–∞–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ –њ–Њ–≤–ї–Є—П–µ—В –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј –Ї–∞–Ї —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–µ—З–µ–љ–Є, —В–∞–Ї –Є —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є.
–Ю–±—Б—Г–ґ–і–µ–љ–Є–µ
–С–ї–∞–≥–Њ–і–∞—А—П –љ–∞–Ї–Њ–њ–ї–µ–љ–љ–Њ–Љ—Г –Њ–њ—Л—В—Г –љ–µ –Њ—Б—В–∞–µ—В—Б—П —Б–Њ–Љ–љ–µ–љ–Є–є, —З—В–Њ –Љ—Г—В–∞—Ж–Є—П –≤ –≥–µ–љ–µ PNPLA3 —Б–њ–Њ—Б–Њ–±–љ–∞ –њ—А–Є–≤–Њ–і–Є—В—М –Ї —А–∞–Ј–≤–Є—В–Є—О —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є, —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М —А–Є—Б–Ї–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –µ–µ —Д–Є–±—А–Њ–Ј–∞ —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ —А–∞–Ј–≤–Є—В–Є–µ–Љ —Ж–Є—А—А–Њ–Ј–∞ –Є –У–¶–Ъ. –Ю–і–љ–∞–Ї–Њ –≤–ї–Є—П–љ–Є–µ –Љ—Г—В–∞—Ж–Є–Є –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –Њ—Б—В–∞–µ—В—Б—П –і–Њ –Ї–Њ–љ—Ж–∞ –љ–µ –Є–Ј—Г—З–µ–љ–љ—Л–Љ. –Ш–љ—В–µ—А–µ—Б–µ–љ —Д–∞–Ї—В, —З—В–Њ –љ–µ—А–µ–і–Ї–Њ G-–∞–ї–ї–µ–ї—М —А–µ–∞–ї–Є–Ј—Г–µ—В —Б–≤–Њ–Є –љ–µ–≥–∞—В–Є–≤–љ—Л–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Г –ї–Є—Ж —Б –Љ–µ–љ—М—И–Є–Љ –Ш–Ь–Ґ. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є —А–∞—Б—Ж–µ–љ–Є–≤–∞—О—В —В–∞–Ї—Г—О –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М –Ї–∞–Ї ¬Ђ–љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Љ—Г—В–∞—Ж–Є–Є¬ї –љ–∞ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ —В–Њ–≥–Њ –Є–ї–Є –Є–љ–Њ–≥–Њ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П (—Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є, –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞). –Т —А–∞—Б—Б–Љ–Њ—В—А–µ–љ–љ—Л—Е –≤—Л—И–µ —А–∞–±–Њ—В–∞—Е –Њ–±—А–∞—Й–∞—О—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —Б–ї–µ–і—Г—О—Й–Є–µ —Д–∞–Ї—В—Л:
-
–У–µ–љ–Њ—В–Є–њ G/G –≥–Њ—А–∞–Ј–і–Њ —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П —Г –ї–Є—Ж —Б –°–Ф2 –±–µ–Ј –Њ–ґ–Є—А–µ–љ–Є—П, —З–µ–Љ —Г –ї–Є—Ж —Б –°–Ф2 –Є –Њ–ґ–Є—А–µ–љ–Є–µ–Љ (46,7 –њ—А–Њ—В–Є–≤ 20%) [14].
-
–£ –ї–Є—Ж —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –љ–∞–ї–Є—З–Є–µ G-–∞–ї–ї–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–ї–Њ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г, —З–µ–≥–Њ –љ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г –ї–Є—Ж —Б –љ–Є–Ј–Ї–Є–Љ –Ш–Ь–Ґ [20].
-
–£ –љ–Њ—Б–Є—В–µ–ї–µ–є –≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В G/G —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Љ—Г—В–∞–љ—В–љ—Л–є PNPLA3 –Њ–Ї–∞–Ј—Л–≤–∞–ї –Ј–љ–∞—З–Є–Љ–Њ–µ –∞–љ—В–Є–≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ (—Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Ы–Я–Ю–Э–Я –Є –Ы–Я–Э–Я, –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Ы–Я–Т–Я), –Ї–Њ—В–Њ—А–Њ–µ –±—Л–ї–Њ –Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–Њ –≤ –≥—А—Г–њ–њ–µ —Б –Љ–µ–љ—М—И–µ–є –Љ–∞—Б—Б–Њ–є —В–µ–ї–∞ –Є –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–Њ —Г –ї–Є—Ж —Б –Љ–µ–љ—М—И–µ–є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О [29].
-
–£ –ї–Є—Ж —Б –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –≥–µ–Љ–Њ—Е—А–Њ–Љ–∞—В–Њ–Ј–Њ–Љ —Б–≤—П–Ј—М G-–∞–ї–ї–µ–ї–Є —Б —Ж–Є—А—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є –љ–∞–±–ї—О–і–∞–ї–∞—Б—М —В–Њ–ї—М–Ї–Њ —Г –ї–Є—Ж –±–µ–Ј –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ [33].
–Т —Б–≤—П–Ј–Є —Б –≤—Л—И–µ–њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–Љ —Б–Ї–ї–∞–і—Л–≤–∞–µ—В—Б—П –≤–њ–µ—З–∞—В–ї–µ–љ–Є–µ, —З—В–Њ –Њ–ґ–Є—А–µ–љ–Є–µ –Ї–∞–Ї —В–∞–Ї–Њ–≤–Њ–µ —Б–њ–Њ—Б–Њ–±–љ–Њ –љ–Є–≤–µ–ї–Є—А–Њ–≤–∞—В—М –љ–µ–≥–∞—В–Є–≤–љ—Л–µ ¬Ђ—Б–Є—Б—В–µ–Љ–љ—Л–µ¬ї —Н—Д—Д–µ–Ї—В—Л –Љ—Г—В–∞–љ—В–љ–Њ–є G-–∞–ї–ї–µ–ї–Є PNPLA3 –Є–ї–Є, –±–Њ–ї–µ–µ —В–Њ–≥–Њ, —А–µ–∞–ї–Є–Ј–Њ–≤—Л–≤–∞—В—М –µ–≥–Њ ¬Ђ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–µ¬ї —Б–≤–Њ–є—Б—В–≤–∞. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї –ї—Г—З—И–µ–Љ—Г —А–∞–Ј—А–µ—И–µ–љ–Є—О —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є —Г –љ–Њ—Б–Є—В–µ–ї–µ–є G-–∞–ї–ї–µ–ї–Є [47вАУ49], –∞ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Њ—В–Є–≤–Њ–і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–і–∞–њ–∞–≥–ї–Є—Д–ї–Њ–Ј–Є–љ–∞, —Н–Ї—Б–µ–љ–∞—В–Є–і–∞), –љ–∞–њ—А–Њ—В–Є–≤, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ –і–ї—П –љ–Њ—Б–Є—В–µ–ї–µ–є –°/–°-–≥–Њ–Љ–Њ–Ј–Є–≥–Њ—В [4, 51, 52], —З—В–Њ —В–∞–Ї–ґ–µ —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ –±–Њ–ї—М—И—Г—О —А–Њ–ї—М –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –і–ї—П –љ–Њ—Б–Є—В–µ–ї–µ–є ¬Ђ–і–Є–Ї–Њ–≥–Њ¬ї –≤–∞—А–Є–∞–љ—В–∞ –≥–µ–љ–Њ—В–Є–њ–∞.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Њ—Б–љ–Њ–≤–Њ–є –ї–µ—З–µ–љ–Є—П –Э–Ц–С–Я –њ–Њ-–њ—А–µ–ґ–љ–µ–Љ—Г –Њ—Б—В–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–∞—Б—Б—Л —В–µ–ї–∞, –Њ–і–љ–∞–Ї–Њ –њ–∞—Ж–Є–µ–љ—В—Л —Б–Њ —Б—В–µ–∞—В–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є –±–µ–Ј –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞, –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Њ–±–ї–∞–і–∞—О—Й–Є–µ –Љ—Г—В–∞—Ж–Є–µ–є PNPLA3 I148M, —В—А–µ–±—Г—О—В –Є–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞. –Ф–ї—П –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Г—А—Б–Њ–і–µ–Ј–Њ–Ї—Б–Є—Е–Њ–ї–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л (–£–Ф–•–Ъ) вАФ –њ—А–µ–њ–∞—А–∞—В–∞ –£—А–і–Њ–Ї—Б–∞¬Ѓ. –°–Њ–≥–ї–∞—Б–љ–Њ –љ–µ–і–∞–≤–љ–Њ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ—Г –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—О –њ—А–Є–µ–Љ –£–Ф–•–Ъ (–£—А–і–Њ–Ї—Б–∞¬Ѓ) –≤ –і–Њ–Ј–µ 15 –Љ–≥/–Ї–≥ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –≤ —Б—Г—В–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ 6 –Љ–µ—Б. –њ—А–Є–≤–Њ–і–Є—В –Ї —Г–Љ–µ–љ—М—И–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б—В–µ–∞—В–Њ–Ј–∞ –њ–µ—З–µ–љ–Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –њ–Њ—В–µ—А–Є –Љ–∞—Б—Б—Л —В–µ–ї–∞. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, —В–µ—А–∞–њ–Є—П –£–Ф–•–Ъ (–£—А–і–Њ–Ї—Б–∞¬Ѓ) —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–µ–є —Г—А–Њ–≤–љ—П –њ–µ—З–µ–љ–Њ—З–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Є —Г–ї—Г—З—И–µ–љ–Є–µ–Љ –ї–Є–њ–Є–і–љ–Њ–≥–Њ –њ—А–Њ—Д–Є–ї—П [53]. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–ї–Є—П–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –£–Ф–•–Ъ –љ–∞ —Б—В–µ–∞—В–Њ–Ј –њ–µ—З–µ–љ–Є —В—А–µ–±—Г–µ—В –Є–Ј—Г—З–µ–љ–Є—П —Б —Г—З–µ—В–Њ–Љ –≥–µ–љ–Њ—В–Є–њ–∞ PNPLA3 –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Љ—Г—В–∞–љ—В–љ—Л–є –≤–∞—А–Є–∞–љ—В –≥–µ–љ–∞ PNPLA3 –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Б—В–µ–∞—В–Њ–Ј–Њ–Љ –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–Љ —Д–Є–±—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –µ–≥–Њ –≤–ї–Є—П–љ–Є–µ –љ–∞ —А—П–і –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Њ—Б—В–∞–µ—В—Б—П –њ—А–µ–і–Љ–µ—В–Њ–Љ –і–Є—Б–Ї—Г—Б—Б–Є–є. –Я–Њ–љ–Є–Љ–∞–љ–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤, –ї–µ–ґ–∞—Й–Є—Е –≤ –Њ—Б–љ–Њ–≤–µ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є –њ—А–Є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–µ PNPLA3, –њ–Њ–Ј–≤–Њ–ї–Є—В –±–Њ–ї–µ–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞–љ–љ–Њ –њ–Њ–і—Е–Њ–і–Є—В—М –Ї –≤—Л–±–Њ—А—Г —В–µ—А–∞–њ–Є–Є –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—О –њ—А–Њ–≥–љ–Њ–Ј–∞ –њ–∞—Ж–Є–µ–љ—В–∞, –њ–Њ—Н—В–Њ–Љ—Г —В—А–µ–±—Г–µ—В –і–∞–ї—М–љ–µ–є—И–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –љ–∞ –±–Њ–ї—М—И–Є—Е –≤—Л–±–Њ—А–Ї–∞—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
1NGNC . Symbol report for PNPLA3 . (Electronic resource .) URL: https://www .genenames .org/data/gene-symbol-report/#!/hgnc_id/HGNC:18590 (access dat–µ: 05 .10 .2023) .








.gif)



